
Rozpoznanie tętnic kręgowych podczas badania kręgarskiego
Potwierdzając poniższe informacje,�co roku w wypadkach samochodowych doznaje obrażeń około 2 milionów ludzi, a wśród tych wypadków u większości z nich lekarze diagnozują urazy kręgosłupa szyjnego i/lub szyi. Kiedy złożona struktura szyi zostanie poddana urazowi, może dojść do uszkodzenia tkanek i innych powikłań medycznych. Rozwarstwienie tętnicy kręgowej lub VAD charakteryzuje się podobnym do płatka pęknięciem na wewnętrznej wyściółce tętnicy kręgowej odpowiedzialnej za dostarczanie krwi do mózgu. Po rozerwaniu krew może następnie przedostać się do ściany tętnicy i utworzyć skrzep krwi, pogrubiając ścianę tętnicy i często utrudniając przepływ krwi.
Dzięki wieloletniemu doświadczeniu w praktykowaniu opieki chiropraktycznej, VAD może często następować po urazie szyi, takim jak ten, który ma miejsce w wypadku samochodowym lub urazie kręgosłupa szyjnego. Objawy rozwarstwienia tętnicy kręgowej obejmują ból głowy i szyi, a także okresowe lub trwałe objawy udaru, takie jak trudności w mówieniu, zaburzenia koordynacji i utrata wzroku. VAD lub rozwarstwienie tętnicy kręgowej jest zwykle diagnozowane za pomocą tomografii komputerowej lub rezonansu magnetycznego z kontrastem.
Abstrakcyjny
30-letnia kobieta zgłosiła się na oddział ratunkowy z nagłym wystąpieniem przemijającej utraty lewego widzenia obwodowego. Z powodu migrenowych bólów głowy w wywiadzie została zwolniona z diagnozą migreny ocznej. Dwa dni później zgłosiła się do chiropraktyki z powodu głównego objawu silnego bólu szyi. Kręgarz podejrzewał możliwość rozwarstwienia tętnicy kręgowej (VAD). Nie przeprowadzono żadnej manipulacji; zamiast tego wykonano angiografię MR (MRA) szyi, która wykazała ostry lewy VAD z wczesnym tworzeniem się skrzepliny. Pacjentka została poddana terapii aspiryną. Powtórne MRA szyi 3 miesiące później ujawniło ustąpienie skrzepliny bez progresji do udaru. Ten przypadek ilustruje, jak ważne jest, aby wszyscy świadczeniodawcy, którzy widzą pacjentów z bólem szyi i bólem głowy, zwracali uwagę na objawową prezentację możliwego VAD w toku.
Tło
Rozwarstwienie tętnicy kręgowej (VAD) prowadzące do udaru mózgu jest rzadkim, ale potencjalnie poważnym zaburzeniem. Częstość występowania udaru mózgu związanego z układem kręgowo-podstawnym waha się od 0.75 do 1.12/100 000 osobolat. Proces patologiczny w VAD zazwyczaj obejmuje rozwarstwienie ściany tętnicy, a następnie powstanie skrzepliny, co może powodować niedrożność tętnicy lub może prowadzić do zatoru, powodując zamknięcie jednego lub więcej odgałęzień dystalnych tętnicy kręgowej, w tym podstawnej tętnica, która może być katastrofalna. VAD zwykle występuje u pacjentów z wrodzonym, przemijającym osłabieniem ściany tętnicy. W co najmniej 80% przypadków początkowe objawy obejmują ból szyi z bólem głowy lub bez.
Wielu pacjentów z VAD może we wczesnych stadiach zgłaszać się do kręgarzy poszukujących ulgi w bólu szyi i bólu głowy, nie zdając sobie sprawy, że doświadczają VAD. W wielu z tych przypadków u pacjenta później pojawia się udar. Do niedawna zakładano, że rozwarstwienie (a następnie udar) było spowodowane terapią manipulacyjną szyjki macicy (CMT). Jednak podczas gdy wczesne badania wykazały związek między wizytami u kręgarza a późniejszym udarem związanym z VAD, ostatnie dane sugerują, że związek ten nie jest przyczynowy.
Ten opis przypadku ilustruje scenariusz, w którym pacjent z niezdiagnozowanym VAD w ewolucji konsultował się z kręgarzem z powodu bólu szyi i głowy. Po dokładnym wywiadzie i badaniu kręgarz podejrzewał VAD i nie wykonał CMT. Zamiast tego pacjent został skierowany do dalszej oceny, w której wykryto VAD w toku. Uważano, że szybka diagnoza i leczenie przeciwzakrzepowe zapobiegły progresji do udaru.
Sprawa Prezentacja
30-letnia, skądinąd zdrowa kobieta, skonsultowała się z kręgarzem (DBF), zgłaszając ból szyi po prawej stronie w okolicy podpotylicznej. Pacjentka zgłosiła, że 3 dni wcześniej zgłosiła się na oddział ratunkowy lokalnego szpitala (SOR) z powodu nagłej utraty lewego widzenia obwodowego. Wizualne objawy zaburzały jej zdolność widzenia przez lewe oko; towarzyszyło temu „drętwienie” lewej powieki. Około 2 tygodnie przed wizytą na SOR doświadczyła epizodu ostrego bólu szyi po lewej stronie z silnym bólem głowy po lewej stronie. Opowiedziała również historię migrenowych bólów głowy bez zwiastunów. Została zwolniona z oddziału ratunkowego ze wstępną diagnozą migreny ocznej. Nigdy wcześniej nie zdiagnozowano u niej migreny ocznej, ani też nigdy nie doświadczyła żadnych zaburzeń widzenia związanych z poprzednimi migrenami.
Wkrótce po ustąpieniu objawów lewostronnych ocznych nagle rozwinął się nieprowokowany ból po prawej stronie szyi, z powodu którego poszukiwała leczenia chiropraktycznego. Zgłosiła również przejściowy epizod prawostronnego zaburzenia widzenia, który wystąpił tego samego dnia. Zostało to opisane jako nagłe, krótkotrwałe rozmycie obrazu, które ustąpiło samoistnie wcześniej w dniu zgłoszenia do badania chiropraktycznego. Kiedy zgłosiła się na wstępne badanie chiropraktyczne, zaprzeczyła obecnym zaburzeniom widzenia. Powiedziała, że nie odczuwa drętwienia, parestezji ani utraty motoryki w kończynach górnych i dolnych. Zaprzeczała ataksji lub trudnościom z równowagą. Wywiad medyczny był niezwykły w przypadku porodu na 2 miesiące przed początkową prezentacją. Stwierdziła, że jej migrenowe bóle głowy były związane z jej cyklem menstruacyjnym. Wywiad rodzinny był niezwykły w przypadku spontanicznego wstępującego tętniaka aorty piersiowej u jej starszej siostry, która miała około 30 lat, kiedy pojawił się u niej tętniak.
Dochodzenia
Na podstawie historii nagłego wystąpienia silnego bólu w górnej części szyjki macicy i bólu głowy z zaburzeniami widzenia i drętwieniem oczu, DC wyraził obawy co do możliwości wczesnego VAD. Zlecono pilną angiografię MR (MRA) szyi i głowy wraz z rezonansem magnetycznym głowy. Nie przeprowadzono żadnych badań ani manipulacji kręgosłupa szyjnego z powodu podejrzenia, że ból szyi był związany raczej z VAD niż z „mechanicznym” zaburzeniem szyjki macicy.
MRA szyi wykazało, że lewa tętnica kręgowa była mała i nieregularna pod względem kalibru, rozciągając się od poziomu głowy C7 do C2, zgodnie z rozwarstwieniem. Stwierdzono drożność prawdziwego światła z otaczającym mankietem o podwyższonej intensywności T1, co odpowiadało rozwarstwieniu ze skrzepliną podbłonową w obrębie fałszywego światła (ryc. 1 i ?2). MRI głowy z kontrastem i bez kontrastu oraz MRA głowy bez kontrastu nie były znaczące. W szczególności nie było śródczaszkowego rozszerzenia rozwarstwienia ani dowodów na zawał. Perfuzja MR mózgu nie wykazała ogniskowych nieprawidłowości perfuzji.
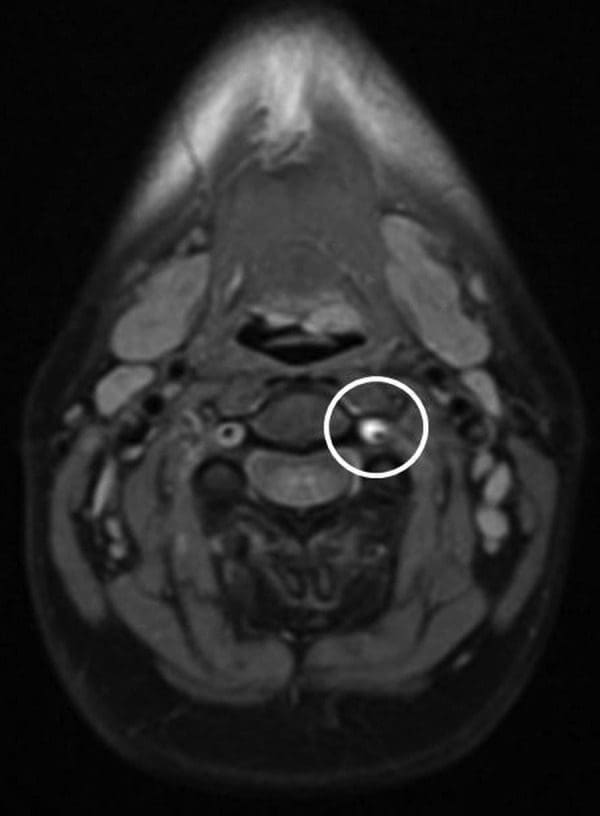
Rysunek 1: Osiowy obraz gęstości protonów przedstawia obwodową hiperintensywność otaczającą lewą tętnicę kręgową szyjną (reprezentującą światło fałszywe). Zwróć uwagę na zmniejszony kaliber światła rzeczywistego (czarna pustka przepływowa) w stosunku do prawej tętnicy kręgowej.
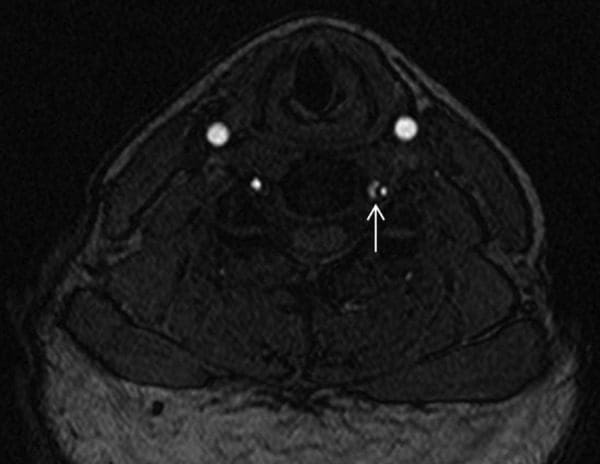
Rysunek 2: Obraz osiowy z trójwymiarowego MRA czasu przelotu przedstawia hipointensywny płat rozwarstwiający T1, oddzielający światło prawdziwe (boczne) od światła fałszywego (przyśrodkowe). MRA, angiografia MR.
Diagnostyka różnicowa
SOR wypuścił pacjentkę ze wstępną diagnozą migreny ocznej z powodu migrenowych bólów głowy w wywiadzie. Jednak pacjentka stwierdziła, że lewostronny ból głowy był nietypowy – jak nic, czego nigdy wcześniej nie doświadczyłem. Jej wcześniejsze migreny były związane z jej cyklem menstruacyjnym, ale nie z jakimikolwiek zmianami widzenia. Nigdy wcześniej nie zdiagnozowano u niej migreny ocznej. MRA okolicy szyjnej ujawniło, że pacjentka rzeczywiście miała ostre rozwarstwienie z utworzeniem skrzepliny w lewej tętnicy kręgowej.
Leczenie
Ze względu na możliwość zagrażającego udaru mózgu związanego z ostrym VAD z powstawaniem skrzepliny, pacjent został przyjęty do neurologicznego oddziału udarowego w celu ścisłego monitorowania neurologicznego. Podczas przyjęcia pacjentka nie doświadczyła nawrotu deficytów neurologicznych, a bóle głowy uległy poprawie. Została wypisana następnego dnia z rozpoznaniem lewego VAD i przemijającego napadu niedokrwiennego. Została poinstruowana, aby unikać energicznych ćwiczeń i urazów szyi. Przepisano aspirynę dziennie (325 mg), którą należy kontynuować przez 3 miesiąca po wypisaniu ze szpitala.
Wynik i kontynuacja
Po wypisie z oddziału udarowego pacjentka nie miała nawrotu bólu głowy ani zaburzeń widzenia, a dolegliwości bólowe tylnej części szyi ustąpiły. Powtórne obrazowanie wykonano 3 miesiące po prezentacji, które wykazało poprawę kalibru lewego odcinka szyjnego tętnicy kręgowej z ustąpieniem skrzepliny w obrębie fałszywego światła (ryc. 3). Obrazowanie przedziału śródczaszkowego pozostało prawidłowe, bez objawów zawału odcinkowego lub asymetrii perfuzji.
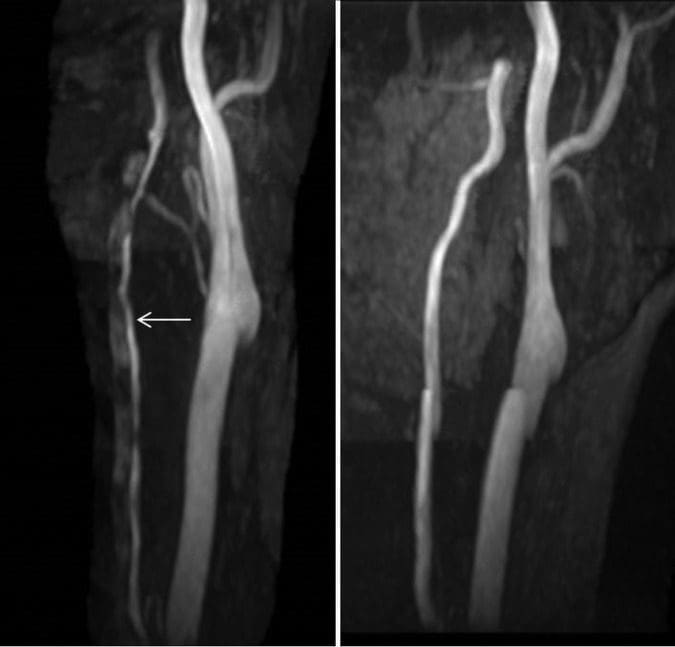
Rysunek 3: Obrazy w projekcji o maksymalnej intensywności (MIP) z trójwymiarowego MRA w czasie przelotu (lewy obraz jest w czasie prezentacji, a prawy obraz w 3-miesięcznym okresie obserwacji). Wstępne obrazowanie wykazuje wyraźnie niewielki kaliber lewej tętnicy kręgowej
Dyskusja
Uważa się, że proces patofizjologiczny VAD rozpoczyna się od zwyrodnienia tkanek na granicy przyśrodkowej i przydance tętnicy kręgowej, co prowadzi do rozwoju mikrokrwiaków w ścianie tętnicy i ostatecznie do jej pęknięcia. Może to prowadzić do przecieku krwi do ściany tętnicy, powodując zamknięcie światła, a następnie tworzenie skrzepliny i zator, co skutkuje udarem związanym z jednym z odgałęzień tętnicy kręgowej. Ten patologiczny proces jest podobny do spontanicznego rozwarstwienia tętnicy szyjnej, spontanicznego rozwarstwienia aorty piersiowej i spontanicznego rozwarstwienia tętnicy wieńcowej. Wszystkie te stany występują zwykle u młodszych osób dorosłych, a niektórzy spekulują, że mogą być częścią wspólnego dziedzicznego procesu patofizjologicznego. Godny uwagi w tym przypadku jest fakt, że starsza siostra pacjentki doświadczyła spontanicznego tętniaka aorty piersiowej (prawdopodobnie rozwarstwienie) w mniej więcej tym samym wieku (30? lat), co pacjentka, gdy doświadczyła VAD.
Podczas gdy rozwarstwienie jest często nagłe, ubytek światła i powikłania VAD mogą rozwijać się stopniowo, prowadząc do różnych objawów i prezentacji, w zależności od stadium choroby. Samo rozwarstwienie, które rozwija się na jakiś czas przed wystąpieniem niedokrwienia nerwowego, może powodować stymulację receptorów nocyceptywnych w tętnicy, powodując ból, który jest najczęściej odczuwany w górnej części odcinka szyjnego kręgosłupa lub głowy. Dopiero po dojściu procesu patofizjologicznego do całkowitego zamknięcia tętnicy lub powstania skrzepliny z dystalną embolizacją dochodzi do pełnej manifestacji zawału. Jednak, jak pokazano w tym przypadku, objawy neurologiczne mogą rozwinąć się na wczesnym etapie procesu, szczególnie w przypadkach, gdy rzeczywisty prześwit wykazuje znaczny spadek kalibru w wyniku ucisku.
W tej sprawie jest kilka interesujących aspektów. Po pierwsze, podkreśla, jak ważne jest, aby lekarze kręgosłupa byli wyczuleni na możliwość, że to, co może wydawać się typowym „mechanicznym” bólem szyi, może być czymś potencjalnie bardziej złowrogim, takim jak VAD. Nagłe wystąpienie silnego bólu podpotylicznego, z bólem głowy lub bez, oraz towarzyszące objawy neurologiczne związane z pniem mózgu, powinny zwrócić uwagę klinicysty na możliwość wystąpienia VAD. Jak w opisanym tutaj przypadku, pacjenci z historią migreny zazwyczaj opisują ból głowy jako inny niż zwykła migrena. Należy przeprowadzić dokładne badanie neurologiczne, szukając ewentualnych subtelnych deficytów neurologicznych, chociaż badanie neurologiczne często będzie negatywne we wczesnych stadiach VAD.
Po drugie, triada objawów wzbudziła obawę, że pacjent może doświadczać VAD w toku. Triada objawów obejmowała: (1) spontaniczny początek silnego bólu górnej części szyjki macicy; (2) silny ból głowy, który wyraźnie różnił się od zwykłych migrenowych bólów głowy pacjenta; oraz (3) objawy neurologiczne związane z pniem mózgu (w postaci przejściowych zaburzeń widzenia). Warto zauważyć, że dokładne badanie neurologiczne było negatywne. Niemniej jednak historia była wystarczająco niepokojąca, aby skłonić do natychmiastowego dochodzenia.
Gdy podejrzewa się VAD, ale nie ma wyraźnych oznak udaru, wskazane jest natychmiastowe obrazowanie naczyń. Podczas gdy optymalna ocena obrazowa VAD pozostaje kontrowersyjna, MRA lub CTA są badaniami diagnostycznymi z wyboru, biorąc pod uwagę ich doskonałe odwzorowanie anatomiczne i możliwość oceny powikłań (w tym zawału i zmian w perfuzji mózgu). Niektórzy opowiadają się za użyciem USG Dopplera; ma jednak ograniczoną użyteczność, biorąc pod uwagę przebieg tętnicy kręgowej w szyi i ograniczoną ocenę tętnic kręgowych od głowy do początku. Ponadto jest mało prawdopodobne, aby obrazowanie ultrasonograficzne umożliwiło wizualizację samego rozwarstwienia, a zatem może być ujemne w przypadku braku znaczącej okluzji tętnicy.
Po trzecie, ten przypadek jest interesujący w świetle kontrowersji dotyczących manipulacji szyjką macicy jako potencjalnej „przyczyny” VAD. Chociaż opisy przypadków przedstawiały pacjentów, którzy doświadczyli udaru związanego z VAD po manipulacji szyjką macicy, a badania kliniczno-kontrolne wykazały statystyczny związek między wizytami u kręgarzy a udarem związanym z VAD, dalsze badania wykazały, że związek ten nie jest przyczynowy. Cassidy i wsp. stwierdzili, że pacjent, który doznał udaru związanego z VAD, jest tak samo prawdopodobny, że odwiedził lekarza podstawowej opieki zdrowotnej, jak wizytę u kręgarza przed udarem. Autorzy zasugerowali, że najbardziej prawdopodobnym wyjaśnieniem statystycznego związku między wizytami u kręgarzy a późniejszymi VAD jest to, że pacjent, który doświadcza początkowych objawów VAD (ból szyi z bólem głowy lub bez) zwraca się o pomoc medyczną w związku z tymi objawami (od kręgarza, głównego lekarza lub innego lekarza), następnie doświadcza udaru, niezależnie od jakichkolwiek działań podejmowanych przez lekarza.
Należy zauważyć, że chociaż odnotowano przypadki rozwarstwienia tętnicy szyjnej po manipulacji szyjką macicy, badania kliniczno-kontrolne nie wykazały tego związku. Początkowe objawy rozwarstwienia tętnicy szyjnej (objawy neurologiczne, ból szyi i głowy rzadziej niż VAD), rozwarstwienie aorty (nagły początek ciężkiego, „łzawiącego” bólu) i rozwarstwienie tętnicy wieńcowej (ostry silny ból w klatce piersiowej, migotanie komór) prawdopodobnie wystąpią spowodować, że dana osoba natychmiast poszuka opieki ED, zamiast szukać opieki chiropraktycznej. Jednak VAD ma pozornie łagodne objawy początkowe – ból szyi i ból głowy – które są objawami, które często powodują, że pacjenci szukają opieki chiropraktycznej. To może wyjaśniać, dlaczego tylko VAD wiąże się z wizytami u kręgarzy, podczas gdy te inne rodzaje sekcji nie są; pacjenci z tymi innymi schorzeniami, które mają znacznie bardziej niepokojące objawy, po prostu nie zgłaszają się do kręgarzy.
Ten przypadek jest dobrym przykładem pacjenta z VAD w toku, który zgłasza się do kręgarza w celu złagodzenia bólu szyi. Na szczęście kręgarz był na tyle bystry, by stwierdzić, że objawy u pacjentki nie sugerowały „mechanicznego” schorzenia kręgosłupa szyjnego i przeprowadzono odpowiednie badanie diagnostyczne. Jeśli jednak przeprowadzono manipulację, VAD, który był już w toku z naturalnej historii, mógł być obwiniany o manipulację, po wykryciu w obrazowaniu MRA. Na szczęście w tym przypadku kręgarz był w stanie pomóc we wczesnym wykryciu i leczeniu, a następnie prawdopodobnie uniknięto udaru.
Punkty nauki
- Przedstawiono przypadek, w którym pacjent spotkał się z kręgarzem, szukając leczenia bólu szyi, a historia wzbudziła obawy o możliwe rozwarstwienie tętnicy kręgowej (VAD).
- Zamiast zapewnić leczenie manipulacyjne, kręgarz skierował pacjenta na zaawansowane badania obrazowe, które potwierdziły rozpoznanie VAD.
- Przypadek ilustruje znaczenie zwracania uwagi na subtelne czynniki historyczne u pacjentów z VAD.
- Służy również jako przykład pacjenta z VAD w toku, poszukującego usług kręgarza w zakresie początkowych objawów zaburzenia.
- W tym przypadku nastąpiło wczesne wykrycie rozwarstwienia i pacjent całkowicie wyzdrowiał bez kolejnego udaru.
Podziękowanie
Autorzy dziękują za pomoc dr Pierre'a Cote'a DC za pomoc w recenzowaniu tego rękopisu.
Przypisy
Współautor: Wszyscy autorzy potwierdzają, że przyczynili się do złożenia tego rękopisu: koncepcja i projekt, redakcja rękopisu, krytyczne poprawki rękopisu, przegląd literatury i odnośniki oraz korekta ostatecznego rękopisu.
Konkurencyjne zainteresowania: Nie zadeklarowano.
Zgoda pacjenta: Uzyskany.
Provenance and peer review: Nie uruchomiono; zewnętrznie recenzowany.
Informacje podane w National Center for Biotechnology Information (NCBI). Zakres naszych informacji ogranicza się do chiropraktyki oraz urazów i stanów kręgosłupa. W celu omówienia tematu, prosimy o kontakt z dr Jimenezem lub o kontakt pod adresem 915-850-0900 .
Cytowane przez dr Alexa Jimeneza

Dodatkowe tematy: Wellness
Ogólne zdrowie i wellness są niezbędne do utrzymania prawidłowej równowagi umysłowej i fizycznej w organizmie. Od spożywania zrównoważonego odżywiania, a także ćwiczeń i uczestniczenia w aktywności fizycznej, regularnego spania regularnie, a najlepsze porady dotyczące zdrowia i wellness mogą ostatecznie pomóc w utrzymaniu dobrego samopoczucia. Jedzenie dużej ilości owoców i warzyw może iść długą drogą, aby pomóc ludziom stać się zdrowymi.

WAŻNA TEMAT: EXTRA EXTRA: leczenie bólu kulszowego








