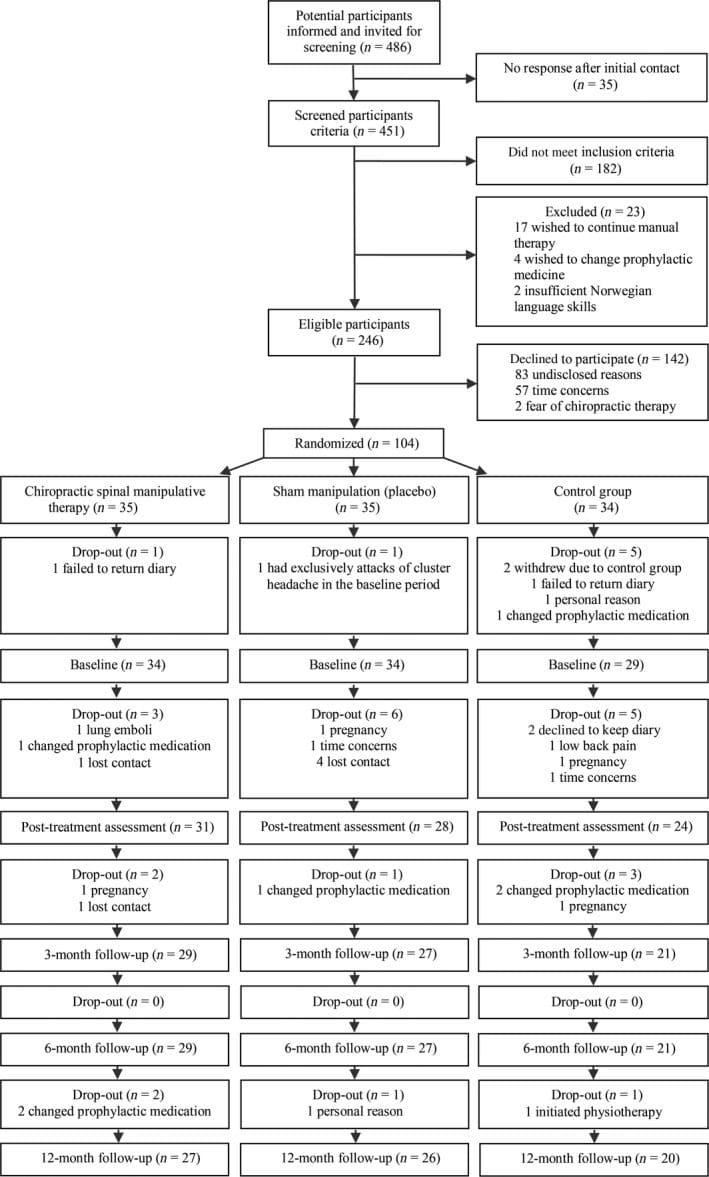
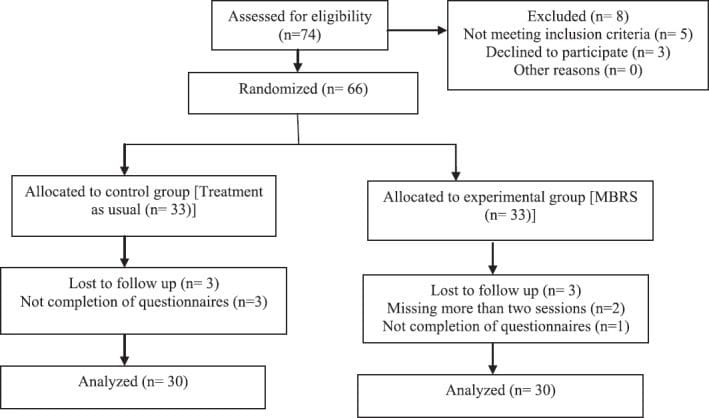
Wytyczne dotyczące zdrowia po urazach w pracy w przypadku bólu krzyża w El Paso w Teksasie
Ból krzyża jest jedną z najczęstszych dolegliwości w placówkach opieki zdrowotnej. Chociaż różne urazy i stany związane z układem mięśniowo-szkieletowym i nerwowym mogą powodować ból krzyża, wielu pracowników służby zdrowia uważa, że uraz przy pracy może mieć powszechny związek z bólem krzyża. Na przykład niewłaściwa postawa i powtarzające się ruchy mogą często powodować urazy związane z pracą. W innych przypadkach wypadki środowiskowe przy pracy mogą spowodować obrażenia przy pracy. W każdym razie, zdiagnozowanie źródła bólu krzyża pacjenta w celu prawidłowego określenia, która metoda leczenia byłaby najlepszą metodą przywracania pierwotnego zdrowia i dobrego samopoczucia, jest generalnie trudne.
Przede wszystkim znalezienie odpowiednich lekarzy dla konkretnego źródła bólu krzyża jest niezbędne do złagodzenia objawów. Wielu pracowników służby zdrowia posiada kwalifikacje i doświadczenie w leczeniu bólu krzyża związanego z pracą, w tym lekarze kręgarzy lub kręgarzy. W rezultacie opracowano kilka wytycznych dotyczących leczenia urazów przy pracy w celu radzenia sobie z bólem krzyża w placówkach opieki zdrowotnej. Opieka chiropraktyczna skupia się na diagnozowaniu, leczeniu i zapobieganiu różnym urazom i schorzeniom, takim jak LBP, związanych z układem mięśniowo-szkieletowym i nerwowym. Dzięki starannej korekcji niewspółosiowości kręgosłupa, chiropraktyka może pomóc między innymi złagodzić objawy bólu krzyża. Celem poniższego artykułu jest omówienie wytycznych BHP dotyczących leczenia bólu krzyża.
Wytyczne dotyczące zdrowia w pracy dotyczące leczenia bólu krzyża: porównanie międzynarodowe
Abstrakcyjny
- Tło: Ogromne obciążenie społeczno-ekonomiczne związane z bólem krzyża podkreśla potrzebę skutecznego radzenia sobie z tym problemem, zwłaszcza w kontekście zawodowym. Aby temu zaradzić, w różnych krajach wydano wytyczne zawodowe.
- Cele: Porównanie dostępnych międzynarodowych wytycznych dotyczących radzenia sobie z bólem krzyża w środowisku medycyny pracy.
- metody: Wytyczne zostały porównane z ogólnie przyjętymi kryteriami jakości przy użyciu narzędzia AGREE, a także podsumowane w odniesieniu do komitetu ds. wytycznych, prezentacji, grupy docelowej oraz zaleceń dotyczących oceny i postępowania (tj. porad, strategii powrotu do pracy i leczenia).
- Wyniki i wnioski: Wyniki pokazują, że wytyczne różnie spełniały kryteria jakości. Najczęstsze wady dotyczyły braku odpowiedniej zewnętrznej recenzji w procesie tworzenia, braku uwagi na bariery organizacyjne i implikacje kosztowe oraz brak informacji o stopniu niezależności redaktorów i programistów. Osiągnięto powszechną zgodę w wielu kwestiach, które mają zasadnicze znaczenie dla leczenia bólu pleców w miejscu pracy. Zalecenia dotyczące oceny obejmowały segregację diagnostyczną, badania przesiewowe pod kątem sygnałów ostrzegawczych i problemów neurologicznych oraz identyfikację potencjalnych barier psychospołecznych i w miejscu pracy utrudniających powrót do zdrowia. W wytycznych uzgodniono również zalecenia, że ból krzyża jest stanem samoograniczającym się i że należy zachęcać i wspierać pozostawanie w pracy lub wczesny (stopniowy) powrót do pracy, jeśli to konieczne ze zmienionymi obowiązkami.
Wgląd doktora Alexa Jimeneza
Ból krzyża jest jednym z najczęstszych problemów zdrowotnych leczonych w gabinetach chiropraktycznych. Chociaż poniższy artykuł opisuje ból krzyża jako samoograniczający się stan, przyczyna LBP u danej osoby może również wywołać wyniszczający i silny ból oraz dyskomfort pozostawiony bez leczenia. Ważne jest, aby osoba z objawami bólu krzyża szukała odpowiedniego leczenia u kręgarza, aby właściwie zdiagnozować i leczyć swoje problemy zdrowotne, a także zapobiec ich nawrotom w przyszłości. Pacjenci, którzy odczuwają ból krzyża przez ponad 3 miesiące, mają mniej niż 3 procent szans na powrót do pracy. Opieka chiropraktyczna jest bezpieczną i skuteczną alternatywną opcją leczenia, która może pomóc w przywróceniu pierwotnej funkcji kręgosłupa. Ponadto lekarz chiropraktyki lub kręgarz może zapewnić modyfikacje stylu życia, takie jak porady dotyczące odżywiania i sprawności fizycznej, aby przyspieszyć proces zdrowienia pacjenta. Uzdrawianie poprzez ruch jest niezbędne do odzyskania LBP.
Ból krzyża (LBP) jest jednym z najczęstszych problemów zdrowotnych w krajach uprzemysłowionych. Pomimo łagodnego charakteru i zdrowego przebiegu, LBP jest powszechnie kojarzone z niezdolnością do pracy, utratą wydajności z powodu zwolnień chorobowych i wysokimi kosztami społecznymi.[1]
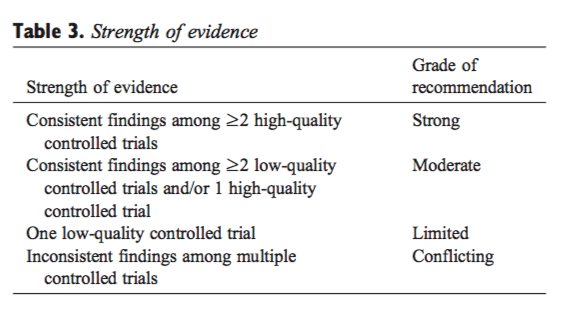
Ze względu na ten wpływ istnieje oczywista potrzeba skutecznych strategii zarządzania opartych na dowodach naukowych pochodzących z badań dobrej jakości metodologicznej. Zwykle są to randomizowane badania kontrolowane (RCT) dotyczące skuteczności interwencji terapeutycznych, badania diagnostyczne lub prospektywne badania obserwacyjne dotyczące czynników ryzyka lub działań niepożądanych. Dowody naukowe, podsumowane w przeglądach systematycznych i metaanalizach, stanowią solidną podstawę dla wytycznych dotyczących postępowania w LBP. W poprzednim artykule Koes i in. porównali różne istniejące wytyczne kliniczne dotyczące zarządzania LBP skierowane do pracowników podstawowej opieki zdrowotnej, wykazując znaczną wspólność.[2]
Problemy w medycynie pracy są różne. Kierownictwo koncentruje się głównie na doradzaniu pracownikowi w zakresie LBP i rozwiązywaniu kwestii pomocy w kontynuowaniu pracy lub powrocie do pracy (RTW) po umieszczeniu na liście chorych. Jednak LBP jest również ważnym zagadnieniem w opiece zdrowotnej w miejscu pracy ze względu na związaną z tym niezdolność do pracy, utratę wydajności i zwolnienia chorobowe. Opublikowano kilka wytycznych lub rozdziałów wytycznych, które dotyczą konkretnych kwestii zarządzania w środowisku medycyny pracy. Ponieważ dowody są międzynarodowe, można by oczekiwać, że zalecenia różnych wytycznych zawodowych dla LBP będą mniej więcej podobne. Nie jest jednak jasne, czy wytyczne spełniają obecnie przyjęte kryteria jakości.
Niniejszy artykuł krytycznie ocenia dostępne wytyczne zawodowe dotyczące zarządzania LBP oraz porównuje ich ocenę i zalecenia dotyczące zarządzania.
Główne wiadomości
- W różnych krajach wydawane są wytyczne dotyczące zdrowia w miejscu pracy, mające na celu poprawę leczenia bólu krzyża w kontekście zawodowym.
- Powszechne wady niniejszych wytycznych dotyczą braku odpowiedniej zewnętrznej recenzji w procesie tworzenia, braku uwagi na bariery organizacyjne i implikacje kosztowe oraz brak informacji na temat niezależności redaktorów i programistów.
- Ogólnie rzecz biorąc, zalecenia dotyczące oceny zawarte w wytycznych obejmowały segregację diagnostyczną, badanie przesiewowe pod kątem sygnałów ostrzegawczych i problemów neurologicznych oraz identyfikowanie potencjalnych barier psychospołecznych i w miejscu pracy utrudniających powrót do zdrowia.
- Istnieje ogólna zgoda co do porad, że ból krzyża jest stanem samoograniczającym się i że należy zachęcać i wspierać pozostawanie w pracy lub wczesny (stopniowy) powrót do pracy, jeśli to konieczne ze zmienionymi obowiązkami.
Metody
Wytyczne dotyczące zarządzania BHP w LBP zostały pobrane z akt osobowych autorów. Pobieranie zostało sprawdzone przez wyszukiwanie w Medline przy użyciu słów kluczowych ból krzyża, wytyczne i zawodowość do października 2001 r. oraz osobista komunikacja z ekspertami w tej dziedzinie. Polityki musiały spełniać następujące kryteria włączenia:
- Wytyczne mające na celu zarządzanie pracownikami z LBP (w środowisku medycyny pracy lub zajmujące się problemami zawodowymi) lub oddzielne sekcje polityk, które zajmowały się tymi zagadnieniami.
- Wytyczne są dostępne w języku angielskim lub holenderskim (lub przetłumaczone na te języki).
Kryteria wykluczenia były następujące:
- Wytyczne dotyczące prewencji pierwotnej (tj. prewencji przed wystąpieniem objawów) LBP związanego z pracą (np. instrukcje podnoszenia dla pracowników).
- Wytyczne kliniczne dotyczące postępowania z LBP w podstawowej opiece zdrowotnej.[2]
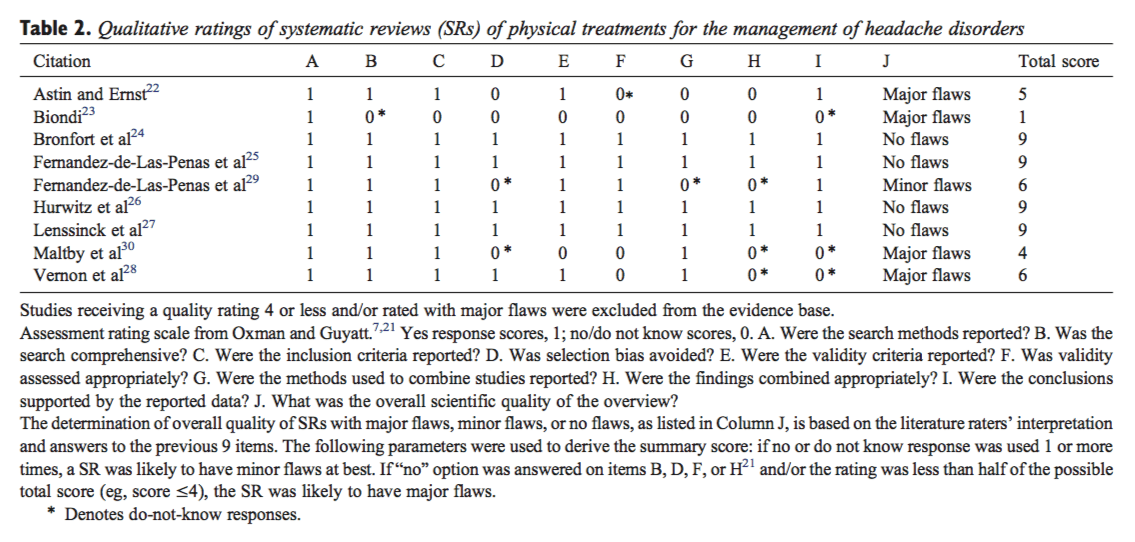
Jakość zawartych wytycznych została oceniona za pomocą narzędzia AGREE, ogólnego narzędzia zaprojektowanego głównie po to, aby pomóc twórcom wytycznych i użytkownikom ocenić jakość metodologiczną wytycznych praktyki klinicznej.[3]
Narzędzie AGREE zapewnia ramy do oceny jakości na 24 pozycjach (tabela 1), z których każda jest oceniana na czteropunktowej skali. Pełna operacjonalizacja jest dostępna na stronie www.agreecollaboration.org.
Dwóch recenzentów (BS i HH) niezależnie oceniło jakość wytycznych, a następnie spotkało się, aby omówić spory i osiągnąć konsensus w sprawie ocen. Kiedy nie mogli dojść do porozumienia, trzeci recenzent (MvT) pogodził pozostałe różnice i zdecydował o ocenach. Aby ułatwić analizę w tym przeglądzie, oceny zostały przekształcone w dychotomiczne zmienne określające, czy każdy element jakości został spełniony, czy nie.
Zalecenia dotyczące oceny zostały podsumowane i porównane z zaleceniami dotyczącymi poradnictwa, leczenia i strategii powrotu do pracy. Wybrane wytyczne zostały dalej scharakteryzowane i osiągnięte w odniesieniu do komitetu ds. wytycznych, prezentacji procedury, grupy docelowej oraz zakresu, w jakim zalecenia były oparte na dostępnych dowodach naukowych. Wszystkie te informacje zostały zaczerpnięte bezpośrednio z opublikowanych wytycznych.
Implikacje polityczne
- Postępowanie w przypadku bólu krzyża w opiece medycznej w miejscu pracy powinno być zgodne z wytycznymi opartymi na dowodach naukowych.
- Przyszłe wytyczne zawodowe dotyczące leczenia bólu krzyża i aktualizacje tych wytycznych powinny uwzględniać kryteria właściwego opracowywania, wdrażania i oceny podejść sugerowanych przez współpracę AGREE.
Efekt
Wybór studiów
Nasze wyszukiwanie znalazło dziesięć wytycznych, ale cztery zostały wykluczone, ponieważ dotyczyły zarządzania LBP w podstawowej opiece zdrowotnej,[15] miały na celu ogólne wytyczne dla pracowników znajdujących się na liście chorych (nie konkretnie LBP),[16] były przeznaczone dla pierwotna profilaktyka LBP w pracy,[17] lub nie były dostępne w języku angielskim lub holenderskim.[18] Ostateczny wybór składał się zatem z następujących sześciu wytycznych, wymienionych według daty wydania:
(1) Kanada (Quebec). Naukowe podejście do oceny i leczenia zaburzeń kręgosłupa związanych z aktywnością. Monografia dla klinicystów. Raport Grupy Zadaniowej Quebecu ds. Zaburzeń Kręgosłupa. Quebec Kanada (1987). [4]
(2) Australia (Wiktoria). Wytyczne dotyczące zarządzania pracownikami z odszkodowalnym bólem krzyża. Victorian WorkCover Authority, Australia (1996).[5] (Jest to poprawiona wersja wytycznych opracowanych przez South Australian WorkCover Corporation w październiku 1993 r.)
(3) Stany Zjednoczone. Wytyczne dotyczące praktyki medycyny pracy. American College of Occupational and Environmental Medicine. USA (1997). [6]
(4) Nowa Zelandia
(a)Aktywny i działający! Radzenie sobie z ostrym bólem krzyża w miejscu pracy. Korporacja Odszkodowań Wypadkowych i Narodowa Komisja Zdrowia. Nowa Zelandia (2000).[7]
(b) Przewodnik dla pacjenta dotyczący leczenia ostrego bólu krzyża. Korporacja Odszkodowań Wypadkowych i Narodowa Komisja Zdrowia. Nowa Zelandia (1998).[8]
(c) Oceń psychospołeczne żółte flagi w ostrym bólu krzyża. Korporacja Odszkodowań Wypadkowych i Narodowa Komisja Zdrowia. Nowa Zelandia (1997).[9]
(5) Niderlandy. Holenderskie wytyczne dotyczące postępowania z lekarzami medycyny pracy pracowników z bólem krzyża. Holenderskie Stowarzyszenie Medycyny Pracy (NVAB). Holandia (1999).[10]
(6) Wielka Brytania
(a) Wytyczne dotyczące zdrowia zawodowego dotyczące zarządzania bólem krzyża w pracy główne zalecenia. Wydział Medycyny Pracy. Wielka Brytania (2000).[11]
(b) Wytyczne dotyczące zdrowia w pracy dotyczące radzenia sobie z bólem krzyża w pracy ulotka dla lekarzy. Wydział Medycyny Pracy. Wielka Brytania (2000).[12]
(c) Wytyczne dotyczące zdrowia zawodowego dotyczące zarządzania bólem krzyża w pracy – przegląd dowodów naukowych. Wydział Medycyny Pracy. Wielka Brytania (2000).[13]
(d) Back Book, biuro papeterii. Wielka Brytania (1996).[14]
Dwie wytyczne (4 i 6) nie mogły być oceniane niezależnie od dodatkowych dokumentów, do których się odnoszą (4bc, 6bd), więc i te dokumenty zostały uwzględnione w przeglądzie.
Ocena jakości wytycznych
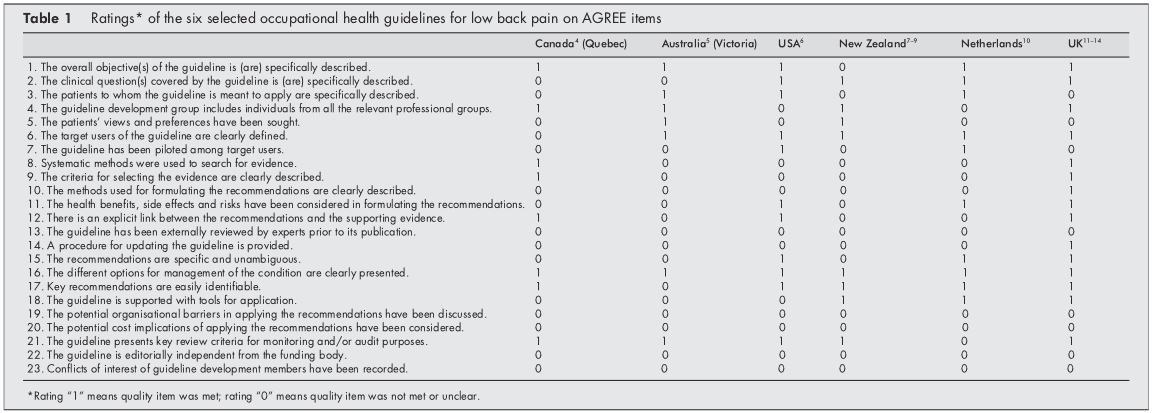
Początkowo między dwoma recenzentami było porozumienie co do 106 (77%) ze 138 ocen pozycji. Po dwóch spotkaniach osiągnięto konsensus dla wszystkich punktów z wyjątkiem czterech, co wymagało rozpatrzenia przez trzeciego recenzenta. Tabela 1 przedstawia oceny końcowe.
Wszystkie zawarte wytyczne przedstawiały różne opcje zarządzania LBP w medycynie pracy. W pięciu z sześciu polityk, ogólne cele procedury zostały wyraźnie opisane[46, 1014], docelowi użytkownicy systemu zostali jasno zdefiniowani,[514] uwzględniono łatwe do zidentyfikowania kluczowe zalecenia,[4, 614] lub krytyczny przegląd kryteria zostały przedstawione do celów monitorowania i audytu.[49, 1114]
Wyniki oceny AGREE wykazały, że w żadnym z wytycznych nie poświęcono wystarczającej uwagi potencjalnym barierom organizacyjnym i konsekwencjom kosztowym wdrażania zaleceń. Nie było również jasne dla wszystkich zawartych wytycznych, czy były one redakcyjnie niezależne od organu finansującego i czy istniały konflikty interesów dla członków komitetów opracowujących wytyczne. Ponadto nie było jasne dla wszystkich wytycznych, czy eksperci dokonali zewnętrznego przeglądu polityk przed publikacją. Jedynie wytyczne Zjednoczonego Królestwa wyraźnie opisały metodę zastosowaną do sformułowania zaleceń i zapewniły aktualizację podejścia.[11]
Opracowanie wytycznych
Tabela 2 przedstawia podstawowe informacje na temat procesu opracowywania wytycznych.
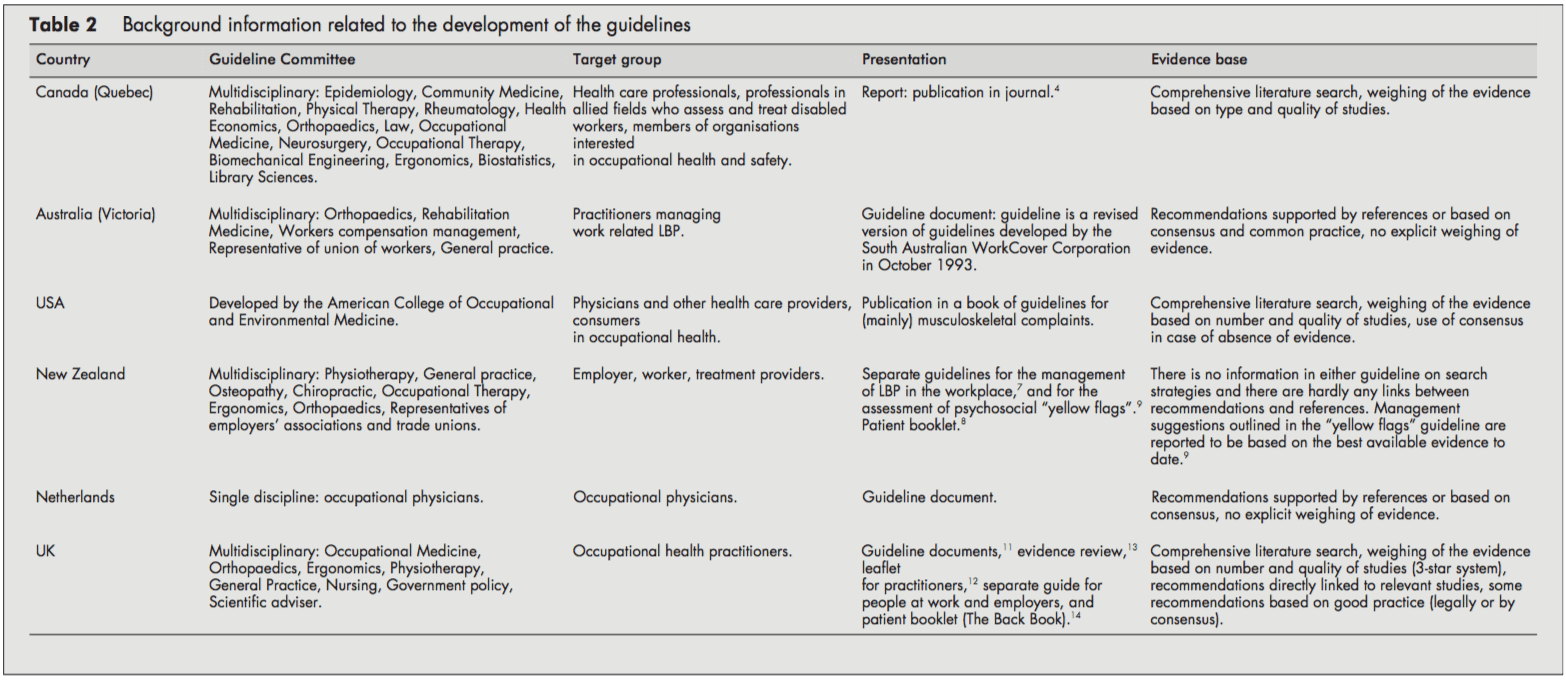
Docelowymi użytkownikami wytycznych byli lekarze i inni świadczeniodawcy w dziedzinie medycyny pracy. Kilka polityk miało również na celu informowanie pracodawców, pracowników [68, 11, 14] lub członków organizacji zainteresowanych zdrowiem w miejscu pracy.[4] Holenderskie wytyczne były skierowane wyłącznie do lekarza medycyny pracy.[10]
Komisje ds. wytycznych odpowiedzialne za opracowanie wytycznych były na ogół multidyscyplinarne, obejmujące takie dyscypliny, jak epidemiologia, ergonomia, fizjoterapia, praktyka ogólna, medycyna pracy, terapia zajęciowa, ortopedia oraz przedstawiciele stowarzyszeń pracodawców i związków zawodowych. Przedstawiciele chiropraktyków i osteopatyków zasiadali w komitecie wytycznych Nowej Zelandii.[79] W skład grupy zadaniowej Quebec (Kanada) wchodzili również przedstawiciele medycyny rehabilitacyjnej, reumatologii, ekonomiki zdrowia, prawa, neurochirurgii, inżynierii biomechanicznej i bibliotekoznawstwa. W przeciwieństwie do tego, komisja wytycznych holenderskich wytycznych składała się wyłącznie z lekarzy medycyny pracy.[10]
Wytyczne zostały wydane jako osobny dokument[4, 5, 10] jako rozdział w podręczniku[6] lub jako kilka powiązanych ze sobą dokumentów[79, 1114].
Wytyczne brytyjskie[13], USA[6] i kanadyjskie[4] dostarczyły informacji na temat strategii wyszukiwania zastosowanej do identyfikacji odpowiedniej literatury i oceny dowodów. Z drugiej strony wytyczne holenderskie[10] i australijskie[5] poparły swoje zalecenia jedynie referencjami. Wytyczne nowozelandzkie nie wykazały bezpośrednich powiązań między sugestiami a obawami [79]. Czytelnik został odesłany do innej literatury w celu uzyskania dodatkowych informacji.
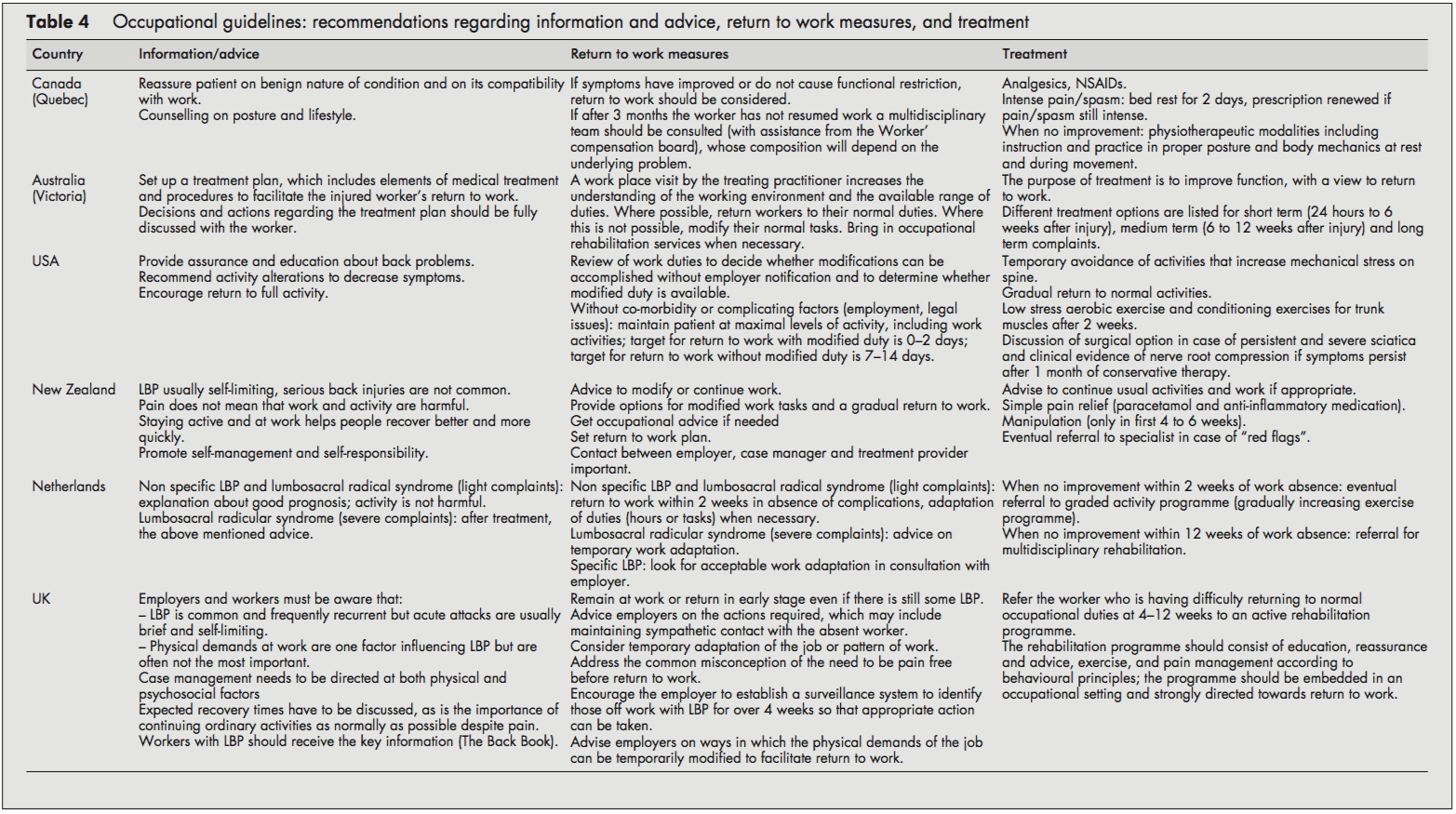
Populacja pacjentów i zalecenia diagnostyczne
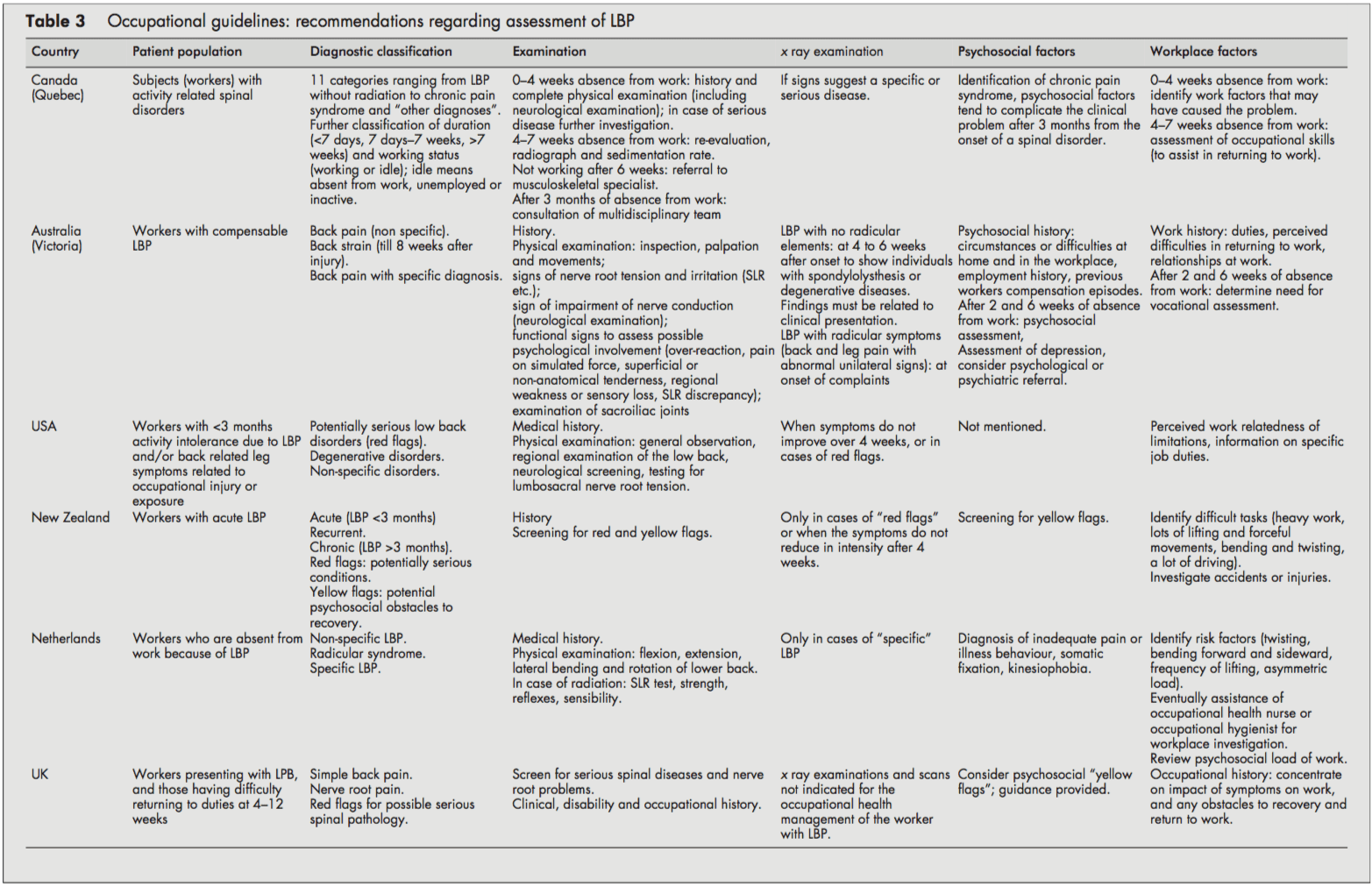
Chociaż wszystkie wytyczne koncentrowały się na pracownikach z LBP, często nie było jasne, czy mieli do czynienia z ostrym czy przewlekłym LBP, czy też z jednym i drugim. Ostre i przewlekłe LBP często nie były definiowane i podawane były punkty odcięcia (np. <3 miesiące). Zwykle nie było jasne, czy dotyczyły one wystąpienia objawów, czy nieobecności w pracy. Jednak kanadyjskie wytyczne wprowadziły system klasyfikacji (ostre/podostre/przewlekłe) oparty na rozkładzie roszczeń dotyczących zaburzeń kręgosłupa według czasu od nieobecności w pracy.[4]
Wszystkie wytyczne rozróżniały specyficzne i niespecyficzne LBP. Specyficzne LBP dotyczy potencjalnie poważnych stanów czerwonej flagi, takich jak złamania, guzy lub infekcje, a wytyczne holenderskie i brytyjskie również rozróżniają zespół korzeniowy lub ból korzeni nerwowych.[1013] Wszystkie procedury były zgodne w swoich zaleceniach dotyczących zebrania wywiadu klinicznego i przeprowadzenia badania fizykalnego, w tym przesiewowego badania neurologicznego. W przypadku podejrzenia specyficznej patologii (czerwone flagi) większość wytycznych zalecała badania rentgenowskie. Ponadto wytyczne w Nowej Zelandii i USA zaleciły również wykonanie badania rentgenowskiego, gdy objawy nie uległy poprawie po czterech tygodniach.[6, 9] Wytyczne brytyjskie stwierdzają, że badania rentgenowskie nie są wskazane i nie pomagają w zarządzaniu zdrowiem w miejscu pracy. pacjent z LBP (odmienny od jakichkolwiek wskazań klinicznych).[1113]
Większość wytycznych uznawała czynniki psychospołeczne za żółte flagi jako przeszkody w powrocie do zdrowia, którymi powinni się zająć pracownicy służby zdrowia. Wytyczne Nowej Zelandii[9] i Wielkiej Brytanii [11, 12] wyraźnie wymieniają czynniki i sugerowały pytania w celu zidentyfikowania tych psychospołecznych żółtych flag.
Wszystkie wytyczne dotyczyły znaczenia historii klinicznej, identyfikującej fizyczne i psychospołeczne czynniki miejsca pracy istotne dla LBP, w tym fizyczne wymagania pracy (ręczne przemieszczanie, podnoszenie, zginanie, skręcanie i narażenie na wibracje całego ciała), wypadki lub urazy oraz postrzegane trudności w powrocie do pracy lub relacji w pracy. Wytyczne holenderskie i kanadyjskie zawierały zalecenia dotyczące przeprowadzenia dochodzenia w miejscu pracy[10] lub oceny umiejętności zawodowych, gdy jest to konieczne[4].
Podsumowanie zaleceń dotyczących oceny LBP
- Segregacja diagnostyczna (niespecyficzny LBP, zespół korzeniowy, swoisty LBP).
- Wyklucz sygnały ostrzegawcze i neurologiczne badania przesiewowe.
- Zidentyfikuj czynniki psychospołeczne i potencjalne przeszkody w powrocie do zdrowia.
- Zidentyfikuj czynniki w miejscu pracy (fizyczne i psychospołeczne), które mogą być związane z problemem LBP i powrotem do pracy.
- Badania rentgenowskie ograniczają się do podejrzenia przypadków określonej patologii.
Zalecenia dotyczące informacji i porad, leczenia i strategii powrotu do pracy
Większość wytycznych zalecała uspokojenie pracownika i przekazanie informacji o samoograniczającym się charakterze LBP i dobrych rokowaniach. Często zalecano zachęcanie do jak najogólniejszego powrotu do zwykłych zajęć.
Zgodnie z zaleceniem powrotu do regularnej aktywności, we wszystkich wytycznych podkreślono również znaczenie jak najszybszego powrotu do pracy, nawet jeśli nadal istnieje pewien poziom LBP oraz, w razie potrzeby, rozpoczęcie od zmienionych obowiązków w cięższych przypadkach. Obowiązki pracy można było następnie stopniowo zwiększać (godziny i zadania) aż do osiągnięcia całkowitego powrotu do pracy. Wytyczne amerykańskie i holenderskie zapewniły szczegółowe harmonogramy powrotu do pracy. W podejściu holenderskim zaproponowano powrót do pracy w ciągu dwóch tygodni z dostosowaniem obowiązków w razie potrzeby[10]. W systemie holenderskim podkreślono również znaczenie zarządzania uwarunkowaniami czasowymi w odniesieniu do powrotu do pracy[10]. Wytyczne amerykańskie proponowały każdą próbę utrzymania pacjenta na maksymalnym poziomie aktywności, w tym czynności zawodowych; docelowe czasy trwania niezdolności do pracy pod względem powrotu do pracy zostały podane jako 02 dni przy zmienionych obowiązkach i 714 dni, jeśli zmodyfikowane obowiązki nie są wykorzystywane/dostępne.[6] W przeciwieństwie do innych, kanadyjskie wytyczne zalecają powrót do pracy tylko wtedy, gdy objawy i ograniczenia funkcjonalne ulegną poprawie.[4]
Najczęściej zalecanymi opcjami leczenia we wszystkich włączonych wytycznych były: leki przeciwbólowe, [5, 7, 8] stopniowo progresywne programy ćwiczeń, [6, 10] i rehabilitacja wielodyscyplinarna.[1013] Wytyczne USA zalecały skierowanie w ciągu dwóch tygodni na program ćwiczeń składający się z ćwiczeń aerobowych, ćwiczeń kondycyjnych mięśni tułowia i limitu ćwiczeń.[6] Holenderskie wytyczne zalecają, aby w przypadku braku postępu w ciągu dwóch tygodni nieobecności w pracy, pracownicy byli kierowani do programu stopniowanej aktywności (stopniowo zwiększające się ćwiczenia), a jeśli nie ma poprawy do czterech tygodni, do multidyscyplinarnego programu rehabilitacji.[10] ] Wytyczne Wielkiej Brytanii zalecały, aby pracownicy, którzy mają trudności z powrotem do regularnych obowiązków zawodowych przed 412 tygodniem, byli kierowani na program aktywnej rehabilitacji. Ten program rehabilitacji powinien obejmować edukację, zapewnienie i porady, progresywny program intensywnych ćwiczeń i sprawności oraz leczenie bólu zgodnie z zasadami behawioralnymi; powinna być osadzona w środowisku zawodowym i zdecydowanie ukierunkowana na powrót do pracy.[11-13] W wytycznych Kanady i Australii przedstawiono obszerne listy możliwych opcji leczenia [4, 5], chociaż większość z nich nie była oparta na na dowodach naukowych.
Podsumowanie zaleceń dotyczących informacji, porad, środków powrotu do pracy i leczenia pracowników z LBP
- Zapewnij pracownika i poinformuj go o samoograniczającym się charakterze LBP i dobrych rokowaniach.
- Doradź pracownikowi, aby kontynuował zwykłe czynności lub wrócił do regularnych ćwiczeń i pracy tak szybko, jak to możliwe, nawet jeśli nadal odczuwa ból.
- Większość pracowników z LBP dość szybko wraca do mniej lub bardziej regularnych obowiązków. Rozważ tymczasowe dostosowania obowiązków pracy (godziny/zadania) tylko wtedy, gdy jest to konieczne.
- Jeśli pracownik nie wróci do pracy w ciągu 212 tygodni (w różnych wytycznych istnieją znaczne różnice w skali czasowej), skieruj go na stopniowo zwiększający się program ćwiczeń lub rehabilitację multidyscyplinarną (ćwiczenia, edukacja, zapewnienie i leczenie bólu zgodnie z zasadami behawioralnymi ). Te programy rehabilitacyjne
powinien być osadzony w środowisku zawodowym.
Dyskusja
Zarządzanie LBP w środowisku medycyny pracy musi zająć się związkiem między dolegliwościami kręgosłupa lędźwiowego a pracą oraz opracować strategie mające na celu bezpieczny powrót do pracy. W niniejszym przeglądzie porównano dostępne wytyczne dotyczące medycyny pracy z różnych krajów. Polisy są rzadko indeksowane w Medline, więc szukając wytycznych musieliśmy polegać przede wszystkim na osobistych aktach i osobistej komunikacji.
Aspekty jakościowe i proces opracowywania wytycznych
Ocena przeprowadzona za pomocą instrumentu AGREE[3] wykazała pewne różnice w jakości poddanych przeglądowi wytycznych, co może częściowo odzwierciedlać różnice w datach opracowania i publikacji wytycznych. Na przykład wytyczne kanadyjskie zostały opublikowane w 1987 r., a wytyczne australijskie w 1996 r. [4, 5] Inne wytyczne były nowsze i zawierały obszerniejszą bazę dowodową oraz bardziej aktualną metodologię wytycznych.
Ocena instrumentu AGREE wykazała kilka typowych wad związanych z procesem opracowywania wytycznych. Po pierwsze, ważne jest, aby wyjaśnić, czy wytyczne są redakcyjne niezależne od organu finansującego i czy występują konflikty interesów członków komitetu ds. wytycznych. W żadnej z dołączonych wytycznych nie opisano wyraźnie tych problemów. Ponadto we wszystkich wytycznych zawartych w tym przeglądzie brakowało również zgłoszonej zewnętrznej recenzji wytycznych przeprowadzonej przez ekspertów klinicznych i metodologicznych przed publikacją.
Kilka wytycznych zawierało wyczerpujące informacje na temat sposobu wyszukiwania odpowiedniej literatury i przekładania ich na zalecenia.[4, 6, 11, 13] Inne wytyczne poparte były zaleceniami w postaci odniesień [5, 7, 9, 10], ale nie pozwala to na ocenę solidność wytycznych lub ich zaleceń.
Wytyczne zależą od dowodów naukowych, które zmieniają się w czasie, i uderzające jest to, że tylko jedna wytyczna przewiduje przyszłą aktualizację.[11, 12] Być może planowane są aktualizacje innych wytycznych, ale nie są one wyraźnie określone (i odwrotnie) będzie w przyszłości aktualizacja nie oznacza, że faktycznie nastąpi). Ten brak zgłaszania może dotyczyć również innych kryteriów ZGADZAM SIĘ, które oceniliśmy negatywnie. Wykorzystanie ram AGREE jako wytycznych zarówno do opracowywania, jak i zgłaszania wytycznych powinno pomóc w poprawie jakości przyszłych wytycznych.
Ocena i zarządzanie LBP
Procedury diagnostyczne zalecane w wytycznych BHP były w dużej mierze zbliżone do zaleceń wytycznych klinicznych[2] i, logicznie rzecz biorąc, główną różnicą był nacisk na rozwiązywanie problemów zawodowych. Przedstawione metody uwzględniania czynników w miejscu pracy w ocenie LBP pojedynczego pracownika dotyczyły identyfikacji trudnych zadań, czynników ryzyka i przeszkód w powrocie do pracy na podstawie historii zawodowych. Oczywiście te przeszkody w powrocie do pracy dotyczą nie tylko czynników obciążenia fizycznego, ale także związanych z pracą problemów psychospołecznych związanych z obowiązkami, współpracą ze współpracownikami i atmosferą społeczną w miejscu pracy.[10] Badania przesiewowe pod kątem psychospołecznych żółtych flag związanych z pracą mogą pomóc w identyfikacji pracowników, którzy są zagrożeni przewlekłym bólem i niepełnosprawnością.[1113]
Potencjalnie ważną cechą wytycznych jest to, że były one spójne w swoich zaleceniach dotyczących uspokojenia pracownika o LBP oraz zachęcania i wspierania powrotu do pracy nawet w przypadku niektórych utrzymujących się objawów. Panuje powszechna zgoda co do tego, że większość pracowników nie musi czekać z powrotem do pracy, aż całkowicie ustąpi ból. Listy opcji leczenia podane w wytycznych kanadyjskich i australijskich mogą odzwierciedlać brak dowodów w tamtym czasie [4, 5], pozostawiając użytkownikom wytycznych wybór dla siebie. Wątpliwe jest jednak, czy takie listy rzeczywiście przyczyniają się do poprawy opieki, a naszym zdaniem zalecenia dotyczące wytycznych powinny opierać się na solidnych dowodach naukowych.
Amerykańskie, holenderskie i brytyjskie wytyczne zawodowe [6, 1013] zalecają, aby aktywne leczenie multidyscyplinarne było najbardziej obiecującą interwencją w celu powrotu do pracy, co jest poparte mocnymi dowodami z RCT. potrzebne do określenia optymalnej zawartości i intensywności tych pakietów leczenia.[19, 20]
Pomimo pewnych dowodów na udział czynników związanych z miejscem pracy w etiologii LBP[22] brakuje systematycznych podejść do adaptacji miejsca pracy i nie są one oferowane jako zalecenia w wytycznych. Być może oznacza to brak zaufania do dowodów na ogólny wpływ czynników w miejscu pracy, trudności w przełożeniu ich na praktyczne wskazówki lub dlatego, że kwestie te są mylone z lokalnym ustawodawstwem (co zostało zasugerowane w wytycznych brytyjskich[11]). Być może interwencja w zakresie ergonomii partycypacyjnej, która proponuje konsultacje z pracownikiem, pracodawcą i ergonomistą, okaże się pożyteczną interwencją w powrocie do pracy[23, 24]. 25] zostało podkreślone w wytycznych holenderskich i brytyjskich[1113], ale wymagana jest dalsza ocena tego podejścia i jego wdrożenia.
Opracowanie przyszłych wytycznych w zakresie medycyny pracy
Celem tego przeglądu było przedstawienie zarówno przeglądu, jak i krytycznej oceny wytycznych zawodowych dotyczących zarządzania LBP. Krytyczna ocena wytycznych ma pomóc w ukierunkowaniu przyszłego rozwoju i planowanych aktualizacji wytycznych. W wciąż rozwijającej się dziedzinie metodologii wytycznych wszystkie dotychczasowe inicjatywy uważamy za godne pochwały; uznajemy potrzebę wytycznych klinicznych i doceniamy fakt, że twórcy wytycznych nie mogą czekać, aż badania dostarczą całej wymaganej metodologii i dowodów. Istnieje jednak miejsce na ulepszenia, a przyszłe wytyczne i aktualizacje powinny uwzględniać kryteria właściwego opracowywania, wdrażania i oceny wytycznych, zgodnie z sugestią współpracy AGREE.
Wdrażanie wytycznych wykracza poza zakres tego przeglądu, ale zauważono, że żaden z dokumentów zawierających wytyczne nie opisuje szczegółowo strategii wdrażania, więc nie ma pewności, w jakim stopniu grupy docelowe mogły zostać dotarte i jakie skutki mogło to mieć . Może to być owocny obszar do dalszych badań.
Samo istnienie tych wytycznych dotyczących medycyny pracy pokazuje, że istniejące wytyczne kliniczne podstawowej opieki zdrowotnej dla LBP2 są uważane za nieodpowiednie lub niewystarczające dla opieki zdrowotnej w miejscu pracy. Na arenie międzynarodowej panuje jasne przekonanie, że potrzeby pracownika doświadczającego bólu pleców są nierozerwalnie związane z różnymi kwestiami zawodowymi, które nie są objęte zwykłymi poradami w zakresie podstawowej opieki zdrowotnej, a co za tym idzie, praktyką. Okazuje się, że pomimo wad metodologicznych, widoczna jest znaczna zgoda co do szeregu podstawowych strategii medycyny pracy w zakresie radzenia sobie z bólem pleców pracownika, z których niektóre są innowacyjne i podważają wcześniejsze poglądy. Istnieje zgoda co do podstawowego przesłania, że przedłużająca się utrata pracy jest szkodliwa i że należy zachęcać i ułatwiać wczesny powrót do pracy; nie ma potrzeby czekać na całkowite ustąpienie objawów. Chociaż zalecane strategie różnią się nieco, istnieje znaczna zgoda co do wartości pozytywnych zapewnień i porad, dostępności (tymczasowej) zmodyfikowanej pracy, zajęcia się czynnikami w miejscu pracy (włączenie wszystkich graczy) oraz rehabilitacji pracowników mających trudności z powrotem do pracy.
Podziękowania
Badanie to było wspierane przez Holenderską Radę ds. Ubezpieczeń Zdrowotnych (CVZ), grant DPZ no. 169/0, Amstelveen, Holandia. JB Staal pracuje obecnie w Departamencie Epidemiologii Uniwersytetu w Maastricht, PO Box 616 6200 MD Maastricht, Holandia. W van Mechelen jest również częścią Centrum Badań nad Aktywnością Fizyczną, Pracą i Zdrowiem Body@work TNO-VUmc.
Podsumowując objawy bólu krzyża są jednym z najczęstszych problemów zdrowotnych związanych z urazami w pracy. Z tego powodu opracowano kilka wytycznych BHP dotyczących leczenia bólu krzyża. Opieka chiropraktyczna, wśród innych metod leczenia, może być wykorzystana, aby pomóc pacjentowi znaleźć ulgę w ich LBP. Ponadto powyższy artykuł wykazał bezpieczeństwo i skuteczność różnych tradycyjnych, jak i alternatywnych opcji leczenia w diagnostyce, leczeniu i zapobieganiu różnym przypadkom bólu krzyża. Konieczne są jednak dalsze badania naukowe w celu właściwego określenia skuteczności poszczególnych metod leczenia. Informacje pochodzą z Narodowego Centrum Informacji Biotechnologicznej (NCBI). Zakres naszych informacji jest ograniczony do chiropraktyki oraz urazów i schorzeń kręgosłupa. Aby omówić ten temat, prosimy zapytać dr Jimeneza lub skontaktować się z nami pod adresem 915-850-0900 .
Kurator: dr Alex Jimenez
Dodatkowe tematy: Back Pain
Według statystyk, w przybliżeniu 80% ludzi będzie doświadczać objawów bólu pleców przynajmniej raz przez całe ich życie. Na ból pleców jest częstą skargą, która może wynikać z różnych urazów i / lub warunków. Często naturalne zwyrodnienie kręgosłupa z wiekiem może powodować ból pleców. Wypukłe dyski występuje, gdy miękki, żelopodobny środek krążka międzykręgowego przepycha się przez łzę w otaczającym, zewnętrznym pierścieniu chrząstki, ściskając i drażniąc korzenie nerwu. Przepukliny dysku najczęściej występują wzdłuż dolnej części pleców lub kręgosłupa lędźwiowego, ale mogą również wystąpić wzdłuż odcinka szyjnego kręgosłupa lub szyi. Uderzenie nerwów w dolnym odcinku kręgosłupa z powodu urazu i / lub pogorszenia stanu może prowadzić do objawów rwy kulszowej.

DODATKOWE WAŻNE TEMAT: Leczenie bólu migrenowego
WIĘCEJ TEMATÓW: EXTRA EXTRA: El Paso, Tx | Sportowcy
pusty
Referencje
2. Koes BW, van Tulder MW, Ostelo R i in. Wytyczne kliniczne dotyczące leczenia bólu krzyża w podstawowej opiece zdrowotnej: międzynarodowy
porównanie. Kręgosłup 2001;26:2504-14.
3. Współpraca AGREE. Ocena wytycznych Badania i
Instrument oceny, www.agreecollaboration.org.
4. Spitzer WO, Leblanc FE, Dupuis M. Naukowe podejście do
ocena i leczenie zaburzeń kręgosłupa związanych z aktywnością. Monografia dla klinicystów. Raport Quebec Task Force on Spinal Disorders. Kręgosłup 1987;12(dodatek 7S):1.
5. Victorian WorkCover Authority. Wytyczne dotyczące postępowania z pracownikami z kompensowalnym bólem krzyża. Melbourne: Victorian WorkCover Authority, 1996.
6. Harris JS. Wytyczne praktyki medycyny pracy. Beverly, MA: OEM Press, 1997.
7. Korporacja Odszkodowań Wypadkowych i Narodowy Komitet Zdrowia. Aktywny i działający! Radzenie sobie z ostrym bólem krzyża w miejscu pracy. Wellington, Nowa Zelandia, 2000.
8. Korporacja Odszkodowań Wypadkowych i Narodowy Komitet Zdrowia, Ministerstwo Zdrowia. Przewodnik dla pacjentów dotyczący leczenia ostrego bólu krzyża. Wellington, Nowa Zelandia, 1998.
9. Kendall, Linton SJ, Główny CJ. Przewodnik po ocenie psychospołecznych żółtych flag w ostrym bólu krzyża. Czynniki ryzyka długotrwałej niepełnosprawności i utraty pracy. Wellington, Nowa Zelandia, Korporacja Ubezpieczeń Rehabilitacji Wypadkowej i Odszkodowań Nowej Zelandii oraz Narodowy Komitet Zdrowia, 1997.
10. Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde (Holenderskie Stowarzyszenie Medycyny Pracy, NVAB). Handelen van de bedrijfsarts bij werknemers met lage-rugklachten. Richtlijnen voor Bedrijfsartsen. [Holenderskie wytyczne dotyczące postępowania lekarzy medycyny pracy z pracownikami z bólami krzyża]. kwiecień 1999 r.
11. Carter JT, Birell LN. Wytyczne dotyczące zdrowia w miejscu pracy dotyczące leczenia bólu krzyża w miejscu pracy – główne zalecenia. Londyn: Wydział Medycyny Pracy, 2000 (www.facoccmed.ac.uk).
12. Wytyczne medycyny pracy dotyczące leczenia bólu krzyża w miejscu pracy — ulotka dla praktyków. Londyn: Wydział Medycyny Pracy, 2000 (www.facoccmed.ac.uk).
13. Waddell G, Burton AK. Wytyczne dotyczące zdrowia w miejscu pracy dotyczące leczenia bólu krzyża w miejscu pracy – przegląd dowodów. Occup Med 2001;51:124-35.
14. Roland M. i in. Tylna książka. Norwich: Biuro papiernicze, 1996.
15. ICSI. Wytyczne dotyczące opieki zdrowotnej. Dorosły ból krzyża. Instytut Integracji Systemów Klinicznych, 1998 (www.icsi.org/guide/).
16. Kazimirski JC. Podsumowanie polityki CMA: Rola lekarza w pomaganiu pacjentom w powrocie do pracy po chorobie lub urazie. CMAJ 1997;156:680A-680C.
17. Yamamoto S. Wytyczne dotyczące profilaktyki bólu krzyża w miejscu pracy. Zawiadomienie Biura ds. Standardów Pracy, nr 57. Industrial Health 1997;35:143.
18. WPIS. Les Lombalgies en milieu professionalel: quel facteurs de risque et quelle zapobieganie? Tytuł oryginału: Bóle krzyża w miejscu pracy: czynniki ryzyka i profilaktyka. Paryż: les editions INSERM, Synthese bibliographique realizuje a la demande de la CANAM, 2000.
19. Lindstrom I, Ohlund C, Eek C, et al. Wpływ stopniowanej aktywności na pacjentów z podostrym bólem krzyża: randomizowane prospektywne badanie kliniczne z podejściem behawioralnym uwarunkowanym operantem. Fizjoterapia 1992;72:279-93.
20. Karjalainen K, Malmivaara A, van Tulder M, et al. Multidyscyplinarna biopsychospołeczna rehabilitacja podostrego bólu krzyża u dorosłych w wieku produkcyjnym: przegląd systematyczny w ramach Cochrane Collaboration Back Review Group. Kręgosłup 2001;26:262.
21. Staal JB, Hlobil H, van Tulder MW i in. Interwencje powrotu do pracy w przypadku bólu krzyża: opisowy przegląd treści i koncepcji mechanizmów roboczych. Sport Med 2002;32:251-67.
22. Hoogendoorn WE, van Poppel MN, Bongers PM i in. Obciążenie fizyczne w czasie pracy iw czasie wolnym jako czynniki ryzyka wystąpienia dolegliwości bólowych kręgosłupa. Scand J Work Environ Health 1999;25:387-403.
23. Loisel P, Gosselin L, Durand P i in. Populacyjne, randomizowane badanie kliniczne dotyczące leczenia bólu pleców. Kręgosłup 1997;22:2911.
24. Loisel P, Gosselin L, Durand P i in. Wdrożenie programu ergonomii partycypacyjnej w rehabilitacji pracowników z podostrym bólem kręgosłupa. Appl Ergon 2001;32:53.
25. Frank J, Sinclair S, Hogg-Johnson S i in. Zapobieganie niepełnosprawności spowodowanej bólem krzyża związanym z pracą. Nowe dowody dają nową nadzieję – jeśli tylko uda nam się włączyć wszystkich graczy. CMAJ 1998;158:1625.