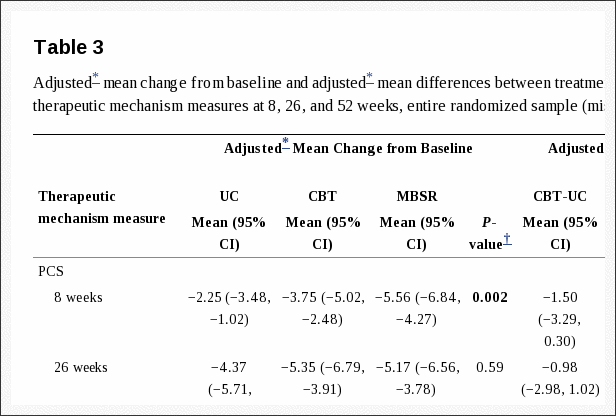
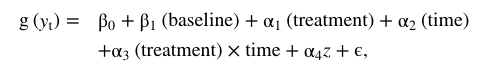Terapia poznawczo-behawioralna z powodu wypadków samochodowych w El Paso, TX
Uczestnictwo w wypadku samochodowym jest sytuacją niepożądaną, która może skutkować różnego rodzaju urazami fizycznymi lub urazami, a także prowadzić do rozwoju wielu stanów obciążających. Urazy spowodowane wypadkami samochodowymi, takie jak uraz kręgosłupa szyjnego, mogą charakteryzować się bolesnymi objawami, w tym przewlekłym bólem szyi, jednak ostatnie badania wykazały, że stres emocjonalny wynikający z kolizji samochodowej może objawiać się objawami fizycznymi. Stres, lęk, depresja i zespół stresu pourazowego (PTSD) to powszechne problemy psychologiczne, które mogą wystąpić w wyniku wypadku samochodowego.
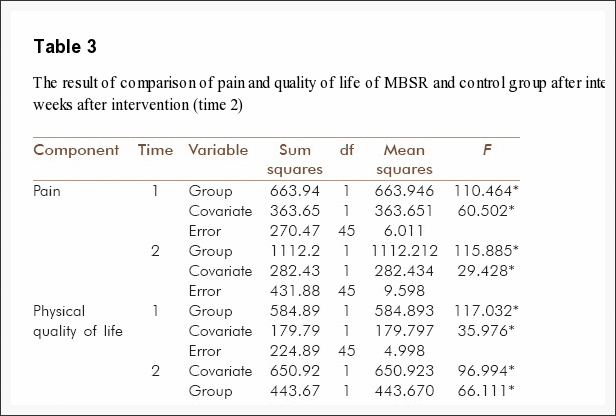
Badacze badań ustalili również, że terapia poznawczo-behawioralna może być skutecznym sposobem leczenia stresu emocjonalnego i problemów psychologicznych, które mogły rozwinąć się w wyniku obrażeń w wypadku samochodowym. Ponadto obrażenia powypadkowe mogą również powodować stres, niepokój, depresję, a nawet zespół stresu pourazowego, jeśli nie są leczone przez dłuższy czas. Celem poniższego artykułu jest pokazanie efektów terapii poznawczo-behawioralnej wraz z alternatywnymi opcjami leczenia, takimi jak chiropraktyka i fizjoterapia. za urazy spowodowane wypadkami samochodowymi, takie jak uraz kręgosłupa szyjnego.
Ćwiczenia karku, aktywność fizyczna i poznawcza oceniana behawioralnie jako leczenie dorosłych pacjentów z urazem kręgosłupa szyjnego z przewlekłym bólem szyi: projektowanie randomizowanej kontrolowanej próby
Abstrakcyjny
Tło
Wielu pacjentów cierpi na przewlekły ból szyi po urazie kręgosłupa szyjnego. Wykazano, że połączenie terapii poznawczej, behawioralnej z interwencjami fizjoterapeutycznymi jest skuteczne w leczeniu pacjentów z przewlekłymi zaburzeniami związanymi z urazem kręgosłupa szyjnego. Celem jest przedstawienie projektu randomizowanego badania kontrolowanego (RCT) mającego na celu ocenę skuteczności połączonego indywidualnego programu aktywności fizycznej i poznawczej, ocenianego behawioralnie, na zgłaszane przez samych pacjentów ogólne funkcje fizyczne, oprócz funkcji szyi, bólu, niepełnosprawności i jakość życia pacjentów z przewlekłym bólem szyi po urazie kręgosłupa szyjnego w porównaniu z dopasowaną grupą kontrolną mierzoną na początku badania oraz 4 i 12 miesięcy po punkcie wyjściowym.
Metody / Design
Projekt jest dwuośrodkowym badaniem RCT z projektem grup równoległych. Uwzględniono pacjentów z urazem kręgosłupa szyjnego z przewlekłym bólem szyi trwającym ponad 6 miesięcy, rekrutowanych z klinik fizjoterapeutycznych i oddziału ambulatoryjnego szpitala w Danii. Pacjenci zostaną losowo przydzieleni do grupy leczenia bólu (kontrolnej) lub połączonej grupy leczenia bólu i treningu (interwencja). Grupa kontrolna otrzyma cztery sesje edukacyjne na temat leczenia bólu, podczas gdy grupa interwencyjna otrzyma te same sesje edukacyjne na temat leczenia bólu oraz 8 indywidualnych sesji szkoleniowych przez 4 miesiące, w tym wskazówki dotyczące określonych ćwiczeń szyi i programu treningu aerobowego. Pacjenci i fizjoterapeuci są świadomi alokacji i leczenia, podczas gdy oceniający wyniki i analitycy danych są zaślepieni. Głównymi miernikami wyników będą skrócony formularz 36 badania wyników leczenia (SF36), podsumowanie składowych fizycznych (PCS). Drugorzędnymi wynikami będą globalny postrzegany efekt (od -5 do +5), wskaźnik niesprawności szyi (0-50), skala funkcjonowania specyficznego dla pacjenta (0-10), numeryczna skala oceny dokuczliwości bólu (0-10), SF-36 Psychiczne Podsumowanie składowe (MCS), skala TAMPA kinezjofobii (17-68), skala wpływu zdarzenia (0-45), EuroQol (0-1), test zgięcia czaszkowo-szyjnego (22 mmHg – 30 mmHg), test błędu pozycji stawu i zakres ruchu. Skale SF36 są oceniane przy użyciu metod opartych na normach, przy czym PCS i MCS mają średni wynik 50 przy odchyleniu standardowym 10.
Dyskusja
Omówiono perspektywy tego badania, oprócz mocnych i słabych stron.
Rejestracja próbna
Badanie jest zarejestrowane w www.ClinicalTrials.gov identyfikator NCT01431261.
Tło
Duńska Narodowa Rada Zdrowia szacuje, że 5-6,000 43 osób rocznie w Danii bierze udział w wypadku drogowym wywołującym ból szyi wywołany urazem kręgosłupa szyjnego. Około 6% z nich nadal będzie miało upośledzenie fizyczne i objawy 1 miesięcy po wypadku [320]. Dla szwedzkiego społeczeństwa, w tym dla szwedzkich firm ubezpieczeniowych, obciążenie ekonomiczne wynosi około 2 milionów euro [3] i prawdopodobnie jest to obciążenie porównywalne z obciążeniem Danii. Większość badań sugeruje, że pacjenci z zaburzeniami związanymi z urazem kręgosłupa szyjnego (Whiplash-Associated Disorders, WAD) zgłaszają przewlekłe objawy szyi po roku od urazu [4,5]. Głównymi problemami u pacjentów z urazem kręgosłupa szyjnego z przewlekłym bólem szyi są dysfunkcja szyjki macicy i nieprawidłowe przetwarzanie czuciowe, zmniejszona ruchomość i stabilność szyi, zaburzenia czucia kinestetycznego szyjno-głowowego, oprócz miejscowego i prawdopodobnie uogólnionego bólu [XNUMX]. Dysfunkcja szyjki macicy charakteryzuje się zmniejszoną funkcją głębokich mięśni stabilizujących szyi.
Oprócz przewlekłego bólu szyi pacjenci z WAD mogą cierpieć z powodu braku aktywności fizycznej w wyniku długotrwałego bólu [6,7]. Wpływa to na sprawność fizyczną i ogólny stan zdrowia oraz może skutkować niską jakością życia. Ponadto u pacjentów z WAD może rozwinąć się przewlekły ból, po którym następuje uczulenie układu nerwowego [8,9], obniżenie progu dla różnych bodźców czuciowych (ciśnienie, zimno, ciepło, wibracje i impulsy elektryczne) [10]. Może to być spowodowane upośledzeniem ośrodkowego hamowania bólu [11] – reorganizacją korową [12]. Oprócz sensytyzacji ośrodkowej grupa z WAD może mieć gorsze strategie radzenia sobie i funkcje poznawcze w porównaniu z pacjentami z przewlekłym bólem szyi ogólnie [13-15].
Badania wykazały, że trening fizyczny, w tym określone ćwiczenia ukierunkowane na głębokie mięśnie posturalne kręgosłupa szyjnego, jest skuteczny w zmniejszaniu bólu szyi [16-18] u pacjentów z przewlekłym bólem szyi, chociaż istnieje zmienność w odpowiedzi na trening bez każdy pacjent wykazuje poważną zmianę. Fizyczna aktywność behawioralna jest podejściem terapeutycznym skupiającym się na zwiększeniu ogólnej sprawności fizycznej, zmniejszeniu lęku przed ruchem i zwiększeniu funkcji psychologicznych [19,20]. Nie ma wystarczających dowodów na długoterminowy wpływ leczenia na aktywność fizyczną i poznawczą, ocenianą pod względem behawioralnym, zwłaszcza u pacjentów z przewlekłym bólem szyi. Sesje edukacyjne, podczas których nacisk kładziony jest na zrozumienie złożonych mechanizmów bólu przewlekłego i opracowanie odpowiednich strategii radzenia sobie z bólem i/lub poznawczych strategii behawioralnych, wykazały zmniejszenie bólu ogólnego [6,21-26]. Przegląd wykazał, że interwencje z połączeniem terapii poznawczej, behawioralnej z fizjoterapią, w tym ćwiczeniami szyi, są skuteczne w leczeniu pacjentów z WAD z przewlekłym bólem szyi [27], zgodnie z zaleceniami holenderskich wytycznych klinicznych dotyczących WAD [28]. Jednak wnioski dotyczące wytycznych są w dużej mierze oparte na badaniach przeprowadzonych na pacjentach z ostrym lub podostrym WAD [29]. Bardziej rygorystyczny wniosek został wyciągnięty dla pacjentów z WAD z przewlekłym bólem w Bone and Joint Decade 2000-2010 Task Force, stwierdzając, że „ze względu na sprzeczne dowody i niewiele badań wysokiej jakości nie można było wyciągnąć jednoznacznych wniosków na temat najskuteczniejszego nie -inwazyjne interwencje u pacjentów z przewlekłym WAD” [29,30]. Koncepcja leczenia skojarzonego pacjentów z WAD z przewlekłym bólem została wykorzystana w poprzednim randomizowanym badaniu kontrolowanym [31]. Wyniki wskazują, że połączenie niespecyficznych ćwiczeń aerobowych i porad zawierających standaryzowaną edukację przeciwbólową oraz zapewnienie i zachętę do wznowienia lekkiej aktywności przyniosło lepsze wyniki niż same porady dla pacjentów z WAD 3 miesiące po wypadku. Pacjenci wykazywali poprawę w zakresie natężenia bólu, dokuczliwości bólu i funkcji w codziennych czynnościach w grupie otrzymującej ćwiczenia i porady, w porównaniu z samą poradą. Jednak poprawa była niewielka i widoczna tylko w krótkim okresie.
Projekt ten opiera się na założeniu, że rehabilitacja pacjentów z WAD z przewlekłym bólem szyi musi być ukierunkowana na dysfunkcje szyjki macicy, trening funkcji fizycznych oraz zrozumienie i leczenie przewlekłego bólu w ramach terapii skojarzonej. Każda pojedyncza interwencja opiera się na wcześniejszych badaniach, które wykazały skuteczność [6,18,20,32]. To badanie jest pierwszym, które obejmuje również długoterminowy efekt połączonego podejścia u pacjentów z przewlekłym bólem szyi po urazie kręgosłupa szyjnego. Jak pokazano na rycinie ?Rysunek 1,1, model koncepcyjny w tym badaniu opiera się na hipotezie, że trening (obejmujący zarówno indywidualne ćwiczenia szyi, jak i stopniowany trening aerobowy) oraz edukacja w zakresie leczenia bólu (oparta na podejściu poznawczo-behawioralnym) jest lepsze dla poprawy fizycznej jakości życia pacjentów w porównaniu z samą edukacją w zakresie leczenia bólu. Podniesienie fizycznej jakości życia obejmuje zwiększenie ogólnej sprawności fizycznej i poziomu aktywności fizycznej, zmniejszenie lęku przed ruchem, zmniejszenie objawów stresu pourazowego, zmniejszenie bólu szyi oraz poprawę funkcji szyi. Przewiduje się, że efekt będzie widoczny bezpośrednio po zabiegu (tj. 4 miesiące; efekt krótkotrwały) oraz po roku (efekt długotrwały).
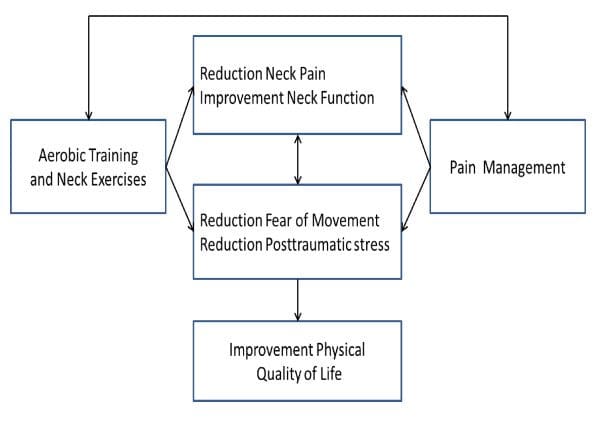
Rysunek 1: Hipoteza efektu interwencji u pacjentów z przewlekłym bólem szyi po wypadku urazu kręgosłupa szyjnego.
Wykorzystując projekt randomizowanego, kontrolowanego badania (RCT), celem tego badania jest ocena skuteczności: stopniowanego treningu fizycznego, w tym określonych ćwiczeń karku i ogólnego treningu aerobowego, połączonego z edukacją w zakresie leczenia bólu (w oparciu o podejście poznawczo-behawioralne) w porównaniu edukacja w leczeniu bólu (w oparciu o podejście poznawczo-behawioralne), mierzona fizyczną jakością życia, sprawnością fizyczną, bólem i funkcjami szyi, lękiem przed ruchem, objawami pourazowymi i psychiczną jakością życia u pacjentów z przewlekłym bólem szyi po urazie kręgosłupa szyjnego.
Metody / Design
Projekt próbny
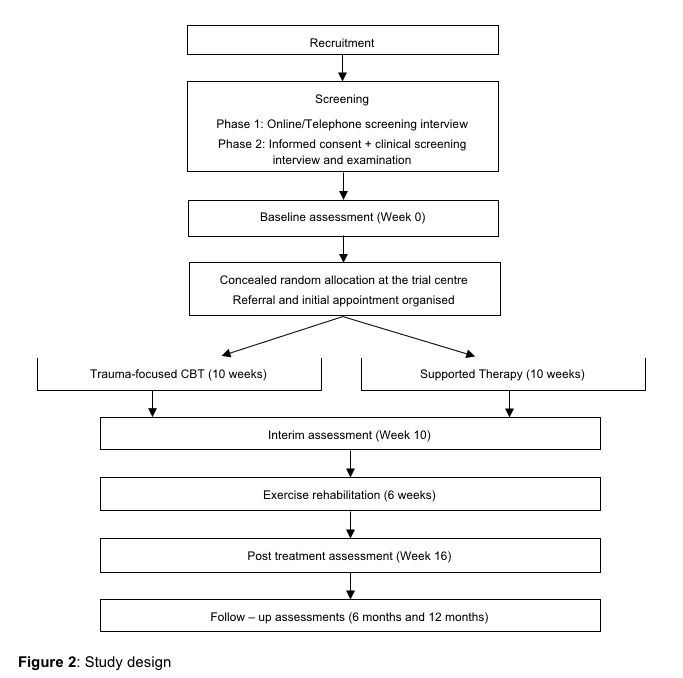
Badanie jest prowadzone w Danii jako RCT z projektem grup równoległych. Będzie to badanie dwuośrodkowe, podzielone według lokalizacji rekrutacji. Pacjenci zostaną losowo przydzieleni do grupy leczenia bólu (kontrola) lub do grupy leczenia bólu i treningu (interwencja). Jak pokazano na rycinie ?Rysunek 2,2, badanie ma obejmować ocenę danych wtórnych 12 miesięcy po linii bazowej; pierwotna ocena wyniku zostanie przeprowadzona natychmiast po programie interwencyjnym, 4 miesiące po wartości wyjściowej. Badanie wykorzystuje proces ukrywania alokacji, dzięki czemu grupa, do której pacjent jest przydzielony, nie jest znana przed włączeniem pacjenta do badania. Oceniający wyniki i analitycy danych będą zaślepieni co do przydziału do grupy interwencyjnej lub kontrolnej.
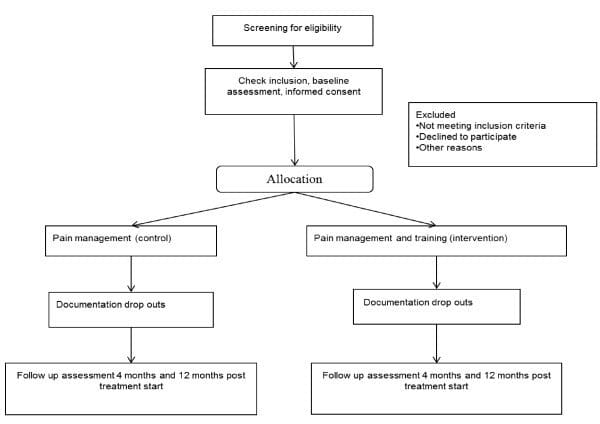
Rysunek 2: Schemat blokowy pacjentów w badaniu.
Ustawienia
Uczestnicy będą rekrutowani z klinik fizjoterapii w Danii oraz z Centrum Kręgosłupa w południowej Danii, Szpitala Lilleb�lt poprzez ogłoszenie w klinikach i Szpitalu. Korzystając z klinik fizjoterapii rozsianych po całej Danii, pacjenci otrzymają interwencję lokalnie. Kliniki fizjoterapii w Danii przyjmują pacjentów na podstawie skierowania od lekarza pierwszego kontaktu. Centrum Kręgosłupa, jednostka specjalizująca się w leczeniu pacjentów z dysfunkcjami narządu ruchu i lecząca wyłącznie pacjentów ambulatoryjnych, przyjmuje pacjentów skierowanych od lekarzy pierwszego kontaktu i/lub chiropraktyków.
Badana populacja
Zrekrutowanych zostanie 18 osób dorosłych w wieku co najmniej 6 lat, będących w trakcie leczenia fizjoterapeutycznego lub skierowanych na leczenie fizjoterapeutyczne. Aby kwalifikować się do leczenia, pacjenci muszą cierpieć na: przewlekły ból szyi utrzymujący się przez co najmniej 10 miesięcy po urazie kręgosłupa szyjnego, ograniczoną sprawność fizyczną szyi (wskaźnik niesprawności szyi, NDI, co najmniej 33), ból głównie w okolicy szyi, ukończoną wszelkie badania lekarskie/radiologiczne, umiejętność czytania i rozumienia języka duńskiego oraz możliwość uczestniczenia w programie ćwiczeń. Kryteria wykluczenia obejmują: neuropatie/radikulopatie (potwierdzone klinicznie: pozytywnymi testami Spurlinga, trakcji szyjki macicy i splotu ramiennego) [29], ubytki neurologiczne (badane jak w normalnej praktyce klinicznej poprzez proces badania pod kątem nieznanej patologii), zaangażowanie w eksperymentalne badania medyczne leczenie, niestabilna sytuacja społeczna i/lub zawodowa, ciąża, stwierdzone złamania, depresja wg Beck Depression Index (wynik > 18,34,35) [XNUMX] lub inne znane współistniejące schorzenia, które mogą poważnie ograniczać udział w program ćwiczeń. Uczestnicy zostaną poproszeni, aby nie szukać innej fizjoterapii lub leczenia poznawczego w okresie badania.
Interwencja
Control
Grupa leczenia bólu (grupa kontrolna) otrzyma szkolenie w zakresie strategii leczenia bólu. Odbędą się 4 sesje po 11 godziny, obejmujące tematy dotyczące mechanizmów bólu, akceptacji bólu, strategii radzenia sobie i wyznaczania celów, w oparciu o koncepcje zarządzania bólem i terapii poznawczej [2].
Interwencja
Grupa Pain Management plus Training (interwencja) otrzyma taką samą edukację w zakresie leczenia bólu jak grupa kontrolna oraz 8 sesji terapeutycznych (instrukcja ćwiczeń karku i trening aerobowy) w tym samym okresie 4 miesięcy. Jeśli fizjoterapeuta prowadzący uzna, że potrzebne są dodatkowe zabiegi, kurację można przedłużyć o 2 dodatkowe sesje. Trening szyi: Terapia ćwiczeń specyficznych dla szyi będzie przebiegać przez różne fazy, które są określone przez ustalone poziomy funkcji szyi. Podczas pierwszej sesji terapeutycznej pacjenci są badani pod kątem funkcji nerwowo-mięśniowej szyi, aby określić konkretny poziom, na którym należy rozpocząć trening szyi. Specyficzny, indywidualnie dostosowany program ćwiczeń zostanie wykorzystany do ukierunkowania na mięśnie zginaczy i prostowników szyi. Zdolność do aktywacji mięśni zginaczy głębokich odcinka szyjnego odcinka szyjnego górnego odcinka szyjnego w celu zwiększenia ich siły, wytrzymałości i funkcji stabilności jest trenowana stopniowo metodą treningu czaszkowo-szyjnego z wykorzystaniem przetwornika sprzężenia zwrotnego biociśnienia [18,37]. Uwzględnione zostaną również ćwiczenia koordynacji szyja-oko, pozycjonowanie stawów szyi, trening równowagi i wytrzymałości mięśni szyi, ponieważ wykazano, że zmniejszają one ból i poprawiają kontrolę czuciowo-ruchową u pacjentów z podstępnym bólem szyi [17,38]. Trening aerobowy: Duże mięśnie tułowia i nóg będą trenowane przy stopniowo zwiększającym się programie treningu fizycznego. Pacjenci będą mogli wybierać aktywności, takie jak chodzenie, jazda na rowerze, chodzenie z kijkami, pływanie i jogging. Wyjściowy czas trwania treningu ustala się, wykonując 3 ćwiczenia na poziomie komfortowym, który nie nasila bólu i ma na celu osiągnięcie poziomu odczuwanego wysiłku (RPE) między 11 a 14 w skali Borga [39]. Początkowy czas trwania treningu jest ustawiony o 20% poniżej średniego czasu z trzech prób. Treningi odbywają się co drugi dzień pod warunkiem, że ból nie ulega nasileniu, a RPE mieści się w przedziale od 9 do 14. Stosuje się dzienniczek treningowy. Jeśli pacjenci nie doświadczają nawrotu, a średnia wartość RPE wynosi 14 lub mniej, czas trwania ćwiczeń w następnym okresie (1 lub 2 tygodnie) zostaje wydłużony o 2-5 minut, maksymalnie do 30 minut. Jeśli poziom RPE wynosi 15 lub więcej, czas trwania ćwiczeń zostanie skrócony do średniego wyniku RPE od 11 do 14 co dwa tygodnie [20,40]. Stosując te zasady tempa, trening będzie indywidualnie oceniany przez pacjenta, z naciskiem na odczuwany wysiłek – w celu zwiększenia ogólnego poziomu aktywności fizycznej i sprawności fizycznej pacjenta.
Zgodność pacjentów będzie administrowana poprzez rejestrację ich udziału w grupie kontrolnej i interwencyjnej. Uznaje się, że pacjenci z grupy kontrolnej ukończyli leczenie bólu, jeśli uczestniczyli w 3 z 4 sesji. Pacjenci z grupy interwencyjnej zostaną uznani za ukończonych, jeśli uczestniczyli w co najmniej 3 z 4 sesji leczenia bólu i co najmniej 5 z 8 sesji treningowych. Każdy trening domowy z ćwiczeniami karku oraz treningiem aerobowym będzie przez niego odnotowywany w dzienniczku. Za zrealizowanie interwencji uznaje się wykonanie 75% zaplanowanego treningu domowego.
Fizjoterapeuci
Uczestniczący fizjoterapeuci będą rekrutowani poprzez ogłoszenie w Danish Physiotherapy Journal. Kryteriami włączenia są: posiadanie kwalifikacji fizjoterapeuty, praca w klinice i co najmniej dwuletni staż pracy jako fizjoterapeuta, ukończenie kursu z zakresu opisanej interwencji i zdany egzamin.
Mierniki rezultatu
Na początku rejestrowane będą informacje uczestników dotyczące wieku, płci, wzrostu i wagi, rodzaju wypadku, przyjmowanych leków, rozwoju objawów w ciągu ostatnich dwóch miesięcy (status quo, poprawa, pogorszenie), oczekiwanego leczenia, zatrudnienia i statusu edukacyjnego. Jako podstawową miarę wyniku zostanie wykorzystany kwestionariusz Medical Outcomes Study Short Form 36 (SF36) – Physical Component Summary (PCS) [41,42]. Skale PCS są oceniane przy użyciu metod opartych na normach [43,44] ze średnim wynikiem 50 przy odchyleniu standardowym 10. Pierwotny wynik w odniesieniu do uzyskania efektu zostanie obliczony jako zmiana w stosunku do wartości początkowej [45]. Wyniki drugorzędowe zawierają dane dotyczące zarówno testów klinicznych, jak i wyników zgłaszanych przez pacjentów. Tabela ?Tabela 11 przedstawia testy kliniczne do pomiaru wpływu interwencji na kontrolę nerwowo-mięśniową mięśni szyi, funkcję szyjki macicy i allodynię mechaniczną. Tabela ?Tabela 22 przedstawia wyniki dotyczące pacjentów z kwestionariuszy stosowanych do testowania postrzeganego efektu leczenia, bólu i funkcji szyi, dokuczliwości bólu, lęku przed ruchem, stresu pourazowego i jakości życia oraz potencjalnych modyfikatorów leczenia.

Tabela 1: Wyniki kliniczne wykorzystane do pomiaru wpływu leczenia na strategię mięśni, funkcję i modyfikatory leczenia.

Tabela 2: Wyniki zgłaszane przez pacjentów wykorzystywane do pomiaru wpływu leczenia na ból i funkcjonowanie.
Pacjenci będą badani na początku badania, 4 i 12 miesięcy po punkcie wyjściowym, z wyjątkiem GPE, który będzie mierzony tylko 4 i 12 miesięcy po punkcie wyjściowym.
Szacowanie mocy i wielkości próbki
Obliczenia mocy i wielkości próby opierają się na pierwotnym wyniku, którym jest SF36-PCS 4 miesiące po wartości wyjściowej. W przypadku zbiorczego testu t dla dwóch prób o normalnej średniej różnicy z dwustronnym poziomem istotności 0.05, przy założeniu wspólnego SD równego 10, wymagana jest próba o wielkości 86 na grupę, aby uzyskać moc co najmniej 90% do wykryć średnią różnicę grupową wynoszącą 5 punktów PCS [45]; rzeczywista moc wynosi 90.3%, a ułamkowa wielkość próby, która osiąga moc dokładnie 90%, wynosi 85.03 na grupę. Aby dostosować się do szacunkowego 15% wycofania podczas okresu badania wynoszącego 4 miesiące, włączymy 100 pacjentów do każdej grupy. W przypadku czułości zastosowano trzy scenariusze: po pierwsze, przewidując, że wszyscy 2–100 pacjentów ukończy badanie, będziemy mieli wystarczającą moc (> 80%), aby wykryć średnią różnicę grupową wynoszącą zaledwie 4 punkty PCS; po drugie, będziemy w stanie wykryć statystycznie istotną średnią różnicę grupową wynoszącą 5 punktów PCS z wystarczającą mocą (> 80%), nawet przy połączonym SD wynoszącym 12 punktów PCS. Po trzecie i wreszcie, jeśli dążymy do średniej różnicy grupowej wynoszącej 5 punktów PCS, przy połączonym SD równym 10, uzyskamy wystarczającą moc (> 80%) przy tylko 64 pacjentach w każdej grupie. Jednak ze względów logistycznych nowi pacjenci nie będą już włączani do badania po 24 miesiącach od włączenia pierwszego pacjenta.
Procedury randomizacji, alokacji i zaślepienia
Po ocenie wyjściowej uczestnicy są losowo przydzielani do grupy kontrolnej lub grupy interwencyjnej. Sekwencja randomizacji jest tworzona przy użyciu oprogramowania statystycznego SAS (SAS 9.2 TS poziom 1 M0) i jest dzielona na warstwy według ośrodków z alokacją 1:1 przy użyciu losowych bloków o rozmiarach 2, 4 i 6. Sekwencja alokacji będzie ukryta przed rejestrującym się badaczem oraz ocenianie uczestników w kolejno ponumerowanych, nieprzezroczystych, zapieczętowanych i zszytych kopertach. Folia aluminiowa wewnątrz koperty posłuży do uodpornienia koperty na intensywne światło. Po ujawnieniu zawartości koperty zarówno pacjenci, jak i fizjoterapeuci są świadomi przydziału i odpowiedniego leczenia. Oceniający wyniki i analitycy danych są jednak zaślepieni. Przed oceną wyników pacjenci zostaną poproszeni przez asystenta badawczego, aby nie wspominali o leczeniu, do którego zostali przydzieleni.
Analiza statystyczna
Wszystkie podstawowe analizy danych zostaną przeprowadzone zgodnie z wcześniej ustalonym planem analizy; wszystkie analizy zostaną przeprowadzone przy użyciu oprogramowania SAS (v. 9.2 Service Pack 4; SAS Institute Inc., Cary, Karolina Północna, USA). Wszystkie statystyki opisowe i testy są raportowane zgodnie z zaleceniami sieci „Poprawa jakości i przejrzystości badań zdrowotnych” (EQUATOR); czyli różne formy instrukcji CONSORT [46]. Dane zostaną przeanalizowane przy użyciu dwuczynnikowej analizy kowariancji (ANCOVA), z czynnikiem dla grupy i czynnikiem dla płci, przy użyciu wartości bazowej jako współzmiennej w celu zmniejszenia zmienności losowej i zwiększenia mocy statystycznej. O ile nie określono inaczej, wyniki zostaną wyrażone jako różnica między średnimi grupy z 95% przedziałami ufności (CI) i powiązanymi wartościami p, w oparciu o procedurę ogólnego modelu liniowego (GLM). Wszystkie analizy zostaną wykonane z wykorzystaniem Statistical Package for Social Sciences (wersja 19.0.0, IBM, USA) oraz systemu SAS (v. 9.2; SAS Institute Inc., Cary, NC, USA). Zostanie przeprowadzona dwuczynnikowa analiza wariancji (ANOVA) z powtarzanymi pomiarami (model mieszany) w celu zbadania różnicy w czasie między grupami interwencyjnymi i kontrolnymi; interakcja: Grupa � Czas. Poziom alfa równy 0.05 zostanie uznany za istotny statystycznie (p < 0.05, dwustronnie). Analitycy danych będą ślepi na przydzielone interwencje do analiz pierwotnych.
Wyjściowe wyniki dla głównych i drugorzędowych wyników zostaną wykorzystane do porównania grup kontrolnych i interwencyjnych. Analizy statystyczne będą wykonywane w oparciu o zasadę „intent-to-treat”, tzn. pacjenci będą analizowani w grupie terapeutycznej, do której zostali losowo przydzieleni. W analizach pierwotnych brakujące dane zostaną zastąpione wykonalną i przejrzystą techniką „Baseline Observation Carried Forward” (BOCF), aw odniesieniu do czułości zastosowana zostanie również technika wielokrotnego imputacji.
Po drugie, aby powiązać wyniki ze zgodnością, zostanie również zastosowana analiza „zgodnie z protokołem”. Populacja „zgodnie z protokołem” to pacjenci, którzy „ukończyli” interwencję, do której zostali przydzieleni, zgodnie z zasadami opisanymi w części dotyczącej interwencji powyżej.
Względy etyczne
Regionalna naukowa komisja etyczna południowej Danii zatwierdziła badanie (S-20100069). Badanie było zgodne z Deklaracją Helsińską z 2008 roku [47], spełniając wszystkie ogólne zalecenia etyczne.
Wszystkie osoby otrzymają informację o celu i treści projektu oraz wyrażą ustną i pisemną zgodę na udział, z możliwością rezygnacji z projektu w dowolnym momencie.

Wgląd doktora Alexa Jimeneza
Radzenie sobie ze stresem, lękiem, depresją i objawami zespołu stresu pourazowego lub PTSD po wypadku samochodowym może być trudne, zwłaszcza jeśli incydent spowodował uraz fizyczny i obrażenia lub pogorszył wcześniejszy stan. W wielu przypadkach stres emocjonalny i problemy psychologiczne spowodowane incydentem mogą być źródłem bolesnych objawów. W El Paso w Teksasie wielu weteranów z zespołem stresu pourazowego odwiedza moją klinikę po ujawnieniu nasilających się objawów po poprzednim wypadku samochodowym. Opieka chiropraktyczna może zapewnić pacjentom odpowiednie środowisko radzenia sobie ze stresem, którego potrzebują, aby poprawić objawy fizyczne i emocjonalne. Opieka chiropraktyczna może również leczyć różne urazy po wypadkach samochodowych, w tym urazy kręgosłupa szyjnego, urazy głowy i szyi, przepuklinę dysku i urazy kręgosłupa.
Dyskusja
Badanie to przyczyni się do lepszego zrozumienia leczenia pacjentów z przewlekłym bólem szyi po wypadku urazu kręgosłupa szyjnego. Wiedzę z tego badania można wdrożyć do praktyki klinicznej, ponieważ badanie opiera się na podejściu multimodalnym, odzwierciedlającym podejście, które pomimo obecnego braku dowodów jest często stosowane w warunkach fizjoterapii klinicznej. Badanie może być również włączone do przeglądów systematycznych, przyczyniając się tym samym do aktualizacji wiedzy o tej populacji i usprawnienia leczenia opartego na dowodach.
Publikowanie projektu badania przed jego wykonaniem i uzyskanymi wynikami ma kilka zalet. Pozwala to na sfinalizowanie projektu bez wpływu na wyniki. Może to pomóc w zapobieganiu stronniczości, ponieważ można zidentyfikować odchylenia od oryginalnego projektu. Inne projekty badawcze będą miały możliwość zastosowania podobnego podejścia w odniesieniu do populacji, interwencji, kontroli i pomiarów wyników. Wyzwania tego badania są związane ze standaryzacją interwencji, leczeniem niejednorodnej populacji, zdefiniowaniem i standaryzacją odpowiednich miar wyników w populacji z długotrwałymi objawami i populacji z dwóch różnych środowisk klinicznych. Standaryzację interwencji uzyskuje się poprzez przeszkolenie zaangażowanych fizjoterapeutów w kurs instruktażowy. Jednorodność populacji będzie obsługiwana za pomocą ścisłych kryteriów włączania i wyłączania oraz monitorowania wyjściowych cech pacjentów, a różnice między grupami oparte na wpływach innych niż interwencja/kontrola będą możliwe do analizy statystycznej. Ten projekt badawczy jest złożony jako projekt „dodatkowy”: obie grupy otrzymują edukację dotyczącą bólu; grupa interwencyjna otrzymuje dodatkowy trening fizyczny, w tym specjalne ćwiczenia szyi i trening ogólny. Obecnie nie ma wystarczających dowodów na skuteczność leczenia pacjentów z przewlekłym bólem szyi po urazie kręgosłupa szyjnego. Wszyscy uczestniczący pacjenci zostaną skierowani na leczenie (kontrolne lub interwencyjne), ponieważ uważamy za nieetyczne nieoferowanie jakiejś formy leczenia, tj. randomizację grupy kontrolnej na listę oczekujących. Projekt dodatku jest wybierany jako praktyczne rozwiązanie w takiej sytuacji [48].
W przypadku pacjentów z urazem kręgosłupa szyjnego z przewlekłym bólem za najbardziej responsywne środki niepełnosprawności (dla indywidualnego pacjenta, a nie dla grupy jako całości) uważa się Specyficzną Skalę Funkcjonalną Pacjenta i numeryczną skalę oceny uciążliwości bólu [49]. Przewiduje się, że stosując te i NDI (najczęściej stosowaną miarę niepełnosprawności szyi) jako drugorzędne miary wyniku, można ocenić istotne dla pacjenta zmiany w bólu i niepełnosprawności. Populacja będzie rekrutowana i leczona w dwóch różnych placówkach klinicznych: ambulatorium The Spine Centre, szpitalu Lilleb�lt i kilku prywatnych klinikach fizjoterapii. Aby uniknąć jakiegokolwiek wpływu różnych ustawień na miary wyników, populacja będzie blokowana losowo w odniesieniu do ustawień, zapewniając równą dystrybucję uczestników z każdego ustawienia do dwóch grup interwencyjnych.
Konkurujące interesy
Autorzy oświadczają, że nie mają konkurencyjnych interesów.
Wkład autorów
IRH sporządził rękopis. IRH, BJK i KS uczestniczyli w projektowaniu badania. Wszyscy przyczynili się do powstania projektu. RC, IRH; BJK i KS brali udział w obliczeniu mocy i liczebności próby oraz opisaniu analizy statystycznej, a także procedury alokacji i randomizacji. Wszyscy autorzy przeczytali i zatwierdzili ostateczną wersję manuskryptu. Suzanne Capell zapewniła pomoc w pisaniu i poprawki językowe.
Historia przed publikacją
Dostęp do historii pre-publikacji tego artykułu można uzyskać tutaj: www.biomedcentral.com/1471-2474/12/274/prepub
Podziękowania
Niniejsze badanie zostało sfinansowane z Funduszu Badawczego dla Regionu Południowej Danii, Duńskiego Stowarzyszenia Reumatyzmu, Fundacji Badawczej Duńskiego Stowarzyszenia Fizjoterapii, Funduszu Fizjoterapii w Prywatnej Praktyki oraz Duńskiego Towarzystwa Polio i Ofiar Wypadków (PTU ). Jednostka statystyki układu mięśniowo-szkieletowego w Instytucie Parkera jest wspierana przez granty Fundacji Oak. Suzanne Capell zapewniła pomoc w pisaniu i korektę językową.
Proces jest zarejestrowany w www.ClinicalTrials.gov identyfikator NCT01431261.
Randomizowana, kontrolowana próba terapii poznawczo-behawioralnej w leczeniu PTSD w kontekście przewlekłego urazu kręgosłupa szyjnego
Abstrakcyjny
Cele
Zaburzenia związane z urazem kręgosłupa szyjnego (WAD) są powszechne i obejmują zarówno upośledzenia fizyczne, jak i psychiczne. Badania wykazały, że uporczywe objawy stresu pourazowego są związane z gorszą regeneracją funkcjonalną i gorszymi wynikami fizjoterapii. Terapia poznawczo-behawioralna skoncentrowana na traumie (TF-CBT) wykazała umiarkowaną skuteczność w próbkach bólu przewlekłego. Jednak do tej pory nie przeprowadzono żadnych badań klinicznych w ramach WAD. W związku z tym badanie to będzie informować o skuteczności TF-CBT u osób spełniających kryteria obecnego przewlekłego WAD i zespołu stresu pourazowego (PTSD).
Metoda wykonania
Dwudziestu sześciu uczestników zostało losowo przydzielonych do grupy kontrolnej TF-CBT lub listy oczekujących, a efekty leczenia oceniano po leczeniu i 6-miesięcznej obserwacji za pomocą ustrukturyzowanego wywiadu klinicznego, kwestionariuszy samoopisowych oraz pomiarów pobudzenia fizjologicznego i bólu czuciowego progi.
Efekt
Klinicznie istotne zmniejszenie objawów PTSD stwierdzono w grupie TF-CBT w porównaniu z listą oczekujących po ocenie, z dalszymi korzyściami odnotowanymi podczas obserwacji. Leczenie PTSD wiązało się również z klinicznie istotną poprawą niepełnosprawności szyi, funkcjonowania fizycznego, emocjonalnego i społecznego oraz fizjologiczną reaktywnością na bodźce urazowe, podczas gdy stwierdzono ograniczone zmiany w progach bólu czuciowego.
Dyskusja
Badanie to zapewnia wsparcie dla skuteczności TF-CBT w celowaniu w objawy PTSD w przewlekłym WAD. Odkrycie, że leczenie PTSD spowodowało poprawę niepełnosprawności szyi i jakości życia oraz zmiany progów bólu spowodowanego zimnem, podkreśla złożone i wzajemnie powiązane mechanizmy, które leżą u podstaw zarówno WAD, jak i PTSD. Omówiono implikacje kliniczne wyników oraz przyszłe kierunki badań.
Podsumowując udział w wypadku samochodowym jest sytuacją niepożądaną, która może skutkować różnego rodzaju urazami fizycznymi lub urazami, a także prowadzić do rozwoju szeregu stanów obciążających. Jednak stres, lęk, depresja i zespół stresu pourazowego (PTSD) to powszechne problemy psychologiczne, które mogą wystąpić w wyniku wypadku samochodowego. Według badań naukowych objawy fizyczne i stres emocjonalny mogą być ze sobą ściśle powiązane, a leczenie zarówno urazów fizycznych, jak i emocjonalnych może pomóc pacjentom osiągnąć ogólny stan zdrowia i dobre samopoczucie. Informacje pochodzą z Narodowego Centrum Informacji Biotechnologicznej (NCBI). Zakres naszych informacji jest ograniczony do chiropraktyki oraz urazów i schorzeń kręgosłupa. Aby omówić ten temat, prosimy zapytać dr Jimeneza lub skontaktować się z nami pod adresem 915-850-0900 .
Kurator: dr Alex Jimenez
Dodatkowe tematy: Back Pain
Według statystyk, w przybliżeniu 80% ludzi będzie doświadczać objawów bólu pleców przynajmniej raz przez całe ich życie. Na ból pleców jest częstą skargą, która może wynikać z różnych urazów i / lub warunków. Często naturalne zwyrodnienie kręgosłupa z wiekiem może powodować ból pleców. Wypukłe dyski występuje, gdy miękki, żelopodobny środek krążka międzykręgowego przepycha się przez łzę w otaczającym, zewnętrznym pierścieniu chrząstki, ściskając i drażniąc korzenie nerwu. Przepukliny dysku najczęściej występują wzdłuż dolnej części pleców lub kręgosłupa lędźwiowego, ale mogą również wystąpić wzdłuż odcinka szyjnego kręgosłupa lub szyi. Uderzenie nerwów w dolnym odcinku kręgosłupa z powodu urazu i / lub pogorszenia stanu może prowadzić do objawów rwy kulszowej.

BARDZO WAŻNY TEMAT: Zarządzanie stresem w miejscu pracy
WAŻNIEJSZE TEMATY: DODATKOWE DODATKOWE: Leczenie urazów w wypadkach samochodowych El Paso, TX Kręgarz
pusty
Referencje
1. National Institute of Public H. Folkesundhedsrapporten, 2007 (ang. Public Health Report, Dania, 2007) 2007. ps112.
2. Whiplash kommisionen och Svenska Lkl. Diagnostik och tidigt omh�ndertagande av whiplashskador (pol.: Diagnostyka i wczesne leczenie urazów kręgosłupa szyjnego) Sandviken: Sandvikens tryckeri; 2005.
3. Carroll LJ, Hogg-Johnson S, van dV, Haldeman S, Holm LW, Carragee EJ, Hurwitz EL, Cote P, Nordin M, Peloso PM. i in. Przebieg i czynniki prognostyczne bólu szyi w populacji ogólnej: wyniki Dekady kości i stawów 2000-2010 Grupa zadaniowa ds. bólu szyi i związanych z nią zaburzeń. Kręgosłup. 2008;12(4 Dodatek):S75–S82. [PubMed]
4. Nijs J, Oosterwijck van J, Hertogh de W. Rehabilitacja przewlekłego urazu kręgosłupa szyjnego: leczenie dysfunkcji szyjki macicy czy zespół bólu przewlekłego? ClinRheumatol. 2009;12(3):243–251. [PubMed]
5. Falla D. Rozwikłanie złożoności upośledzenia mięśni w przewlekłym bólu szyi. CzłowiekTer. 2004;12(3):125–133. [PubMed]
6. Mannerkorpi K, Henriksson C. Niefarmakologiczne leczenie przewlekłego uogólnionego bólu mięśniowo-szkieletowego. BestPractResClinRheumatol. 2007;12(3):513. [PubMed]
7. Kay TM, Gross A, Goldsmith C, Santaguida PL, Hoving J, Bronfort G. Ćwiczenia na mechaniczne zaburzenia szyi. CochraneDatabaseSystRev. 2005. s. CD004250. [PubMed]
8. Kasch H, Qerama E, Kongsted A, Bendix T, Jensen TS, Bach FW. Kliniczna ocena czynników prognostycznych dla długotrwałego bólu i upośledzenia po urazie kręgosłupa szyjnego: roczne badanie prospektywne. EurJNeurol. 1;2008(12):11–1222. [PubMed]
9. Curatolo M, Arendt-Nielsen L, Petersen-Felix S. Ośrodkowa nadwrażliwość w bólu przewlekłym: mechanizmy i implikacje kliniczne. PhysMedRehabilClinNAm. 2006;12(2):287–302. [PubMed]
10. Jull G, Sterling M, Kenardy J, Beller E. Czy obecność nadwrażliwości sensorycznej wpływa na wyniki rehabilitacji fizycznej w przypadku przewlekłego urazu kręgosłupa szyjnego? - Wstępne RCT. Ból. 2007;12(1-2):28. doi: 34/j.pain.10.1016. [PubMed] [Odsyłacze]
11. Davis C. Przewlekły ból/dysfunkcja w zaburzeniach związanych z urazem kręgosłupa szyjnego95. JManipulacyjny Physiol Ther. 2001;12(1):44. doi: 51/mmt.10.1067. [PubMed] [Odsyłacze]
12. Flor H. Reorganizacja korowa i ból przewlekły: implikacje dla rehabilitacji. JRehabilMed. 2003. s. 66–72. [PubMed]
13. Bosma FK, Kessels RP. Zaburzenia poznawcze, dysfunkcje psychiczne i style radzenia sobie u pacjentów z przewlekłym zespołem urazu kręgosłupa szyjnego14. Neuropsychiatria NeuropsycholBehavNeurol. 2002;12(1):56. [PubMed]
14. Guez M. Przewlekły ból szyi. Badanie epidemiologiczne, psychologiczne i SPECT z naciskiem na zaburzenia związane z urazem kręgosłupa szyjnego9. Acta OrthopSuppl. 2006;12(320):cofanie-33. [PubMed]
15. Kessels RP, Aleman A, Verhagen WI, van Luijtelaar EL. Funkcjonowanie poznawcze po urazie kręgosłupa szyjnego: metaanaliza5. JIntNeuropsycholSoc. 2000;12(3):271–278. [PubMed]
16. O'Sullivan PB. „Niestabilność” segmentu lędźwiowego: obraz kliniczny i specyficzne zarządzanie ćwiczeniami stabilizującymi. CzłowiekTer. 2000;12(1):2. [PubMed]
17. Jull G, Falla D, Treleaven J, Hodges P, Vicenzino B. Przekwalifikowanie poczucia pozycji stawu szyjnego: efekt dwóch reżimów ćwiczeń. JOrthopRes. 2007;12(3):404–412. [PubMed]
18. Falla D, Jull G, Hodges P, Vicenzino B. Schemat treningu wytrzymałościowo-siłowego jest skuteczny w zmniejszaniu mioelektrycznych objawów zmęczenia mięśni zginaczy szyjnych u kobiet z przewlekłym bólem szyi. ClinNeurophysiol. 2006;12(4):828–837. [PubMed]
19. Gill JR, Brown CA. Ustrukturyzowany przegląd dowodów na stymulację jako interwencję w bólu przewlekłym. EurJPain. 2009;12(2):214–216. [PubMed]
20. Wallman KE, Morton AR, Goodman C, Grove R, Guilfoyle AM. Randomizowana kontrolowana próba stopniowanych ćwiczeń w zespole przewlekłego zmęczenia. MedJAust. 2004;12(9):444–448. [PubMed]
21. Hayes SC, Luoma JB, Bond FW, Masuda A, Lillis J. Terapia akceptacji i zaangażowania: model, procesy i wyniki. BehavResTher. 2006;12(1):1. [PubMed]
22. Lappalainen R, Lehtonen T, Skarp E, Taubert E, Ojanen M, Hayes SC. Wpływ modeli CBT i ACT z wykorzystaniem psychologicznych terapeutów stażystów: wstępna kontrolowana próba skuteczności. BehavModif. 2007;12(4):488. [PubMed]
23. Linton SJ, Andersson T. Czy można zapobiegać przewlekłej niepełnosprawności? Randomizowana próba interwencji poznawczo-behawioralnej i dwie formy informacji dla pacjentów z bólem kręgosłupa. Kręgosłup (Phila Pa 1976) 2000;12(21):2825–2831. doi: 10.1097/00007632-200011010-00017. [PubMed] [Odsyłacz]
24. Moseley L. Połączona fizjoterapia i edukacja jest skuteczna w przypadku przewlekłego bólu krzyża. AustJPhysiother. 2002;12(4):297-302. [PubMed]
25. Soderlund A, Lindberg P. Poznawcze elementy behawioralne w zarządzaniu fizjoterapią przewlekłych zaburzeń związanych z urazem kręgosłupa szyjnego (WAD) - randomizowane badanie grupowe6. GitalMedLavErgon. 2007;12(1 Dodatek A):A5. [PubMed]
26. Wicksell RK. Ekspozycja i akceptacja u pacjentów z przewlekłym wyniszczającym bólem – model terapii behawioralnej poprawiający funkcjonowanie i jakość życia. Karolinska Institutet; 2009.
27. Seferiadis A, Rosenfeld M, Gunnarsson R. Przegląd interwencji terapeutycznych w zaburzeniach związanych z urazem kręgosłupa szyjnego70. EurSpine J. 2004;12(5):387–397. [darmowy artykuł PMC] [PubMed]
28. van der Wees PJ, Jamtvedt G, Rebbeck T, de Bie RA, Dekker J, Hendriks EJ. Wieloaspektowe strategie mogą zwiększyć wdrażanie klinicznych wytycznych fizjoterapii: przegląd systematyczny. AustJPhysiother. 2008;12(4):233–241. [PubMed]
29. Verhagen AP, Scholten-Peeters GG, van WS, de Bie RA, Bierma-Zeinstra SM. Zachowawcze metody leczenia urazu kręgosłupa szyjnego34. CochraneDatabaseSystRev. 2009. s. CD003338.
30. Hurwitz EL, Carragee EJ, van dV, Carroll LJ, Nordin M, Guzman J, Peloso PM, Holm LW, Cote P, Hogg-Johnson S. et al. Leczenie bólu szyi: interwencje nieinwazyjne: wyniki Dekady kości i stawów 2000-2010 Grupa zadaniowa ds. bólu szyi i związanych z nią zaburzeń. Kręgosłup. 2008;12(4 Dodatek):S123–S152. [PubMed]
31. Stewart MJ, Maher CG, Refshauge KM, Herbert RD, Bogduk N, Nicholas M. Randomizowana kontrolowana próba ćwiczeń na przewlekłe zaburzenia związane z urazem kręgosłupa szyjnego. Ból. 2007;12(1-2):59. doi: 68/j.pain.10.1016. [PubMed] [Odsyłacz]
32. Zapytaj T, Strand LI, Sture SJ. Efekt dwóch reżimów ćwiczeń; kontrola motoryczna a trening wytrzymałościowy / siłowy dla pacjentów z zaburzeniami związanymi z urazem kręgosłupa szyjnego: randomizowane kontrolowane badanie pilotażowe. ClinRehabil. 2009;12(9):812–823. [PubMed]
33. Rubinstein SM, Pool JJ, van Tulder MW, Riphagen II, de Vet HC. Systematyczny przegląd dokładności diagnostycznej testów prowokacyjnych szyi do diagnozowania radikulopatii szyjnej. EurSpine J. 2007;12(3):307–319. [darmowy artykuł PMC] [PubMed]
34. Peolsson M, Borsbo B, Gerdle B. Uogólniony ból wiąże się z bardziej negatywnymi konsekwencjami niż ból miejscowy lub regionalny: badanie przewlekłych zaburzeń związanych z urazem kręgosłupa szyjnego7. JRehabilMed. 2007;12(3):260–268. [PubMed]
35. Beck AT, Ward CH, Mendelson M, Mock J, Erbaugh J. Inwentarz do pomiaru depresji. ArchGenPsychiatry. 1961;12:561–571. [PubMed]
36. Wicksell RK, Ahlqvist J, Bring A, Melin L, Olsson GL. Czy strategie ekspozycji i akceptacji mogą poprawić funkcjonowanie i zadowolenie z życia osób z przewlekłym bólem i zaburzeniami związanymi z urazem kręgosłupa szyjnego (WAD)? Randomizowana kontrolowana próba. Cogn BehavTher. 2008;12(3):169–182. [PubMed]
37. Falla D, Jull G, Dall'Alba P, Rainoldi A, Merletti R. Analiza elektromiograficzna mięśni zginaczy głębokich odcinka szyjnego podczas wykonywania zgięcia czaszkowo-szyjnego. PhysTher. 2003;12(10):899. [PubMed]
38. Palmgren PJ, Sandstrom PJ, Lundqvist FJ, Heikkila H. Poprawa po opiece chiropraktycznej w wrażliwości kinestetycznej szyjno-głowowej i subiektywnej intensywności bólu u pacjentów z nieurazowym przewlekłym bólem szyi. JManipulacyjny Physiol Ther. 2006;12(2):100–106. doi: 10.1016/j.jmpt.2005.12.002. [PubMed] [Odsyłacz]
39. Borg G. Skalowanie psychofizyczne z zastosowaniami w pracy fizycznej i percepcji wysiłku. ScandJŚrodowisko pracyZdrowie. 1990;12 (Dodatek 1):55. [PubMed]
40. Wallman KE, Morton AR, Goodman C, Grove R. Recepta na ćwiczenia dla osób z zespołem chronicznego zmęczenia. MedJAust. 2005;12(3):142–143. [PubMed]
41. McCarthy MJ, Grevitt MP, Silcocks P, Hobbs G. Wiarygodność wskaźnika niepełnosprawności szyi Vernona i Miora oraz jego ważność w porównaniu z kwestionariuszem ankiety zdrowotnej w formie krótkiej 36. EurSpine J. 2007;12(12):2111–2117. [darmowy artykuł PMC] [PubMed]
42. Bjorner JB, Damsgaard MT, Watt T, Groenvold M. Testy jakości danych, założeń skalowania i niezawodności duńskiego SF-36. JClin Epidemiol. 1998;12(11):1001–1011. [PubMed]
43. Ware JE Jr, Kosinski M, Bayliss MS, McHorney CA, Rogers WH, Raczek A. Porównanie metod punktacji i analizy statystycznej profilu zdrowia SF-36 i miar sumarycznych: podsumowanie wyników badania wyników medycznych. MedCare. 1995;12(4 Suppl):AS264-AS279. [PubMed]
44. Aktualizacja ankiety zdrowotnej Ware JE Jr. SF-36. Kręgosłup (Phila Pa 1976) 2000;12(24):3130–3139. doi: 10.1097/00007632-200012150-00008. [PubMed] [Odsyłacze]
45. Carreon LY, Glassman SD, Campbell MJ, Anderson PA. Indeks niepełnosprawności szyi, krótkie podsumowanie komponentów fizycznych 36 i skale bólu szyi i ramion: minimalna klinicznie istotna różnica i znaczna korzyść kliniczna po zespoleniu kręgosłupa szyjnego. Spine J. 2010;12(6):469. doi: 474/j.spinee.10.1016. [PubMed] [Odnośnik]
46. Moher D, Hopewell S, Schulz KF, Montori V, Gotzsche PC, Devereaux PJ, Elbourne D, Egger M, Altman DG. CONSORT 2010 Wyjaśnienie i opracowanie: Zaktualizowane wytyczne dotyczące zgłaszania badań z randomizacją w grupach równoległych. JClin Epidemiol. 2010;12(8):e1. [PubMed]
47. Przedmioty WDoH-EPfMRIH. DEKLARACJA ŚWIATOWEGO STOWARZYSZENIA MEDYCZNEGO Z HELSINEK. Deklaracja Helsińska WMA – Zasady etyczne badań medycznych z udziałem ludzi. 2008.
48. Dworkin RH, Turk DC, Peirce-Sandner S, Baron R, Bellamy N, Burke LB, Chappell A, Chartier K, Cleeland CS, Costello A. et al. Rozważania dotyczące projektu badawczego dla potwierdzających badań klinicznych bólu przewlekłego: zalecenia IMMPACT. Ból. 2010;12(2):177–193. doi: 10.1016/j.pain.2010.02.018. [PubMed] [Odsyłacz]
49. Stewart M, Maher CG, Refshauge KM, Bogduk N, Nicholas M. Reakcja na ból i środki niepełnosprawności w przypadku przewlekłego urazu kręgosłupa szyjnego. Kręgosłup (Phila Pa 1976) 2007;12(5):580–585. doi: 10.1097/01.brs.0000256380.71056.6d. [PubMed] [Odsyłacz]
50. Jull GA, O'Leary SP, Falla DL. Ocena kliniczna mięśni zginaczy głębokich odcinka szyjnego kręgosłupa: test zgięcia czaszkowo-szyjnego. JManipulacyjny Physiol Ther. 2008;12(7):525. doi: 533/j.jmpt.10.1016. [PubMed] [Odsyłacz]
51. Revel M, Minguet M, Gregoy P, Vaillant J, Manuel JL. Zmiany w kinestezji szyjno-cefalicznej po programie rehabilitacji proprioceptywnej u pacjentów z bólem szyi: randomizowane badanie kontrolowane. ArchPhysMed Rehabilitacja. 1994;12(8):895–899. [PubMed]
52. Heikkila HV, Wenngren BI. Wrażliwość kinestetyczna szyjki macicy, aktywny zakres ruchu szyjki macicy i funkcja okoruchowa u pacjentów z urazem kręgosłupa szyjnego. ArchPhysMed Rehabilitacja. 1998;12(9):1089–1094. [PubMed]
53. Treleaven J, Jull G, Grip H. Koordynacja oko-głowa i stabilność spojrzenia u osób z uporczywymi zaburzeniami związanymi z urazem kręgosłupa szyjnego. Człowiek Ther. 2010. [PubMed]
54. Williams MA, McCarthy CJ, Chorti A, Cooke MW, Gates S. Systematyczny przegląd badań niezawodności i ważności metod pomiaru aktywnego i pasywnego zakresu ruchu szyjki macicy. JManipulacyjny Physiol Ther. 2010;12(2):138–155. doi: 10.1016/j.jmpt.2009.12.009. [PubMed] [Odsyłacz]
55. Kasch H, Qerama E, Kongsted A, Bach FW, Bendix T, Jensen TS. Głęboki ból mięśni, punkty tkliwości i powrót do zdrowia u pacjentów z ostrym urazem kręgosłupa szyjnego: roczne badanie kontrolne. Ból. 1;2008(12):1. doi: 65/j.pain.73. [PubMed] [Odsyłacz]
56. Sterling M. Badanie nadwrażliwości czuciowej lub nadpobudliwości ośrodkowej związanej z bólem kręgosłupa szyjnego. JManipulacyjny Physiol Ther. 2008;12(7):534. doi: 539/j.jmpt.10.1016. [PubMed] [Odsyłacze]
57. Ettlin T, Schuster C, Stoffel R, Bruderlin A, Kischka U. Wyraźny wzór ustaleń mięśniowo-powięziowych u pacjentów po urazie kręgosłupa szyjnego. ArchPhysMed Rehabilitacja. 2008;12(7):1290–1293. [PubMed]
58. Vernon H, Mior S. The Neck Disability Index: badanie wiarygodności i trafności. JManipulacyjny Physiol Ther. 1991;12(7):409–415. [PubMed]
59. Vernon H. The Neck Disability Index: stan wiedzy, 1991-2008. JManipulacyjny Physiol Ther. 2008;12(7):491. doi: 502/j.jmpt.10.1016. [PubMed] [Odsyłacz]
60. Vernon H, Guerriero R, Kavanaugh S, Soave D, Moreton J. Czynniki psychologiczne w stosowaniu wskaźnika niepełnosprawności szyi u pacjentów z przewlekłym urazem kręgosłupa szyjnego. Kręgosłup (Phila Pa 1976) 2010;12(1):E16–E21. doi: 10.1097/BRS.0b013e3181b135aa. [PubMed] [Odsyłacz]
61. Sterling M, Kenardy J, Jull G, Vicenzino B. Rozwój zmian psychologicznych po urazie kręgosłupa szyjnego. Ból. 2003;12(3):481–489. doi: 10.1016/j.pain.2003.09.013. [PubMed] [Odsyłacz]
62. Stalnacke BM. Związek między objawami a czynnikami psychologicznymi pięć lat po urazie kręgosłupa szyjnego. JRehabilMed. 2009;12(5):353–359. [PubMed]
63. Rabin R, de CF. EQ-5D: miernik stanu zdrowia firmy EuroQol Group. AnnMed. 2001;12(5):337–343. [PubMed]
64. Borsbo B, Peolsson M, Gerdle B. Katastrofizacja, depresja i ból: korelacja i wpływ na jakość życia i zdrowia – badanie przewlekłych zaburzeń związanych z urazem kręgosłupa szyjnego4. JRehabilMed. 2008;12(7):562. [PubMed]