Potwierdzanie danych statystycznych, Ból krzyża może być wynikiem różnych urazów i/lub stanów wpływających na kręgosłup lędźwiowy i otaczające go struktury. Jednak większość przypadków bólu krzyża ustępuje samoistnie w ciągu kilku tygodni. Ale kiedy objawy bólu krzyża stają się przewlekłe, konieczne jest, aby osoba dotknięta chorobą zwróciła się o pomoc do najbardziej odpowiedniego pracownika służby zdrowia. Metoda McKenzie była stosowana przez wielu specjalistów opieki zdrowotnej w leczeniu bólu krzyża, a jej efekty były szeroko rejestrowane w różnych badaniach naukowych. W celu oceny metody McKenziego w leczeniu LBP w porównaniu z innymi opcjami leczenia przedstawiono dwa kolejne artykuły.
Spis treści
Skuteczność metody McKenziego u pacjentów z przewlekłym niespecyficznym bólem krzyża: protokół randomizowanego badania kontrolowanego placebo
Prezentowane streszczenie
- Tło: Metoda McKenzie jest szeroko stosowana jako aktywna interwencja w leczeniu pacjentów z niespecyficznym bólem krzyża. Chociaż metodę McKenzie porównywano z kilkoma innymi interwencjami, nie wiadomo jeszcze, czy ta metoda jest lepsza od placebo u pacjentów z przewlekłym bólem krzyża.
- Cel: Celem tego badania jest ocena skuteczności metody McKenziego u pacjentów z przewlekłym nieswoistym bólem krzyża.
- Design: Przeprowadzone zostanie dwuramienne, randomizowane badanie kontrolowane placebo, zaślepione oceniającym.
- Otoczenie: Badanie to zostanie przeprowadzone w klinikach fizjoterapii w São Paulo w Brazylii.
- Uczestnicy: Uczestnikami będzie 148 pacjentów poszukujących opieki z powodu przewlekłego niespecyficznego bólu krzyża.
- Interwencja: Uczestnicy zostaną losowo przydzieleni do 1 z 2 grup terapeutycznych: (1) metoda McKenzie lub (2) terapia placebo (rozstrojone ultradźwięki i terapia falami krótkimi). Każda grupa otrzyma 10 sesji po 30 minut każda (2 sesje tygodniowo przez 5 tygodni).
- Wymiary: Wyniki kliniczne zostaną uzyskane po zakończeniu leczenia (5 tygodni) oraz po 3, 6 i 12 miesiącach od randomizacji. Podstawowymi wynikami będą intensywność bólu (mierzona za pomocą numerycznej skali oceny bólu) i niepełnosprawność (mierzona za pomocą kwestionariusza Roland-Morris Disability Questionnaire) po zakończeniu leczenia. Drugorzędnymi wynikami będzie intensywność bólu; niepełnosprawność i funkcja; kinesiofobia i globalny efekt postrzegany po 3, 6 i 12 miesiącach od randomizacji; oraz kinezofobia i globalny efekt postrzegany po zakończeniu leczenia. Dane będą zbierane przez zaślepionego asesora.
- Ograniczenia: Terapeuci nie będą zaślepieni.
- Wnioski: Będzie to pierwsze badanie porównujące metodę McKenzie z terapią placebo u pacjentów z przewlekłym niespecyficznym bólem krzyża. Wyniki tego badania przyczynią się do lepszego zarządzania tą populacją.
- Temat: Ćwiczenia terapeutyczne, urazy i stany: dolna część pleców, protokoły
- Sekcja wydania: Protokół
Ból krzyża jest głównym schorzeniem związanym z wysokim wskaźnikiem absencji w pracy oraz częstszym korzystaniem z opieki zdrowotnej i prawami do urlopu pracowniczego[1]. Ból krzyża został niedawno oceniony przez Global Burden of Disease Study jako jeden z 7 schorzeń, które najbardziej dotykają światową populację [2] i jest uważany za wyniszczający stan zdrowia, który dotyka populację przez największą liczbę lat w ciągu żywotność. [2] Częstość występowania bólu krzyża w populacji ogólnej wynosi do 18%, wzrasta do 31% w ciągu ostatnich 30 dni, 38% w ciągu ostatnich 12 miesięcy i 39% w dowolnym momencie życia.[3] Ból krzyża wiąże się również z wysokimi kosztami leczenia.[4] Szacuje się, że w krajach europejskich koszty bezpośrednie i pośrednie wahają się od 2 do 4 miliardów rocznie[4]. Rokowanie bólu krzyża jest bezpośrednio związane z czasem trwania objawów.[5,6] Pacjenci z przewlekłym bólem krzyża mają mniej korzystne rokowanie w porównaniu z pacjentami z ostrym bólem krzyża [5,7] i są odpowiedzialni za większość kosztów leczenia bólu pleców, co generuje potrzebę badań mających na celu znalezienie lepszych metod leczenia dla tych pacjentów.
Istnieje wiele różnych interwencji w leczeniu pacjentów z przewlekłym bólem krzyża, w tym metoda McKenzie opracowana przez Robina McKenzie w Nowej Zelandii w 1981 roku.[8] Metoda McKenzie (znana również jako Mechaniczna Diagnoza i Terapia [MDT]) jest aktywną terapią, która obejmuje powtarzające się ruchy lub stałe pozycje i ma element edukacyjny, mający na celu zminimalizowanie bólu i niepełnosprawności oraz poprawę ruchomości kręgosłupa.[8] Metoda McKenzie polega na ocenie objawowych i mechanicznych reakcji na powtarzane ruchy i utrzymywane pozycje. Odpowiedzi pacjentów na tę ocenę są wykorzystywane do klasyfikowania ich na podgrupy lub zespoły zwane zaburzeniami, dysfunkcjami i postawą.[8] Klasyfikacja według jednej z tych grup określa zasady leczenia.
Zespół derangement jest najliczniejszą grupą i charakteryzuje się pacjentami, u których występuje centralizacja (przejście bólu z dystalnego do proksymalnego) lub zanik bólu[11] z wielokrotnym testowaniem ruchu w jednym kierunku. Pacjenci ci są leczeni powtarzającymi się ruchami lub utrzymującymi się pozycjami, które mogą zmniejszyć ból. Pacjenci sklasyfikowani jako mający zespół dysfunkcyjny charakteryzują się bólem, który pojawia się dopiero na końcu zakresu ruchu tylko jednego ruchu.[8] Ból nie zmienia się ani nie centralizuje przy powtarzanych testach ruchowych. Zasadą leczenia pacjentów z dysfunkcją są powtarzające się ruchy w kierunku, który wywołał ból. Wreszcie, pacjenci sklasyfikowani jako cierpiący na zespół posturalny odczuwają przerywany ból tylko podczas długotrwałego pozycjonowania na końcu zakresu ruchu (np. długotrwałego siedzenia w pozycji zgarbionej).[8] Zasada leczenia tego zespołu polega na korekcji postawy.[11]
Metoda McKenzie zawiera również silny komponent edukacyjny, oparty na książkach zatytułowanych The Lędźwiowy Kręgosłup: Mechaniczna Diagnoza i Terapia: Tom Drugi [11] i Traktuj Swoje Plecy [12]. Metoda ta, w przeciwieństwie do innych metod terapeutycznych, ma na celu maksymalne uniezależnienie pacjentów od terapeuty, a tym samym umożliwienie im kontrolowania bólu poprzez dbanie o postawę ciała i wykonywanie ćwiczeń dostosowanych do ich problemu.[11] Zachęca pacjentów do poruszania kręgosłupa w kierunku, który nie jest szkodliwy dla ich problemu, unikając w ten sposób ograniczenia ruchu z powodu kinezofobii lub bólu.[11]
W dwóch poprzednich przeglądach systematycznych analizowano efekty metody McKenziego [9,10] u pacjentów z ostrym, podostrym i przewlekłym bólem krzyża. Przegląd dokonany przez Clare i wsp.[9] wykazał, że metoda McKenzie wykazała lepsze wyniki w krótkotrwałej łagodzeniu bólu i poprawie niepełnosprawności w porównaniu z aktywnymi interwencjami, takimi jak ćwiczenia fizyczne. Przegląd dokonany przez Machado i wsp. [10] wykazał, że metoda McKenzie zmniejsza ból i niepełnosprawność w krótkim okresie w porównaniu z terapią bierną ostrego bólu krzyża. W przypadku przewlekłego bólu krzyża w 2 przeglądach nie udało się wyciągnąć wniosków na temat skuteczności metody McKenziego ze względu na brak odpowiednich badań. W randomizowanych kontrolowanych badaniach, w których badano metodę McKenzie u pacjentów z przewlekłym bólem krzyża[13-17] porównano tę metodę z innymi interwencjami, takimi jak trening oporowy,[17] metoda Williamsa,[14] ćwiczenia bez nadzoru,[16] ćwiczenia wzmacniające[15] i stabilizacyjne.[13] Lepsze wyniki w zmniejszaniu intensywności bólu uzyskano przy użyciu metody McKenzie w porównaniu z treningiem oporowym,[17] metodą Williamsa[14] i ćwiczeniami nadzorowanymi.[16] Jednak jakość metodologiczna tych badań[13] nie jest optymalna.
Z literatury wiadomo, że metoda McKenzie daje korzystne wyniki w porównaniu z niektórymi interwencjami klinicznymi u pacjentów z przewlekłym bólem krzyża; jednak do tej pory żadne badania nie porównywały metody McKenzie z leczeniem placebo w celu określenia jej rzeczywistej skuteczności. Clare i wsp.[9] zwrócili uwagę na potrzebę porównania metody McKenzie z terapią placebo oraz badania długofalowych efektów tej metody. Innymi słowy, nie wiadomo, czy pozytywne efekty metody McKenzie wynikają z jej rzeczywistej skuteczności, czy po prostu z efektu placebo.
Celem niniejszego badania będzie ocena skuteczności metody McKenziego u pacjentów z przewlekłym niespecyficznym bólem krzyża przy użyciu wysokiej jakości randomizowanego badania kontrolowanego placebo.
Metoda wykonania
Projekt badania
Będzie to dwuramienne, randomizowane, kontrolowane placebo badanie zaślepione oceniającym.
Ustawienie nauki
Badanie to zostanie przeprowadzone w klinikach fizjoterapii w São Paulo w Brazylii.
Kryteria kwalifikacji
Badanie obejmie pacjentów poszukujących opieki z powodu przewlekłego niespecyficznego bólu krzyża (definiowanego jako ból lub dyskomfort między brzegami żebrowymi a dolnymi fałdami pośladkowymi, z objawami odniesionymi w kończynach dolnych lub bez, przez co najmniej 3 miesiące[18]), z intensywność bólu wynosząca co najmniej 3 punkty mierzona za pomocą 0-10-punktowej numerycznej skali oceny bólu, w wieku od 18 do 80 lat, umiejąca czytać po portugalsku. Pacjenci zostaną wykluczeni, jeśli mają jakiekolwiek przeciwwskazania do ćwiczeń fizycznych[19] lub terapii ultradźwiękowej lub krótkofalowej, dowody uszkodzenia korzeni nerwowych (tj. jeden lub więcej deficytów motorycznych, odruchowych lub czucia), poważną patologię kręgosłupa (np. złamanie, guz , choroby zapalne i zakaźne), poważne choroby sercowo-naczyniowe i metaboliczne, przebytą operację kręgosłupa lub ciążę.
Procedura
Najpierw pacjenci zostaną przesłuchani przez zaślepionego asesora badania, który określi kwalifikowalność. Kwalifikujący się pacjenci zostaną poinformowani o celach badania i poproszeni o podpisanie formularza zgody. Następnie zostaną zapisane dane socjodemograficzne i historia choroby pacjenta. Osoba oceniająca następnie zbierze dane związane z wynikami badania w ocenie początkowej, po zakończeniu 5 tygodni leczenia oraz 3, 6 i 12 miesiącach po randomizacji. Z wyjątkiem pomiarów podstawowych, wszystkie inne oceny będą gromadzone telefonicznie. Wszystkie wprowadzane dane będą kodowane, wprowadzane do arkusza kalkulacyjnego Excel (Microsoft Corporation, Redmond, Washington) i dwukrotnie sprawdzane przed analizą.

Mierniki rezultatu
Wyniki kliniczne będą mierzone podczas oceny wyjściowej, po leczeniu oraz 3, 6 i 12 miesięcy po losowym przydziale. Podstawowymi wynikami będą intensywność bólu (mierzona za pomocą numerycznej skali oceny bólu) [20] i niepełnosprawność (mierzona za pomocą kwestionariusza Roland-Morris Disability Questionnaire) [21,22] po zakończeniu 5 tygodni leczenia. Drugorzędowymi punktami końcowymi będą intensywność bólu i niepełnosprawność 3, 6 i 12 miesięcy po randomizacji oraz niepełnosprawność i funkcja (mierzona za pomocą specyficznej dla pacjenta skali funkcjonalnej), [20] kinezofobia (mierzona za pomocą skali kinezofobii Tampa), [23]. oraz globalny efekt postrzegany (mierzony za pomocą skali Global Perceived Effect Scale) [20] po leczeniu oraz 3, 6 i 12 miesięcy po randomizacji. W dniu oceny wyjściowej oczekiwanie poprawy u każdego pacjenta zostanie również ocenione za pomocą Skali Numerycznej Oczekiwania Poprawy [24], a następnie ocena za pomocą metody McKenzie.[8] Pacjenci mogą doświadczyć zaostrzenia objawów po wstępnej ocenie w związku z badaniem fizykalnym MDT. Wszystkie pomiary zostały wcześniej zaadaptowane międzykulturowo na język portugalski i przetestowane klinometrycznie i zostały opisane poniżej.
Numeryczna skala oceny bólu
Numeryczna Skala Oceny Bólu to skala, która ocenia poziomy natężenia bólu odczuwanego przez pacjenta za pomocą 11-punktowej skali (od 0 do 10), w której 0 oznacza „brak bólu”, a 10 oznacza „najgorszy możliwy ból”. [20] Uczestnicy zostaną poinstruowani, aby wybrać średnią intensywność bólu na podstawie ostatnich 7 dni.
Kwestionariusz dotyczący niepełnosprawności Rolanda-Morrisa
Kwestionariusz składa się z 24 pozycji opisujących codzienne czynności, które pacjenci mają trudności z wykonywaniem z powodu bólu krzyża.[21,22] Im większa liczba odpowiedzi twierdzących, tym wyższy poziom niepełnosprawności związany z bólem krzyża.[21,22 ] Uczestnicy zostaną poinstruowani o wypełnienie kwestionariusza na podstawie ostatnich 24 godzin.
Skala funkcjonalna specyficzna dla pacjenta
Specyficzna dla pacjenta skala funkcjonalna jest skalą globalną; dlatego może być stosowany do dowolnej części ciała.[25,26] Pacjenci zostaną poproszeni o zidentyfikowanie maksymalnie 3 czynności, których wykonanie jest dla nich niemożliwe lub których wykonanie sprawia im trudności z powodu bólu krzyża.[25,26] ,11] Pomiar zostanie przeprowadzony przy użyciu 0-punktowych skal typu Likerta dla każdej czynności, z wyższymi średnimi wynikami (w zakresie od 10 do 25,26 punktów) reprezentującymi lepszą zdolność do wykonywania zadań.[24] Obliczymy średnią. tych działań na podstawie ostatnich 0 godzin, z końcowym wynikiem od 10 do XNUMX.
Globalna Skala Postrzeganych Efektów
Skala Globalnego Postrzeganego Efektu jest 11-punktową skalą typu Likerta (w zakresie od ~5 do +5), która porównuje obecny stan pacjenta z jego stanem w momencie wystąpienia objawów.[20] Wyniki pozytywne dotyczą pacjentów lepszych, a wyniki negatywne dotyczą pacjentów, którzy są gorsi w związku z wystąpieniem objawów.[20]
Skala kinezofobii z Tampy
Skala ta ocenia poziom kinezofobii (lęku przed poruszaniem się) za pomocą 17 pytań, które dotyczą bólu i nasilenia objawów.[23] Wyniki dla każdego punktu wahają się od 1 do 4 punktów (np. 1 punkt za „zdecydowanie się nie zgadzam”,� 2 punkty za „częściowo się nie zgadzam,� 3 punkty za „zgadzam się” i 4 punkty za „zdecydowanie się zgadzam”).[23] Aby uzyskać wynik całkowity, należy odwrócić wyniki pytań 4, 8, 12 i 16.[23] Ostateczny wynik może wahać się od 17 do 68 punktów, przy czym wyższe wyniki oznaczają wyższy stopień kinezofobii.[23]
Skala liczbowa oczekiwanej poprawy
Skala ta ocenia oczekiwanie pacjenta na poprawę po leczeniu w odniesieniu do konkretnego leczenia.[24] Składa się z 11-punktowej skali od 0 do 10, w której 0 oznacza „brak oczekiwania na poprawę”, a 10 oznacza „oczekiwanie największej możliwej poprawy”.[24] Ta skala zostanie zastosowana tylko pierwszego dnia ocena (wyjściowa) przed randomizacją. Powodem włączenia tej skali jest przeanalizowanie, czy oczekiwanie poprawy wpłynie na wyniki.
Przydział losowy
Przed rozpoczęciem leczenia pacjenci zostaną losowo przydzieleni do odpowiednich grup interwencyjnych. Sekwencja losowej alokacji zostanie zaimplementowana przez jednego z naukowców niezaangażowanych w rekrutację i ocenę pacjentów i zostanie wygenerowana w oprogramowaniu Microsoft Excel 2010. Ta losowa sekwencja przydziału zostanie umieszczona w kolejno ponumerowanych, nieprzejrzystych, zaklejonych kopertach (aby zapewnić, że przydział jest ukryty przed oceniającym). Koperty otworzy fizjoterapeuta, który będzie leczył pacjentów.
Oślepiający
Biorąc pod uwagę charakter badania, nie jest możliwe zaślepienie terapeutów na warunki leczenia; jednak oceniający i pacjenci będą nieznani grupom terapeutycznym. Pod koniec badania oceniający zostanie zapytany, czy pacjenci zostali przydzieleni do rzeczywistej grupy leczenia, czy do grupy placebo w celu zmierzenia zaślepienia oceniającego. Wizualne przedstawienie projektu badania przedstawiono na rysunku.
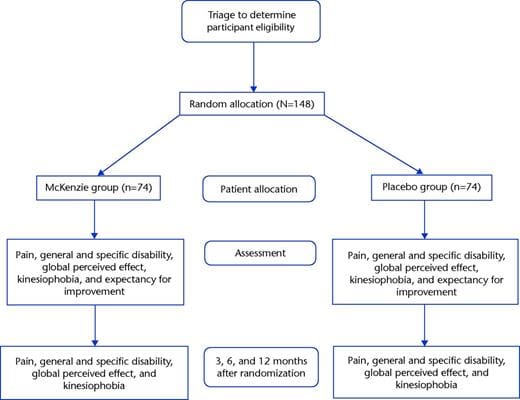
Rysunek 1: Schemat przepływu badania.
interwencje
Uczestnicy zostaną przydzieleni do grup otrzymujących 1 z 2 interwencji: (1) terapię placebo lub (2) MDT. Uczestnicy w każdej grupie otrzymają 10 sesji po 30 minut każda (2 sesje tygodniowo przez 5 tygodni). Badania nad metodą McKenzie nie mają standardowej liczby sesji, biorąc pod uwagę, że niektóre badania proponują niskie dawki leczenia,[16,17,27], a inne zalecają wyższe dawki.[13,15].
Ze względów etycznych, w pierwszym dniu leczenia pacjenci z obu grup otrzymają broszurę informacyjną zatytułowaną The Back Book,[28] opartą na tych samych zaleceniach, co istniejące wytyczne.[29,30] Broszura ta zostanie przetłumaczona na język portugalski. tak, aby była ona w pełni zrozumiała dla uczestników badania, którzy w razie potrzeby otrzymają dodatkowe wyjaśnienia dotyczące treści broszury. Podczas każdej sesji pacjenci będą pytani, czy czuli jakikolwiek inny objaw. Główny badacz badania będzie okresowo kontrolował interwencje.
Grupa placebo
Pacjenci przydzieleni do grupy placebo będą leczeni odstrojonym pulsowym ultradźwiękiem przez 5 minut i odstrojoną krótkofalową diatermią w trybie pulsacyjnym przez 25 minut. Urządzenia będą używane z odłączonymi kablami wewnętrznymi, aby uzyskać efekt placebo; jednak będzie można je obsługiwać i dostosowywać dawki i alarmy tak, jakby były połączone, aby symulować pragmatyzm praktyki klinicznej, a także zwiększyć wiarygodność stosowania tych urządzeń na pacjentach. Technika ta była z powodzeniem stosowana w poprzednich badaniach z udziałem pacjentów z bólem krzyża.[31]
Grupa McKenzie
Pacjenci z grupy McKenzie będą leczeni zgodnie z zasadami metody McKenzie[8], a wybór interwencji terapeutycznej będzie kierowany wynikami badania fizykalnego i klasyfikacją. Pacjenci otrzymają również pisemne instrukcje z książki Traktuj swoje plecy[12] i zostaną poproszeni o wykonanie ćwiczeń domowych opartych na zasadach metody McKenzie.[11] Opisy ćwiczeń, które zostaną przepisane w tym badaniu, zostały opublikowane w innym miejscu.[27] Przestrzeganie ćwiczeń domowych będzie monitorowane za pomocą dziennika dziennego, który pacjent będzie wypełniał w domu i przywoził do terapeuty przy każdej kolejnej sesji.

Metody statystyczne
Obliczanie wielkości próbki
Badanie zostało zaprojektowane w celu wykrycia różnicy 1 punktu w natężeniu bólu mierzonego za pomocą numerycznej skali oceny bólu [20 ] (oszacowanie dla odchylenia standardowego = 1.84 punktu) [31] i różnicy 4 punktów w niesprawności związanej z mierzonym bólem krzyża za pomocą Kwestionariusza Niepełnosprawności Rolanda-Morrisa[21,22] (oszacowanie dla odchylenia standardowego = 4.9 punktu).[31] Wzięto pod uwagę następujące specyfikacje: moc statystyczna 80%, poziom alfa 5% i następująca utrata 15%. Dlatego badanie będzie wymagało próby 74 pacjentów na grupę (łącznie 148).
Analiza efektów leczenia
Analiza statystyczna naszego badania będzie zgodna z zasadami zamiaru leczenia.[36] Normalność danych zostanie przetestowana poprzez kontrolę wizualną histogramów, a charakterystyka uczestników zostanie obliczona za pomocą opisowych testów statystycznych. Różnice między grupami (skutki leczenia) i odpowiadające im 95% przedziały ufności zostaną obliczone poprzez skonstruowanie mieszanych modeli liniowych[37] przy użyciu terminów interakcji grup leczenia w funkcji czasu. Przeprowadzimy wtórną analizę eksploracyjną, aby ocenić, czy pacjenci zakwalifikowani jako mający zespół derangement mają lepszą odpowiedź na metodę McKenziego (w porównaniu z placebo) niż osoby z innymi klasyfikacjami. Do tej oceny użyjemy interakcji trójstronnej dla grupy, czasu i klasyfikacji. Do wszystkich tych analiz użyjemy pakietu oprogramowania IBM SPSS w wersji 3 (IBM Corp, Armonk, New York).
Etyka
Niniejsze badanie zostało zatwierdzone przez Komitet ds. Etyki Badań Naukowych przy Universidade Cidade de São Paulo (nr 480.754) i prospektywnie zarejestrowane pod adresem ClinicalTrials.gov (NCT02123394). Wszelkie modyfikacje protokołu będą zgłaszane do Komisji Etyki Badań Naukowych oraz do rejestru badań.

Wgląd doktora Alexa Jimeneza
Ból krzyża jest jednym z najczęstszych powodów, dla których ludzie każdego roku szukają natychmiastowej pomocy medycznej. Chociaż wielu pracowników służby zdrowia posiada kwalifikacje i doświadczenie w diagnozowaniu źródła bólu krzyża u pacjenta, znalezienie odpowiedniego specjalisty, który może zapewnić właściwe leczenie LBP danej osoby, może być prawdziwym wyzwaniem. W leczeniu bólu krzyża można stosować różne metody leczenia, jednak wielu pracowników służby zdrowia zaczęło stosować metodę McKenziego w leczeniu pacjentów z niespecyficznym bólem krzyża. Celem niniejszego artykułu jest ocena skuteczności metody McKenzie w leczeniu bólu krzyża, przy uważnej analizie danych z badania naukowego.
Dyskusja
Potencjalny wpływ i znaczenie badania
W istniejących randomizowanych badaniach kontrolowanych nad metodą McKenzie u pacjentów z przewlekłym bólem krzyża jako grupę porównawczą stosowano alternatywną interwencję. ból pleców w celu określenia jego rzeczywistej skuteczności, co stanowi istotną lukę w piśmiennictwie.[14] Interpretację dotychczasowych porównawczych badań efektywności ogranicza brak wiedzy na temat skuteczności metody McKenziego u osób z przewlekłym bólem krzyża. To badanie będzie pierwszym, w którym porówna się metodę McKenzie z terapią placebo u pacjentów z przewlekłym niespecyficznym bólem krzyża. Właściwe porównanie z grupą placebo zapewni bardziej obiektywne szacunki skutków tej interwencji. Tego typu porównania przeprowadzono już w badaniach mających na celu ocenę skuteczności ćwiczeń kontroli motorycznej u pacjentów z przewlekłym bólem krzyża, [17] terapii manipulacyjnej kręgosłupa i diklofenaku u pacjentów z ostrym bólem krzyża, [9] oraz ćwiczeń i porad. dla pacjentów z podostrym bólem krzyża.[31]
Wkład w zawód fizjoterapeuty i dla pacjentów
Metoda McKenzie jest jedną z niewielu metod stosowanych w fizjoterapii, która opowiada się za niezależnością pacjentów.[8,12] Metoda ta zapewnia również pacjentom narzędzia do promowania ich autonomii w radzeniu sobie z obecnym bólem, a nawet przyszłymi nawrotami.[12] Spodziewamy się, że pacjenci leczeni metodą McKenzie odniosą większe korzyści niż pacjenci leczeni placebo. Jeśli ta hipoteza zostanie potwierdzona w naszym badaniu, wyniki przyczynią się do lepszego podejmowania decyzji klinicznych przez fizjoterapeutów. Co więcej, podejście to może zmniejszyć obciążenie związane z nawracającym bólem krzyża, jeśli pacjenci mogą lepiej radzić sobie z przyszłymi epizodami.
Mocne i słabe strony badania
To badanie uwzględnia znaczną liczbę pacjentów w celu zminimalizowania błędu systematycznego i zostało zarejestrowane prospektywnie. Wykorzystamy prawdziwą randomizację, ukrytą alokację, ślepą ocenę i analizę intencji leczenia. Zabiegi będą prowadzone przez 2 terapeutów, którzy zostali gruntownie przeszkoleni do wykonywania zabiegów. Będziemy monitorować program ćwiczeń domowych. Niestety ze względu na interwencje nie będziemy mogli zaślepić terapeutów na przydział leczenia. Z literatury wiadomo, że metoda McKenzie daje korzystne wyniki w porównaniu z niektórymi interwencjami klinicznymi u pacjentów z przewlekłym bólem krzyża. aby określić jego rzeczywistą skuteczność.
Przyszłe badania
Intencją tej grupy badawczej jest przekazanie wyników tego badania do renomowanego, międzynarodowego czasopisma recenzowanego. Te opublikowane wyniki mogą stanowić podstawę dla przyszłych badań, które badają skuteczność metody McKenzie w różnych dawkach (różna liczba zestawów, powtórzeń i sesji), co jest wciąż niejasne w literaturze. Nasza wtórna analiza eksploracyjna ma na celu ocenę, czy pacjenci sklasyfikowani jako mający zespół derangement mają lepszą odpowiedź na metodę McKenzie (w porównaniu z leczeniem placebo) niż pacjenci z innymi klasyfikacjami. Ocena ta przyczyni się do lepszego zrozumienia możliwych podgrup pacjentów z przewlekłym bólem krzyża, którzy najlepiej reagują na określone interwencje. Jest to ważna kwestia, ponieważ badanie podgrup jest obecnie uważane za najważniejszy priorytet badawczy w dziedzinie bólu krzyża.[40]
Badanie zostało w całości sfinansowane przez Fundację Badawczą São Paulo (FAPESP) (numer dotacji 2013/20075-5). Pani Garcia jest finansowana ze stypendium Koordynacji Doskonalenia Personelu Szkolnictwa Wyższego/Rządu Brazylii (CAPES/Brazylia).
Badanie zostało zarejestrowane prospektywnie na stronie ClinicalTrials.gov (rejestracja badania: NCT02123394).
Przewidywanie klinicznie ważnego wyniku u pacjentów z bólem krzyża po terapii McKenzie lub manipulacji kręgosłupa: analiza warstwowa w randomizowanym, kontrolowanym badaniu
Prezentowane streszczenie
- Tło: Raporty różnią się znacznie pod względem cech pacjentów, którzy zareagują na ćwiczenia mobilizujące lub manipulacje. Celem tego prospektywnego badania kohortowego była identyfikacja cech pacjentów ze zmiennym stanem odcinka lędźwiowego, tj. prezentujących się z centralizacją lub peryferyzacją, którzy prawdopodobnie odnieśli największe korzyści zarówno z metody McKenziego, jak i manipulacji kręgosłupa.
- metody: 350 pacjentów z przewlekłym bólem krzyża zostało losowo przydzielonych do metody McKenziego lub manipulacji. Możliwymi modyfikatorami efektu były wiek, nasilenie bólu nóg, dystrybucja bólu, zajęcie korzeni nerwowych, czas trwania objawów i centralizacja objawów. Pierwszorzędowym wynikiem była liczba pacjentów zgłaszających sukces po dwóch miesiącach obserwacji. Wartości zdychotomizowanych predyktorów testowano zgodnie z ustalonym planem analizy.
- Wyniki: Nie znaleziono żadnych predyktorów dających statystycznie istotny efekt interakcji. Metoda McKenzie była lepsza od manipulacji we wszystkich podgrupach, zatem prawdopodobieństwo sukcesu było konsekwentnie na korzyść tego leczenia, niezależnie od zaobserwowanego predyktora. Po połączeniu dwóch najsilniejszych predyktorów, zaangażowania korzeni nerwowych i peryferii, szansa powodzenia wyniosła 10.5 (95% CI 0.71-155.43) dla metody McKenzie i 1.23 (95% CI 1.03-1.46) dla manipulacji (P? =?0.11 dla efektu interakcji).
- Wnioski: Nie znaleźliśmy żadnych zmiennych wyjściowych, które byłyby statystycznie istotnymi modyfikatorami efektu w przewidywaniu różnej odpowiedzi na leczenie McKenzie lub manipulację kręgosłupa w porównaniu do siebie. Zidentyfikowaliśmy jednak zaangażowanie i peryferyzację korzeni nerwowych, aby uzyskać różnice w odpowiedzi na leczenie McKenzie w porównaniu z manipulacją, która wydaje się być ważna klinicznie. Te odkrycia wymagają przetestowania w większych badaniach.
- Rejestracja próbna: Clinicaltrials.gov: NCT00939107
- Elektroniczne materiały uzupełniające: Wersja online tego artykułu (doi: 10.1186 / s12891-015-0526-1) zawiera materiał uzupełniający, który jest dostępny dla autoryzowanych użytkowników.
- Słowa kluczowe: Ból krzyża, McKenzie, manipulacja kręgosłupa, wartość prognostyczna, modyfikacja efektu
Tło
Najnowsze opublikowane wytyczne dotyczące leczenia pacjentów z przetrwałym niespecyficznym bólem krzyża (NSLBP) zalecają program skupiający się na samoleczeniu po wstępnych poradach i informacjach. Pacjentom tym należy również oferować ćwiczenia strukturalne dostosowane do indywidualnego pacjenta oraz inne metody, takie jak manipulacja kręgosłupa [1,2].
Wcześniejsze badania porównywały efekt metody McKenzie, znanej również jako Mechaniczna Diagnoza i Terapia (MDT), z efektem manipulacji kręgosłupa (SM) w heterogenicznych populacjach pacjentów z ostrym i podostrym NSLBP i nie wykazały różnicy w wynikach [3,4, XNUMX].
Ostatnio w dokumentach konsensusu [5,6, 7] oraz w aktualnych wytycznych europejskich [8] podkreślono potrzebę badań oceniających wpływ strategii leczenia podgrup pacjentów z NSLBP w podstawowej opiece zdrowotnej, w oparciu o hipotezę, że podgrupa Analizy, najlepiej zgodne z zaleceniami „Prognostic Factor Research”[1,9], usprawnią podejmowanie decyzji w kierunku najskuteczniejszych strategii postępowania. Chociaż wstępne dane przynoszą obiecujące wyniki, obecnie nie ma wystarczających dowodów, aby zalecać określone metody podziału na podgrupy w podstawowej opiece zdrowotnej [XNUMX].
W trzech randomizowanych badaniach, obejmujących pacjentów z głównie ostrym lub podostrym bólem krzyża (LBP), zbadano wpływ MDT w porównaniu z SM w podgrupie pacjentów, u których wystąpiła centralizacja objawów lub preferencja kierunkowa (korzystna reakcja na ruchy krańcowe) podczas badanie [10-12]. Wnioski wyciągnięte z tych badań nie były zbieżne, a użyteczność ograniczała niska jakość metodologiczna.
Nasze ostatnie badanie z randomizacją, obejmujące pacjentów z głównie przewlekłym LBP (CLBP), wykazało nieznacznie lepszy ogólny efekt MDT w porównaniu z SM w równoważnej grupie [13]. Aby kontynuować ideę dalszego podziału na podgrupy, częścią planu badania było zbadanie predyktorów opartych na cechach pacjenta, które mogłyby pomóc klinicystom w ukierunkowaniu najbardziej korzystnego leczenia dla danego pacjenta.
Celem tego badania była identyfikacja podgrup pacjentów z przewagą CLBP, wykazujących centralizację lub peryferyzację, u których prawdopodobieństwo skorzystania z MDT lub SM w dwa miesiące po zakończeniu leczenia było prawdopodobne.
Metody
Zbieranie danych
Niniejsze badanie jest wtórną analizą wcześniej opublikowanego randomizowanego badania kontrolowanego [13]. Zrekrutowaliśmy 350 pacjentów od września 2003 do maja 2007 w ambulatoryjnym ośrodku opieki kręgosłupa w Kopenhadze w Danii.
Pacjenci
Pacjenci byli kierowani od lekarzy pierwszego kontaktu na leczenie przetrwałego LBP. Zakwalifikowani pacjenci byli w wieku od 18 do 60 lat, cierpiący na LBP z bólem nóg lub bez przez okres ponad 6 tygodni, potrafiący mówić i rozumieć język duński oraz spełniali kliniczne kryteria centralizacji lub peryferyzacji objawów w początkowym okresie ekranizacja. Centralizację zdefiniowano jako zniesienie objawów w najbardziej dystalnym obszarze ciała (takich jak stopa, podudzie, górna część nogi, pośladki lub boczna część lędźwiowa), a peryferyzacja była zdefiniowana jako wytwarzanie objawów w bardziej dystalnym obszarze ciała. Wcześniej stwierdzono, że wyniki te mają akceptowalny stopień rzetelności między testerami (wartość Kappa 0.64) [14]. Wstępne badanie przesiewowe zostało wykonane przed randomizacją przez fizjoterapeutę z dyplomem w systemie badań MDT. Pacjenci byli wykluczani, jeśli w dniu włączenia byli wolni od objawów, wykazywali pozytywne objawy nieorganiczne [15] lub jeśli mieli poważną patologię, tj. ciężkie zajęcie korzeni nerwowych (uniemożliwiający ból pleców lub nóg w połączeniu z postępującymi zaburzeniami wrażliwości, mięśni na podstawie badania fizykalnego i/lub rezonansu magnetycznego podejrzewano osteoporozę, ciężką spondylolistezę, złamanie, zapalenie stawów, nowotwór lub przeniesiony ból trzewny. Inne kryteria wykluczenia to wniosek o rentę inwalidzką, toczący się proces sądowy, ciąża, współzachorowalność, niedawna operacja kręgosłupa, problemy językowe lub problemy z komunikacją, w tym nadużywanie narkotyków lub alkoholu.
Populacja badana miała głównie CLBP trwające średnio 95 tygodni (SD 207), średni wiek wynosił 37 lat (SD10), średni poziom bólu pleców i nóg wynosił 30 (SD 11.9) na numerycznej skali oceny w zakresie od 0 do 60 oraz średni poziom niepełnosprawności wyniósł 13 (SD 4.8) w Kwestionariuszu Niepełnosprawności Rolanda Morrisa (0-23). Nasza metoda pomiaru bólu odzwierciedla, że ból pleców jest często zmiennym stanem, w którym lokalizacja i nasilenie bólu mogą się zmieniać każdego dnia. Dlatego też zastosowano zwalidowany, kompleksowy kwestionariusz bólu [16], aby zagwarantować, że wszystkie aspekty natężenia bólu pleców i nóg zostały zarejestrowane. Skale są przedstawione w legendzie do Tabeli 1.
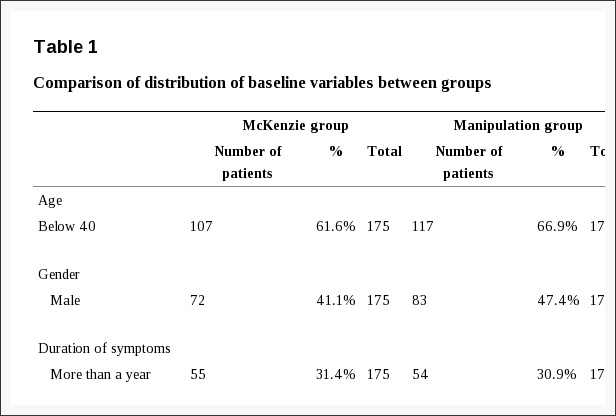
Po uzyskaniu pomiarów podstawowych przeprowadzono randomizację za pomocą wygenerowanej komputerowo listy liczb losowych w blokach dziesięciu przy użyciu zaklejonych nieprzezroczystych kopert.
Etyka
Zgoda etyczna na badanie została przyznana przez Copenhagen Research Ethics Committee, sygn. 01-057/03. Wszyscy pacjenci otrzymali pisemną informację o badaniu i wyrazili pisemną zgodę przed uczestnictwem.
Zabiegi
Lekarze wykonujący zabiegi nie mieli wiedzy o wynikach wstępnego badania przesiewowego. Programy leczenia zostały zaprojektowane tak, aby w jak największym stopniu odzwierciedlały codzienną praktykę. Szczegółowe informacje na temat tych programów zostały opublikowane wcześniej [13].
Zabieg MDT został zaplanowany indywidualnie po wstępnej ocenie fizykalnej terapeuty. Nie zezwalano na stosowanie specjalnych manualnych technik mobilizacji kręgów, w tym pchania z dużą prędkością. Książeczka edukacyjna opisująca samoopiekę [17] lub „rolka lędźwiowa” w celu korekcji pozycji siedzącej była czasami przekazywana pacjentowi według uznania terapeuty. W leczeniu SM stosowano ciąg z dużą prędkością w połączeniu z innymi rodzajami technik manualnych. Wybór kombinacji technik był w gestii kręgarza. Dozwolone były ogólne ćwiczenia mobilizujące, tj. samomanipulacja, naprzemienne ruchy zgięcia/prostowania odcinka lędźwiowego i rozciąganie, ale nie ćwiczenia specyficzne w preferencjach kierunkowych. Pacjenci mieli dostęp do pochylonej poduszki klinowej do korekcji pozycji siedzącej, jeśli kręgarz uważał, że jest to wskazane.
W obu grupach leczenia pacjenci zostali dokładnie poinformowani o wynikach oceny fizykalnej, łagodnym przebiegu bólu pleców i znaczeniu pozostawania aktywnym fizycznie. Udzielono również wskazówek dotyczących właściwej pielęgnacji pleców. Ponadto wszystkim pacjentom udostępniono duńską wersję „The Back Book”, która wcześniej okazała się mieć korzystny wpływ na przekonania pacjentów na temat bólu pleców [18]. Podano maksymalnie 15 zabiegów przez okres 12 tygodni. Jeśli lekarz prowadzący uzna to za konieczne, pacjenci byli edukowani w ramach indywidualnego programu samodzielnie wykonywanych ćwiczeń mobilizujących, rozciągających, stabilizujących i/lub wzmacniających pod koniec okresu leczenia. Zabiegi wykonywali klinicyści z kilkuletnim doświadczeniem. Pacjentów poinstruowano, aby kontynuowali ćwiczenia indywidualne w domu lub na siłowni przez minimum dwa miesiące po zakończeniu leczenia na środkowym odcinku kręgosłupa. Ponieważ pacjenci cierpieli głównie na CLBP, spodziewaliśmy się, że ten okres samodzielnych ćwiczeń będzie niezbędny, aby pacjenci mogli odczuć pełny efekt interwencji. Zachęcano pacjentów, aby nie szukali żadnego innego leczenia podczas tego dwumiesięcznego okresu ćwiczeń, które samodzielnie wykonywali.
Mierniki rezultatu
Pierwszorzędowym wynikiem był odsetek pacjentów zgłaszających sukces w okresie obserwacji dwa miesiące po zakończeniu leczenia. Sukces leczenia zdefiniowano jako redukcję o co najmniej 5 punktów lub wynik końcowy poniżej 5 punktów w 23-punktowym zmodyfikowanym kwestionariuszu Roland Morris Disability Questionnaire (RMDQ) [19]. Wykorzystano zwalidowaną duńską wersję RMDQ [20]. Definicja sukcesu leczenia została oparta na zaleceniach innych [21,22]. Przeprowadzono również analizę wrażliwości wykorzystującą 30% względną poprawę RMDQ jako definicję sukcesu. Zgodnie z protokołem [13] uznaliśmy, że w naszej analizie interakcji względna różnica między grupami w liczbie pacjentów z pomyślnym wynikiem leczenia wynosząca 15% ma minimalne znaczenie kliniczne.
Z góry określone zmienne predykcyjne
Aby zmniejszyć prawdopodobieństwo fałszywych wyników [23], ograniczyliśmy liczbę kandydujących modyfikatorów efektu w zbiorze danych do sześciu. Aby zwiększyć trafność naszych odkryć, dla każdej zmiennej ustalono hipotezę kierunkową zgodnie z zaleceniami Sun et al. [24] Wcześniej w randomizowanych badaniach sugerowano cztery zmienne wyjściowe jako predyktory długoterminowego dobrego wyniku u pacjentów z przetrwałym LBP po MDT w porównaniu z treningiem wzmacniającym: centralizacja [25,26, 40] lub po SM w porównaniu z fizjoterapią lub leczeniem wybrane przez lekarza pierwszego kontaktu: wiek poniżej 27,28 lat [1], czas trwania objawów powyżej 27 roku [29], ból poniżej kolana [30]. Zgodnie z zaleceniami innych [XNUMX], kolejne dwie zmienne zostały dodane na podstawie ocen uczestniczących doświadczonych klinicystów, które cechy mogą przewidywać dobry wynik leczenia w porównaniu z innymi. Dodatkowymi zmiennymi, nadanymi priorytetowo przez fizjoterapeutów w grupie MDT, były oznaki zajęcia korzeni nerwowych i znaczny ból nóg. Dodatkowymi zmiennymi, nadanymi przez kręgarzy w grupie SM, były brak oznak zajęcia korzeni nerwowych i nieznaczny ból nóg.
W dodatkowej analizie skorzystaliśmy z okazji, aby zbadać, czy włączenie kolejnych sześciu zmiennych wyjściowych, co do których zakłada się, że mają wartość prognostyczną dla dobrego wyniku w którejkolwiek z leczonych grup, również wydaje się mieć wpływ modyfikujący efekt. Według naszej wiedzy, żadne inne zmienne z poprzednich badań jednoramiennych nie miały wartości prognostycznej dla długoterminowego dobrego wyniku u pacjentów z przetrwałym LBP po MDT, podczas gdy trzy zmienne miały wartość prognostyczną po SM: płeć męska [28]. , łagodna niepełnosprawność [28] i łagodny ból pleców [28]. Kolejne trzy zmienne zostały uzgodnione przez klinicystów do włączenia do dodatkowej analizy, ponieważ na podstawie doświadczenia z praktyki klinicznej przyjęto, że mają one wartość prognostyczną dla dobrego wyniku niezależnie od leczenia MDT lub SM: mała liczba dni na zwolnieniu chorobowym w ubiegłym roku, wysokie oczekiwania pacjentów dotyczące powrotu do zdrowia oraz wysokie oczekiwania pacjentów dotyczące radzenia sobie z zadaniami w pracy po sześciu tygodniach od rozpoczęcia leczenia.
Dokonano dychotomizacji możliwych zmiennych predykcyjnych, aby umożliwić dokonanie porównań z wynikami wcześniejszych badań. W przypadkach, w których w literaturze nie można było znaleźć wartości odcięcia, dychotomizację przeprowadzano powyżej/poniżej mediany znalezionej w próbie. Definicje zmiennych przedstawiono w legendzie do tabeli 1.
Statistics
We wszystkich analizach wykorzystano całą populację z zamiarem leczenia (ITT). Ostatni wynik został przeniesiony dla osób z brakującymi dwumiesięcznymi wynikami RMDQ (7 pacjentów w grupie MDT i 14 pacjentów w grupie SM). Ponadto przeprowadzono analizę post hoc według protokołu obejmującą tylko tych 259 pacjentów, którzy ukończyli pełne leczenie. Plan analizy został wcześniej uzgodniony przez grupę zarządzającą badaniem.
Możliwe predyktory zostały zdychotomizowane, a szansa na sukces została zbadana poprzez oszacowanie względnego ryzyka (RR) sukcesu w każdej z dwóch warstw. Wpływ badanych predyktorów oszacowano, porównując szanse powodzenia między grupami leczenia przy podziale na dwie warstwy. Aby przetestować modyfikację efektu leczenia predyktorów, wykonaliśmy testy chi-kwadrat dla interakcji między interwencją a dwiema różnymi warstwami dla każdego z predyktorów. Jest to w zasadzie to samo, co interakcja z modelu regresji. Przedziały ufności sprawdzono również pod kątem potencjalnych klinicznie istotnych skutków.
Po analizie jednowymiarowej zaplanowano analizę wielowymiarową z uwzględnieniem modyfikatorów efektu o wartości p poniżej 0.1.
Wgląd doktora Alexa Jimeneza
Ból krzyża może wystąpić z powodu kilku rodzajów urazów i/lub stanów, a jego objawy mogą być ostre i/lub przewlekłe. Pacjenci z bólem krzyża mogą skorzystać z różnych zabiegów, w tym z opieki chiropraktycznej. Leczenie chiropraktyczne jest jedną z najczęstszych alternatywnych metod leczenia stosowanych w leczeniu bólu krzyża. Zgodnie z artykułem wyniki poprawy LBP z korektami kręgosłupa i manipulacjami ręcznymi, a także z wykorzystaniem ćwiczeń, różnią się znacznie między uczestnikami. Celem niniejszego badania jest ustalenie, którzy pacjenci najprawdopodobniej skorzystają z metody McKenzie w porównaniu z korektami kręgosłupa i manipulacjami ręcznymi.
Efekt
Uczestnicy byli podobni pod względem cech społeczno-demograficznych i klinicznych na początku badania w grupach leczonych. Przegląd rozkładu uwzględnionych zdychotomizowanych zmiennych na początku badania przedstawiono w Tabeli 1. Nie stwierdzono różnic między grupami leczenia.
Ogólnie rzecz biorąc, analiza post hoc według protokołu nie dała wyników, które różniłyby się od wyników analizy ITT i dlatego zostaną przedstawione tylko wyniki analizy ITT.
Rysunek 1 przedstawia rozkład predyktorów pod względem modyfikacji efektu w grupie MDT w porównaniu z SM. We wszystkich podgrupach prawdopodobieństwo sukcesu MDT było wyższe niż w przypadku SM. Ze względu na małą wielkość próby, przedziały ufności były szerokie i żaden z predyktorów nie miał statystycznie istotnego wpływu modyfikującego leczenie. Predyktorami o klinicznie istotnym potencjalnym wpływie na korzyść MDT w porównaniu z SM były zajęcie korzeni nerwowych (28% wyższy odsetek pacjentów z sukcesem, gdy zajęcie korzeni nerwowych było obecne niż w przypadku braku) oraz peryferyzacja objawów (17% wyższy odsetek pacjentów z sukces w przypadku peryferyzacji niż w przypadku centralizacji). Jeśli występuje, zajęcie korzeni nerwowych zwiększa szansę powodzenia po MDT 2.31 razy w porównaniu z SM i 1.22 razy, jeśli nie występuje. Oznacza to, że dla podgrupy pacjentów z zajęciem korzeni nerwowych otrzymujących MDT, w porównaniu do tych otrzymujących SM, względny efekt okazał się 1.89 razy (2.31/1.22, P=0.118) wyższy niż w podgrupie bez zajęcia korzeni nerwowych.
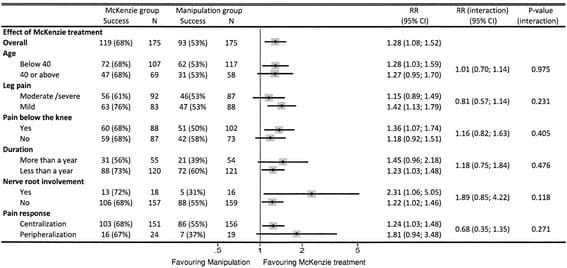
Rysunek 1: Efekt leczenia zmodyfikowany przez predyktory. Oszacowanie najwyższego punktu i przedziały ufności wskazują ogólny efekt bez podziału na podgrupy. Kolejne pary oszacowań punktowych i przedziałów ufności pokazują szanse powodzenia leczenia.
Rycina 2 przedstawia modyfikujący wpływ połączenia dwóch predyktorów o klinicznie istotnym potencjalnym wpływie. Jeśli objawy zajęcia korzeni nerwowych i peryferyzacji były obecne na początku badania, szansa powodzenia MDT w porównaniu z SM wydawała się 8.5 razy większa niż w podgrupie bez centralizacji i zajęcia korzeni nerwowych. Liczba pacjentów była bardzo mała, a różnice nieistotne statystycznie (p== 0.11).

Rycina 2: Wpływ dwóch klinicznie ważnych predyktorów połączonych na efekt leczenia. RR?=?Ryzyko względne z korektą Yatesa.
Żadna z prognostycznych zmiennych kandydujących zbadanych w dodatkowej analizie nie wydawała się mieć klinicznie istotnego efektu modyfikującego (dodatkowy plik 1: Tabela S1).
Wyniki analizy wrażliwości z zastosowaniem 30% względnej poprawy RMDQ jako definicji sukcesu nie różniły się znacząco od przedstawionych powyżej (dodatkowy plik 2: Tabela S2).
Dyskusja
Według naszej wiedzy jest to pierwsze badanie, w którym próbuje się zidentyfikować modyfikatory efektu, gdy dwie strategie mobilizacyjne, tj. MDT i SM, są porównywane w próbie pacjentów ze stanem jako zmiennym, charakteryzującym się centralizacją lub peryferyzacją.
Nasze badanie wykazało, że żaden z potencjalnych modyfikatorów efektu nie był w stanie statystycznie istotnie zwiększyć ogólnego efektu MDT w porównaniu z SM. Jednak różnica między grupami dla dwóch zmiennych przekroczyła nasz klinicznie istotny wskaźnik sukcesu wynoszący 15% w liczbie pacjentów z pomyślnym wynikiem, więc w naszym badaniu prawdopodobnie nie udało się uzyskać prawdziwego efektu i, w tym sensie, nie przyniosło wystarczająco duża wielkość próbki.
Najbardziej widocznym odkryciem jest to, że w naszej małej podgrupie pacjentów z objawami zajęcia korzeni nerwowych względna szansa na sukces okazała się 1.89 razy (2.31/1.22) wyższa niż u pacjentów bez zajęcia korzeni nerwowych podczas leczenia MDT, w porównaniu z osobami leczonymi z SM. Różnica była w oczekiwanym kierunku.

Chociaż nieistotna statystycznie w naszej małej próbie, zmienna peryferyzacja przekroczyła nasz klinicznie istotny wskaźnik sukcesu wynoszący 15%, ale stwierdzono, że nie jest w oczekiwanym kierunku. Żadne wcześniejsze badania nie oceniały modyfikacji efektu centralizacji lub peryferyzacji u pacjentów z CLBP. RCT Longa i in. [25,26] doszli do wniosku, że pacjenci z preferencjami kierunkowymi, w tym z centralizacją, radzili sobie lepiej 2 tygodnie po punkcie wyjściowym niż pacjenci bez preferencji kierunkowych podczas leczenia MDT w porównaniu z treningiem wzmacniającym. Jednak wynik wśród osób peryferyjnych nie został zgłoszony, więc słaby wynik zgłoszony u pacjentów bez preferencji kierunkowych może być związany z podgrupą pacjentów, którzy reagowali bez zmiany objawów podczas wstępnego badania, a nie z tymi, którzy odpowiedzieli peryferyzacją. Alternatywnym wyjaśnieniem może być to, że wpływ modyfikujący wpływ centralizacji lub peryferyzacji na MDT jest zależny od leczenia kontrolnego. Nasze odkrycia sugerują, że przyszłe badania w tym obszarze muszą uwzględniać wartość predykcyjną zarówno peryferyzacji, jak i centralizacji.
Kiedy połączenie dwóch najbardziej obiecujących predyktorów, peryferii i oznak zajęcia korzeni nerwowych, było obecne na początku badania, względna szansa powodzenia z MDT w porównaniu z SM wydawała się 8.5 raza wyższa niż w podgrupie bez centralizacji i zajęcia korzeni nerwowych. Liczba pacjentów była bardzo mała, a przedział ufności szeroki. W związku z tym można wyciągnąć tylko wstępne wnioski dotyczące interakcji, co wymaga walidacji w przyszłych badaniach.
W naszym badaniu okazało się, że nie ma cechy, dzięki której SM osiąga lepsze wyniki w porównaniu z MDT. W związku z tym nie mogliśmy poprzeć wyników dwóch badań o podobnym projekcie jak nasze (dwa ramiona, próba pacjentów z przetrwałym LBP oraz wyniki zgłaszane pod względem zmniejszenia niepełnosprawności w obserwacji długoterminowej) [27,29, 29]. W tych badaniach Nyiendo i in. i in. [27] stwierdzili modyfikujący wpływ wieku poniżej 40 lat i czasu trwania objawów przez ponad rok na leczenie SM w porównaniu z fizjoterapią po 12 miesiącach od wizyty początkowej. Jednak wyniki z tych, jak również z innych wcześniejszych badań z randomizacją obejmujących pacjentów z przetrwałym LBP, potwierdziły nasze ustalenia dotyczące braku modyfikacji efektu ze względu na wiek [27,29,31], płeć [29,31], wyjściową niepełnosprawność [27,29,31, 31] i czas trwania objawów [6], w SM mierzonym na zmniejszenie niepełnosprawności 12-32 miesięcy po randomizacji. Tak więc, chociaż pojawiają się dowody dotyczące charakterystyki podgrupy u pacjentów z ostrym LBP, wskazujące na lepsze wyniki SM w porównaniu z innymi rodzajami leczenia [XNUMX], nadal nie mamy pojęcia o pacjentach z przetrwałym LBP.
Przydatność wyboru kryterium sukcesu poprzez połączenie poprawy o co najmniej 5 punktów lub wyniku bezwzględnego poniżej 5 punktów na RMDQ jest dyskusyjna. Łącznie 22 pacjentów uznano za udanych na podstawie wyniku poniżej 5 punktów podczas obserwacji bez poprawy o co najmniej 5 punktów. Przeprowadziliśmy zatem analizę wrażliwości, stosując względną poprawę o co najmniej 30% jako kryterium sukcesu, zgodnie z zaleceniami innych [22] (patrz plik dodatkowy 2: Tabela S2). W rezultacie odsetek pacjentów z pomyślnym wynikiem w grupie MDT pozostał taki sam, podczas gdy 4 pacjentów więcej zdefiniowano jako sukcesy w grupie SM. Ogólnie analiza wrażliwości nie dała wyników, które różniłyby się znacznie od wyników analizy pierwotnej i dlatego tylko te zostały omówione powyżej.
Mocne strony i ograniczenia
W badaniu tym wykorzystano dane z RCT, podczas gdy w wielu innych zastosowano projekty jednoramienne, nieodpowiednie do oceny modyfikacji efektu leczenia [33]. Zgodnie z zaleceniami grupy PROGRESS [8] z góry określiliśmy możliwe predyktory, a także kierunek efektu. Ponadto ograniczyliśmy liczbę uwzględnionych predyktorów, aby zminimalizować prawdopodobieństwo fałszywych wyników.
Głównym ograniczeniem w badaniach wtórnych do wcześniej przeprowadzonych RCT jest to, że są one w stanie wykryć ogólny efekt leczenia, a nie jego modyfikację. Uznając post hoc charakter naszej analizy, odzwierciedlony w szerokich przedziałach ufności, musimy podkreślić, że nasze ustalenia mają charakter eksploracyjny i wymagają formalnego testowania na większej próbie.

wnioski
We wszystkich podgrupach prawdopodobieństwo sukcesu MDT było wyższe niż w przypadku SM. Chociaż nie jest to istotne statystycznie, obecność zajęcia korzeni nerwowych i peryferii wydaje się obiecującymi modyfikatorami efektu na korzyść MDT. Te odkrycia wymagają przetestowania w większych badaniach.
Podziękowania
Autorzy dziękują Janowi Nordsteenowi i Steenowi Olsenowi za porady ekspertów klinicznych, a Markowi Laslettowi za komentarze i korektę języka.
Badanie to było częściowo finansowane z dotacji Duńskiego Stowarzyszenia Reumatycznego, Duńskiej Organizacji Fizjoterapii, Duńskiej Fundacji Badań Chiropraktycznych i Kształcenia Ustawicznego oraz Duńskiego Instytutu Diagnostyki Mechanicznej i Terapii. RC/The Parker Institute potwierdza wsparcie finansowe Fundacji Oak. Fundusze były niezależne od zarządzania, analiz i interpretacji badania.
Przypisy
Konkurencyjne zainteresowania: Autorzy oświadczają, że nie mają konkurencyjnych interesów.
Wkład autorów: Wszyscy autorzy byli zaangażowani w analizę danych i proces pisania, a wymagania dotyczące autorstwa zostały spełnione. Wszystkie analizy zostały przeprowadzone przez TP, RC i CJ. TP wymyśliła i poprowadziła badanie oraz była odpowiedzialna za napisanie pierwszego szkicu artykułu, ale pozostali autorzy uczestniczyli w całym procesie pisania, przeczytali i zatwierdzili ostateczną wersję.
Podsumowując�Powyższe dwa artykuły zostały przedstawione w celu oceny metody McKenzie w leczeniu LBP na tle innych rodzajów opcji leczenia. W pierwszym badaniu porównano metodę McKenzie z terapią placebo u pacjentów z bólem krzyża, jednak wyniki badania nadal wymagają dodatkowych ocen. W drugim badaniu badawczym brak znaczących wyników nie pozwalało przewidzieć odmiennej odpowiedzi przy zastosowaniu metody McKenziego. Informacje podane w National Center for Biotechnology Information (NCBI). Zakres naszych informacji ogranicza się do chiropraktyki oraz urazów i stanów kręgosłupa. W celu omówienia tematu, prosimy o kontakt z dr Jimenezem lub o kontakt pod adresem 915-850-0900 .
Kurator: dr Alex Jimenez
[tytuł akordeonu=”Referencje”]
[accordion title=”Referencje” load=”hide”]1
Waddell
G
. Rewolucja w bólu pleców
. Wydanie drugie
. Nowy Jork, Nowy Jork
: Churchill Livingstone
; 2004
.
2
Murray
CJ
, Lopez
AD
. Mierzenie globalnego obciążenia chorobami
. N angielski J Med
. 2013
; 369
: 448
457
.
Google Scholar
CrossRef
PubMed
3
Dzisiaj
D
, Bain
C
, Williamsa
G
, I in.
. Systematyczny przegląd globalnej częstości występowania bólu krzyża
. Zapalenie stawów
. 2012
; 64
: 2028
2037
.
Google Scholar
CrossRef
PubMed
4
van Tuldera
MW
. Rozdział 1: Wytyczne europejskie
. Eur kręgosłup J
. 2006
; 15
: 134
135
.
Google Scholar
CrossRef
5
Costa Lda
C
, Maher
CG
, McAuley’a
JH
, I in.
. Rokowanie dla pacjentów z przewlekłym bólem krzyża: początkowe badanie kohortowe
. BMJ
. 2009
; 339
:b3829
.
Google Scholar
CrossRef
PubMed
6
z C. Menezesem Costa
, Maher
CG
, Hancocka
MJ
, I in.
. Prognoza ostrego i uporczywego bólu krzyża: metaanaliza
. CMAJ
. 2012
; 184
:E613
�E624
.
Google Scholar
CrossRef
PubMed
7
Henschke
N
, Maher
CG
, Refhauge
KM
, I in.
. Rokowanie u pacjentów z bólem krzyża, który pojawił się niedawno w australijskiej podstawowej opiece zdrowotnej: początkowe badanie kohortowe
. BMJ
. 2008
; 337
: 154
157
.
Google Scholar
CrossRef
8
McKenzie
R
, Może
S
. Kręgosłup lędźwiowy: diagnostyka mechaniczna i terapia: tom pierwszy
. Wydanie drugie
. Waikanae, Nowa Zelandia
: Spinal Publikacje
; 2003
.
9
Clare
HA
, Adams
R
, Maher
CG
. Systematyczny przegląd skuteczności terapii McKenzie w bólu kręgosłupa
. Aust J Fizjotera
. 2004
; 50
: 209
216
.
Google Scholar
CrossRef
PubMed
10
Topór
LA
, de Souza
MS
, Ferreira
PH
, Ferreira
ML
. Metoda McKenzie dla bólu krzyża: systematyczny przegląd literatury z podejściem metaanalizy
. Kręgosłup (Phila Pa 1976)
. 2006
; 31
: 254
262
.
Google Scholar
CrossRef
PubMed
11
McKenzie
R
, Może
S
. Kręgosłup lędźwiowy: diagnostyka mechaniczna i terapia: część druga
. Wydanie drugie
. Waikanae, Nowa Zelandia
: Spinal Publikacje
; 2003
.
12
McKenzie
R
. Trate Noc� Mesmo a sua Coluna [Potraktuj swoje plecy]
. Crichton, Nowa Zelandia
: Spinal Publications Nowa Zelandia Ltd
; 1998
.
13
Miller
ER
, Szenk
RJ
, Karnes
JL
, Rousselle
JG
. Porównanie podejścia McKenzie do konkretnego programu stabilizacji kręgosłupa w przypadku przewlekłego bólu krzyża
. J Man Manip There
. 2005
; 13
: 103
112
.
Google Scholar
CrossRef
14
Nwuga
G
, Nwuga
V
. Względna skuteczność terapeutyczna protokołów Williamsa i McKenzie w leczeniu bólu pleców
. Fizjoterapeuta Teoria Praktyk
. 1985
;1
: 99
105
.
Google Scholar
CrossRef
15
Petersen
T
, Larsena
K
, Jacobsena
S
. Roczna obserwacja porównawcza skuteczności leczenia McKenzie i treningu wzmacniającego u pacjentów z przewlekłym bólem krzyża: wyniki i czynniki prognostyczne
. Kręgosłup (Phila Pa 1976)
. 2007
; 32
: 2948
2956
.
Google Scholar
CrossRef
PubMed
16
Sakai
Y
, Matsuyama
Y
, Nakamura
H
, I in.
. Wpływ środka zwiotczającego mięśnie na przepływ krwi przez mięśnie przykręgosłupowe: randomizowane, kontrolowane badanie u pacjentów z przewlekłym bólem krzyża
. Kręgosłup (Phila Pa 1976)
. 2008
; 33
: 581
587
.
Google Scholar
CrossRef
PubMed
17
Udermanna
BE
, Majer
JM
, Donelsona
RG
, I in.
. Połączenie treningu wyprostu lędźwiowego z terapią McKenzie: wpływ na ból, niepełnosprawność i funkcjonowanie psychospołeczne u pacjentów z przewlekłym bólem krzyża
. Gunders luterański dziennik medyczny
. 2004
;3
:7
12
.
18
Airaksinen
O
, Broks
JI
, Cedraschi
C
, I in.
. Rozdział 4: Europejskie wytyczne dotyczące leczenia przewlekłego niespecyficznego bólu krzyża
. Eur kręgosłup J
. 2006
; 15
: 192
300
.
Google Scholar
CrossRef
19
Kenney
LW
, Humphrey
RH
, Mahlera
DA
. Wytyczne ACSM dotyczące testów wysiłkowych i recepty
. Baltimore, Maryland
: Williams i Wilkins
; 1995
.
20
Kosztować
LO
, Maher
CG
, Latimer
J
, I in.
. Testy klinimetryczne trzech samoopisowych miar wyników dla pacjentów z bólem krzyża w Brazylii: który z nich jest najlepszy?
Spine (Phila Pa 1976)
. 2008
; 33
: 2459
2463
.
Google Scholar
CrossRef
PubMed
21
Kosztować
LO
, Maher
CG
, Latimer
J
, I in.
. Charakterystyka psychometryczna brazylijsko-portugalskich wersji Wskaźnika Oceny Funkcjonalnej i Kwestionariusza Niepełnosprawności Rolanda-Morrisa
. Kręgosłup (Phila Pa 1976)
. 2007
; 32
: 1902
1907
.
Google Scholar
CrossRef
PubMed
22
Nusbaum
L
, Natur
J
, Ferraz
MB
, Goldenberg
J
. Tłumaczenie, adaptacja i walidacja kwestionariusza Roland-Morris: Brazylia Roland-Morris
. Braz J Med Biol Res
. 2001
; 34
: 203
210
.
Google Scholar
CrossRef
PubMed
23
de Souzy
FS
, Marinho Cda
S
, Siqueira
FB
, I in.
. Testy psychometryczne potwierdzają, że adaptacje brazylijsko-portugalskie, oryginalne wersje kwestionariusza przekonań dotyczących strachu i unikania oraz skala kinezofobii z Tampa mają podobne właściwości pomiarowe
. Kręgosłup (Phila Pa 1976)
. 2008
; 33
: 1028
1033
.
Google Scholar
CrossRef
PubMed
24
Diabelski
GJ
, Borkovec
TD
. Właściwości psychometryczne kwestionariusza wiarygodności/oczekiwania
. J Behav Ther Exp Psychiatria
. 2000
; 31
: 73
86
.
Google Scholar
CrossRef
PubMed
25
Chatman
AB
, Hyams
SP
, Neel
JM
, I in.
. Specyficzna dla pacjenta skala funkcjonalna: właściwości pomiaru u pacjentów z dysfunkcją stawu kolanowego
. Fizjoterapia
. 1997
; 77
: 820
829
.
Google Scholar
PubMed
26
Pengel
LH
, Refhauge
KM
, Maher
CG
. Reagowanie na ból, niepełnosprawność i wyniki upośledzenia fizycznego u pacjentów z bólem krzyża
. Kręgosłup (Phila Pa 1976)
. 2004
; 29
: 879
883
.
Google Scholar
CrossRef
PubMed
27
Garcia
AN
, Wybrzeże
LCM
, Da Silva
TM
, I in.
. Skuteczność ćwiczeń Back School versus McKenzie u pacjentów z przewlekłym niespecyficznym bólem krzyża: randomizowane badanie kontrolowane
. Fizjoterapia
. 2013
; 93
: 729
747
.
Google Scholar
CrossRef
PubMed
28
Manchester
MR
, Glasgow
GW
, York
JKM
, I in.
. Back Book: Wytyczne kliniczne dotyczące leczenia ostrego bólu krzyża
. Londyn, Wielka Brytania
: Biurowe Książki Papiernicze
; 2002
:1
28
.
29
Delitto
A
, Jerzy
SZ
, Van Dillena
LR
, I in.
. Ból dolnej części pleców
. J Orthop Sports Fizyka
. 2012
; 42
: A1
�A57
.
Google Scholar
CrossRef
PubMed
30
van Tuldera
M
, Beckera
A
, Bekkering
T
, I in.
. Rozdział 3: Europejskie wytyczne dotyczące leczenia ostrego niespecyficznego bólu krzyża w podstawowej opiece zdrowotnej
. Eur kręgosłup J
. 2006
; 15
: 169
191
.
Google Scholar
CrossRef
31
Kosztować
LO
, Maher
CG
, Latimer
J
, I in.
. Ćwiczenia motoryczne w przewlekłym bólu krzyża: randomizowane badanie kontrolowane placebo
. Fizjoterapia
. 2009
; 89
: 1275
1286
.
Google Scholar
CrossRef
PubMed
32
Baltazard
P
, de Goumoens
P
, rzeka
G
, I in.
. Terapia manualna, po której następują konkretne ćwiczenia aktywne w porównaniu z placebo, a następnie konkretne ćwiczenia aktywne w celu poprawy niepełnosprawności funkcjonalnej u pacjentów z przewlekłym nieswoistym bólem krzyża: randomizowane badanie kontrolowane
. Zaburzenia mięśniowo-szkieletowe BMC
. 2012
; 13
: 162
.
Google Scholar
CrossRef
PubMed
33
Kumar
SP
. Skuteczność ćwiczeń stabilizujących segmentalną niestabilność segmentową odcinka lędźwiowego u pacjentów z mechanicznym bólem krzyża: randomizowane, naprzemienne badanie kontrolowane placebo
. N Am J Med Sci
. 2012
;3
: 456
461
.
34
Ebadi
S
, Ansari
NN
, Naghdi
S
, I in.
. Wpływ ciągłego USG na przewlekły niespecyficzny ból krzyża: pojedyncze, ślepe, randomizowane badanie kontrolowane placebo
. Zaburzenia mięśniowo-szkieletowe BMC
. 2012
; 13
: 192
.
Google Scholar
CrossRef
PubMed
35
Williams
CM
, Latimer
J
, Maher
CG
, I in.
. PACE�pierwsze kontrolowane placebo badanie paracetamolu w ostrym bólu krzyża: projekt randomizowanego kontrolowanego badania
. Zaburzenia mięśniowo-szkieletowe BMC
. 2010
; 11
: 169
.
Google Scholar
CrossRef
PubMed
36
Hollis
S
, Campbell
F
. Co oznacza zamiar potraktowania analizy? Ankieta opublikowanych randomizowanych badań kontrolowanych
. BMJ
. 1999
; 319
: 670
674
.
Google Scholar
CrossRef
PubMed
37
szelest
JWR
. Stosowana analiza danych podłużnych dla epidemiologii: praktyczny przewodnik
. Nowy Jork, Nowy Jork
: Cambridge University Press
; 2003
.
38
Hancock
MJ
, Maher
CG
, Latimer
J
, I in.
. Ocena diklofenaku lub terapii manipulacyjnej kręgosłupa, lub obu, oprócz zalecanego leczenia pierwszego rzutu ostrego bólu krzyża: randomizowane badanie kontrolowane
. Lancet
. 2007
; 370
: 1638
1643
.
Google Scholar
CrossRef
PubMed
39
Pengel
LH
, Refhauge
KM
, Maher
CG
, I in.
. Ćwiczenia, porady lub jedno i drugie pod okiem fizjoterapeuty w przypadku podostrego bólu krzyża: badanie z randomizacją
. Ann Stażysta Med
. 2007
; 146
: 787
796
.
Google Scholar
CrossRef
PubMed
40
Costa Lda
C
, Koes
BW
, Pranski
G
, I in.
. Priorytety badawcze podstawowej opieki zdrowotnej w bólu krzyża: aktualizacja
. Kręgosłup (Phila Pa 1976)
. 2013
; 38
: 148
156
.
Google Scholar
CrossRef
PubMed[/akordeon]
[tytuł akordeonu=”Referencje” load=”ukryj”]1. Chou R, Qaseem A, Snow V, Casey D, Cross JT, Jr, Shekelle P, et al. Diagnostyka i leczenie bólu krzyża: wspólne wytyczne dotyczące praktyki klinicznej American College of Physicians i American Pain Society. Ann Stażysta Med. 2007;147(7):478. doi: 91/10.7326-0003-4819-147-7-200710020. [PubMed] [Odnośnik]
2. NHS Wczesne leczenie uporczywego niespecyficznego bólu krzyża. Wytyczne kliniczne NICE. 2009;88:1.
3. Cherkin DC, Battie MC, Deyo RA, Street JH, Barlow W. Porównanie fizjoterapii, manipulacji chiropraktyki i udostępnienie broszury edukacyjnej dotyczącej leczenia pacjentów z bólem krzyża. N Engl J Med. 1998;339(15):1021. doi: 9/NEJM10.1056. [PubMed] [Odnośnik]
4. Paatelma M, Kilpikoski S, Simonen R, Heinonen A, Alen M, Videman T. Ortopedyczna terapia manualna, metoda McKenzie lub porady tylko w przypadku bólu krzyża u pracujących dorosłych. Randomizowane kontrolowane badanie z rocznym okresem obserwacji. J Rehabil Med. 1;2008(40):10. doi: 858/63-10.2340. [PubMed] [Odnośnik]
5. Foster NE, Dziedzic KS, van Der Windt DA, Fritz JM, Hay EM. Priorytety badawcze dotyczące terapii niefarmakologicznych typowych problemów układu mięśniowo-szkieletowego: zalecenia uzgodnione na szczeblu krajowym i międzynarodowym. Zaburzenia mięśniowo-szkieletowe BMC. 2009;10:3. doi: 10.1186/1471-2474-10-3. [Artykuł darmowy PMC] [PubMed] [Cross Ref]
6. Kamper SJ, Maher CG, Hancock MJ, Koes BW, Croft PR, Hay E. Podgrupy bólu krzyża oparte na leczeniu: przewodnik po ocenie badań naukowych i podsumowanie aktualnych dowodów. Najlepsza praktyka Res Clin Rheumatol. 2010;24(2):181. doi: 91/j.berh.10.1016. [PubMed] [Odnośnik]
7. Airaksinen O, Brox JI, Cedraschi C, Hildebrandt J, Klaber-Moffett J, Kovacs F i in. Rozdział 4. Europejskie wytyczne postępowania w przewlekłym niespecyficznym bólu krzyża. Eur Spine J. 2006;15 (Suppl 2):S192. doi: 300/s10.1007-00586-006-1072. [Artykuł darmowy PMC] [PubMed] [Cross Ref]
8. Hingorani AD, Windt DA, Riley RD, Abrams K, Moons KG, Steyerberg EW i in. Strategia badań prognostycznych (PROGRESS) 4: Badania medycyny warstwowej. BMJ. 2013;346:e5793. doi: 10.1136/bmj.e5793. [Artykuł darmowy PMC] [PubMed] [Cross Ref]
9. Fersum KV, Dankaerts W, O.Sullivan PB, Maes J, Skouen JS, Bjordal JM i in. Integracja strategii podklasyfikacji w RCT oceniających terapię manualną i terapię ruchową w przypadku nieswoistego przewlekłego bólu krzyża (NSCLBP): przegląd systematyczny. Br J Sport Med. 2010;44(14):1054. doi: 62/bjsm.10.1136. [PubMed] [Odnośnik]
10. Erhard RE, Delitto A, Cibulka MT. Względna skuteczność programu wyprostu i połączonego programu ćwiczeń manipulacyjnych oraz ćwiczeń zginania i wyprostu u pacjentów z ostrym zespołem lędźwiowo-krzyżowym. Fiz. 1994;74(12):1093. [PubMed]
11. Schenk RJ, Josefczyk C, Kopf A. Randomizowane badanie porównujące interwencje u pacjentów z tylną dysfunkcją odcinka lędźwiowego. J Man Manipul Ther. 2003;11(2):95�102. doi: 10.1179/106698103790826455. [Odnośnik]
12. Kilpikoski S, Alen M, Paatelma M, Simonen R, Heinonen A, Videman T. Porównanie wyników wśród pracujących dorosłych z centralnym bólem krzyża: Analiza wtórna randomizowanego kontrolowanego badania z rocznym obserwacją. Adv Fizjoterapeuta Wyk. 1;2009:11. doi: 210/7. [Odnośnik]
13. Petersen T, Larsen K, Nordsteen J, Olsen S, Fournier G, Jacobsen S. Metoda McKenzie w porównaniu z manipulacją, gdy jest stosowana jako uzupełnienie informacji i porad u pacjentów z bólem krzyża z centralizacją lub peryferyzacją. Randomizowana kontrolowana próba. Kręgosłup (Phila Pa 1976) 2011;36(24):1999�2010. doi: 10.1097/BRS.0b013e318201ee8e. [PubMed] [Odnośnik]
14. Petersen T, Olsen S, Laslett M, Thorsen H, Manniche C, Ekdahl C, et al. Wiarygodność między testerami nowego systemu klasyfikacji diagnostycznej pacjentów z nieswoistym bólem krzyża. Aust J Fizjoter. 2004;50:85. doi: 94/S10.1016-0004(9514)14-60100. [PubMed] [Odnośnik]
15. Waddell G, McCulloch JA, Kummel E, Venner RM. Nieorganiczne objawy fizyczne w bólu krzyża. Kręgosłup. 1980;5(2):117. doi: 25/10.1097-00007632-198003000. [PubMed] [Odnośnik]
16. Manniche C, Asmussen K, Lauritsen B, Vinterberg H, Kreiner S, Jordan A. Skala oceny bólu krzyża: walidacja narzędzia do oceny bólu krzyża. Ból. 1994;57(3):317. doi: 26/10.1016-0304(3959)94-90007. [PubMed] [Odnośnik]
17. McKenzie RZS. Traktuj własne plecy. Waikanae: Spinal Publications New Zealand Ltd; 1997.
18. Burton AK, Waddell G, Tillotson KM, Summerton N. Informacje i porady dla pacjentów z bólem pleców mogą mieć pozytywny wpływ. Randomizowane kontrolowane badanie nowej broszury edukacyjnej w podstawowej opiece zdrowotnej. Kręgosłup. 1999;24(23):2484. doi: 91/10.1097-00007632-199912010. [PubMed] [Odnośnik]
19. Patrick DL, Deyo RA, Atlas SJ, piosenkarz DE, Chapin A, Keller RB. Ocena jakości życia związanej ze zdrowiem pacjentów z rwą kulszową. Kręgosłup. 1995;20(17):1899. doi: 908/10.1097-00007632-199509000. [PubMed] [Odnośnik]
20. Albert H, Jensen AM, Dahl D, Rasmussen MN. Walidacja kryteriów kwestionariusza Rolanda Morrisa. Duńskie tłumaczenie międzynarodowej skali do oceny poziomu funkcjonalnego u pacjentów z bólem krzyża i rwą kulszową [Kriterievalidering af Roland Morris Sp�rgeskemaet – Et oversat internationalt skema til vurdering af ndringer i funktionsniveau hos patienter med l�ndesmerter og ischias] Ugeskr Laeger. 2003;165(18):1875. [PubMed]
21. Bombardier C, Hayden J, Beaton DE. Minimalna klinicznie istotna różnica. Ból krzyża: pomiary wyników. J Reumatol. 2001;28(2):431. [PubMed]
22. Ostelo RW, Deyo RA, Stratford P, Waddell G, Croft P, Von KM i in. Interpretowanie wyników zmian dotyczących bólu i stanu funkcjonalnego w bólu krzyża: w kierunku międzynarodowego konsensusu dotyczącego minimalnej istotnej zmiany. Kręgosłup. 2008;33(1):90. doi: 4/BRS.10.1097b0e013e31815a3. [PubMed] [Odnośnik]
23. Moons KG, Royston P, Vergouwe Y, Grobbee DE, Altman DG. Prognozy i badania prognostyczne: co, dlaczego i jak? BMJ. 2009;338:1317. doi: 20/bmj.b10.1136. [PubMed] [Odnośnik]
24. Sun X, Briel M, Walter SD, Guyatt GH. Czy efekt podgrupy jest wiarygodny? Aktualizacja kryteriów oceny wiarygodności analiz podgrup. BMJ. 2010;340:c117. doi: 10.1136/bmj.c117. [PubMed] [Odnośnik]
25. Long A, Donelson R, Fung T. Czy to ma znaczenie, które ćwiczenie? Randomizowana próba kontrolna ćwiczeń na ból krzyża. Kręgosłup. 2004;29(23):2593. doi: 602/10.1097.brs.01a. [PubMed] [Odnośnik]
26. Long A, May S, Fung T. Porównawcza wartość prognostyczna preferencji kierunkowych i centralizacji: przydatne narzędzie dla klinicystów pierwszej linii? J Man Manip Ther. 2008;16(4):248. doi: 54/10.1179. [Artykuł darmowy PMC] [PubMed] [Cross Ref]
27. Koes BW, Bouter LM, van Mameren H, Essers AH, Verstegen GJ, Hofhuizen DM i in. Randomizowane badanie kliniczne terapii manualnej i fizjoterapii w przypadku uporczywych dolegliwości pleców i szyi: analiza podgrup i związek między miarami wyników. J Manipulative Physiol Ther. 1993;16(4):211. [PubMed]
28. Leboeuf-Yde C, Gronstvedt A, Borge JA, Lothe J, Magnesen E, Nilsson O i in. Nordycki program subpopulacji bólu pleców: demograficzne i kliniczne predyktory wyników leczenia u pacjentów otrzymujących leczenie chiropraktyczne z powodu przetrwałego bólu krzyża. J Manipulative Physiol Ther. 2004;27(8):493. doi: 502/j.jmpt.10.1016. [PubMed] [Odnośnik]
29. Nyiendo J, Haas M, Goldberg B, Sexton G. Wyniki dotyczące bólu, niepełnosprawności i satysfakcji oraz predyktory wyników: oparte na praktyce badanie pacjentów z przewlekłym bólem krzyża, uczęszczających do podstawowej opieki zdrowotnej i lekarzy chiropraktyków. J Manipulacyjny Physiol Ther. 2001;24(7):433. doi: 9/S10.1016-0161(4754)01-77689. [PubMed] [Odnośnik]
30. Foster NE, Hill JC, Hay EM. Podgrupowanie pacjentów z bólem krzyża w podstawowej opiece zdrowotnej: czy jesteśmy w tym lepsi? Człowiek tam. 2011;16(1):3. doi: 8/j.math.10.1016. [PubMed] [Odnośnik]
31. Underwood MR, Morton V, Farrin A. Czy charakterystyka wyjściowa przewiduje odpowiedź na leczenie bólu krzyża? Analiza wtórna zbioru danych UK BEAM. Reumatologia (Oxford) 2007;46(8):1297. doi: 302/reumatologia/kem10.1093. [PubMed] [Odnośnik]
32. Slater SL, Ford JJ, Richards MC, Taylor NF, Surkitt LD, Hahne AJ. Skuteczność terapii manualnej specyficznej dla podgrupy w bólu krzyża: przegląd systematyczny. Człowiek tam. 2012;17(3):201�12. doi: 10.1016/j.math.2012.01.006. [PubMed] [Odnośnik]
33. Stanton TR, Hancock MJ, Maher CG, Koes BW. Krytyczna ocena zasad przewidywania klinicznego, które mają na celu optymalizację doboru leczenia schorzeń układu mięśniowo-szkieletowego. Fiz. 2010;90(6):843. doi: 54/ptj.10.2522. [PubMed] [Odnośnik][/akordeon]
[/akordeon]

Dodatkowe tematy: rwa kulszowa
Rwa kulszowa jest nazywana zbiorem objawów, a nie pojedynczym typem urazu lub stanu. Objawy scharakteryzowano jako ból promieniujący, drętwienie i uczucie mrowienia z nerwu kulszowego w dolnej części pleców, pośladkach i udach oraz przez jedną lub obie nogi i stopy. Rwa kulszowa jest często wynikiem podrażnienia, zapalenia lub ucisku największego nerwu w ludzkim ciele, na ogół z powodu przepukliny dysku lub kości ostrogi.

WAŻNA TEMAT: EXTRA EXTRA: leczenie bólu kulszowego
Profesjonalny zakres praktyki *
Informacje zawarte w niniejszym dokumencie na temat „Ocena metody McKenziego dla bólu w dolnej części pleców„ nie ma na celu zastąpienia relacji jeden na jeden z wykwalifikowanym pracownikiem służby zdrowia lub licencjonowanym lekarzem i nie jest poradą medyczną. Zachęcamy do podejmowania decyzji dotyczących opieki zdrowotnej na podstawie badań i współpracy z wykwalifikowanym pracownikiem służby zdrowia.
Informacje o blogu i zakres dyskusji
Nasz zakres informacji ogranicza się do leków chiropraktycznych, mięśniowo-szkieletowych, fizykalnych, odnowy biologicznej, przyczyni się do etiologii zaburzenia trzewno-somatyczne w prezentacjach klinicznych, powiązanej dynamice klinicznej odruchu somato-trzewnego, kompleksach podwichnięć, wrażliwych kwestiach zdrowotnych i/lub artykułach, tematach i dyskusjach z zakresu medycyny funkcjonalnej.
Zapewniamy i prezentujemy współpraca kliniczna ze specjalistami z różnych dziedzin. Każdy specjalista podlega zakresowi swojej praktyki zawodowej i jurysdykcji licencyjnej. Stosujemy protokoły funkcjonalnego zdrowia i dobrego samopoczucia, aby leczyć i wspierać opiekę nad urazami lub zaburzeniami układu mięśniowo-szkieletowego.
Nasze filmy, posty, tematy, tematy i spostrzeżenia obejmują kwestie kliniczne, problemy i tematy, które bezpośrednio lub pośrednio odnoszą się do naszego zakresu praktyki klinicznej i wspierają ją.*
Nasze biuro podjęło zasadne próby dostarczenia wspierających cytatów i zidentyfikowało odpowiednie badanie lub badania wspierające nasze posty. Na żądanie udostępniamy kopie badań wspierających, które są dostępne dla organów regulacyjnych i opinii publicznej.
Rozumiemy, że zajmujemy się sprawami, które wymagają dodatkowego wyjaśnienia, w jaki sposób może to pomóc w konkretnym planie opieki lub protokole leczenia; w związku z tym, aby dokładniej omówić powyższy temat, prosimy o kontakt Dr Alex Jimenez, DC, lub skontaktować się z nami pod adresem 915-850-0900.
Jesteśmy tutaj, aby pomóc Tobie i Twojej rodzinie.
Błogosławieństwa
Dr Alex Jimenez OGŁOSZENIE, MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionmedicine.com
Licencjonowany jako lekarz chiropraktyki (DC) w Texas & Nowy Meksyk*
Licencja Texas DC nr TX5807, Licencja DC w Nowym Meksyku nr NM-DC2182
Licencjonowana pielęgniarka dyplomowana (RN*) in Floryda
Licencja Florydy Licencja RN # RN9617241 (nr kontrolny 3558029)
Stan kompaktowy: Licencja wielostanowa: Uprawniony do wykonywania zawodu Stany 40*
Dr Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Moja cyfrowa wizytówka






