Chiropraktyka jest dobrze znaną alternatywną opcją leczenia powszechnie stosowaną w leczeniu objawów rwy kulszowej. Na rwę kulszową charakteryzuje się promieniującym bólem, który pojawia się w dolnej części pleców i w wyniku ucisku nerwu kulszowego przemieszcza się w dół pośladków i bioder do nóg i stóp. Objawy zwykle rozwijają się po jednej stronie ciała, jednak rwa kulszowa może wystąpić po obu stronach ciała człowieka. Ból nerwu kulszowego może różnić się częstotliwością i intensywnością w zależności od osoby i jest powszechnie opisywany jako tępe, ostre uczucie mrowienia, podobne do porażenia prądem.
Inne objawy to pieczenie, drętwienie i mrowienie. Do częstych schorzeń, o których wiadomo, że powodują ból nerwu kulszowego, zalicza się zespół gruszkowaty lub ucisk spowodowany zapaleniem mięśnia piriformis, podwichnięcia lub nieprawidłowe ustawienie kręgosłupa lędźwiowego, wybrzuszenie lub przepuklina krążka międzykręgowego, ciąża, nowotwory i schorzenia niezwiązane z kręgosłupem, takie jak cukrzyca i zaparcia. Ponieważ wiele schorzeń może powodować rwę kulszową, właściwa diagnoza źródła objawów u każdego pacjenta jest niezbędna w celu spełnienia wymagań terapeutycznych każdego pacjenta. Badania diagnostyczne bólu nerwu kulszowego obejmują prześwietlenie, rezonans magnetyczny, tomografię komputerową i/lub badania elektrodiagnostyczne. Badania te mogą pomóc w określeniu możliwych przeciwwskazań do leczenia chiropraktycznego.

Opieka chiropraktyczna koncentruje się na diagnostyce, leczeniu i zapobieganiu różnym urazom i/lub stanom wpływającym na układ mięśniowo-szkieletowy i układ nerwowy poprzez dokładne przywrócenie pierwotnego ustawienia kręgosłupa poprzez zastosowanie regulacji kręgosłupa i manipulacji manualnych, a także innych rodzajów metod leczenia . Celem opieki chiropraktycznej jest naturalne zwiększenie zdolności organizmu ludzkiego do samoleczenia bez potrzeby stosowania leków i/lub operacji. Kręgarz może zapewnić różne metody leczenia w zależności od źródła bólu nerwu kulszowego pacjenta. Wspólny plan leczenia ból nerwu kulszowego wykonywane przez kręgarza mogą obejmować regulację kręgosłupa i manipulacje ręczne, terapie lodem/zimnem w celu zmniejszenia stanu zapalnego, ultradźwięki w celu zwiększenia krążenia, TENS lub przezskórną elektryczną stymulację nerwów oraz zmiany stylu życia, takie jak porady żywieniowe, zalecenia dotyczące kondycji i harmonogram snu. Inne metody leczenia powszechnie stosowane przez kręgarzy w leczeniu rwy kulszowej obejmują terapię dystrakcji zgięciowej, terapię dekompresyjną kręgosłupa i terapię McKenziego.
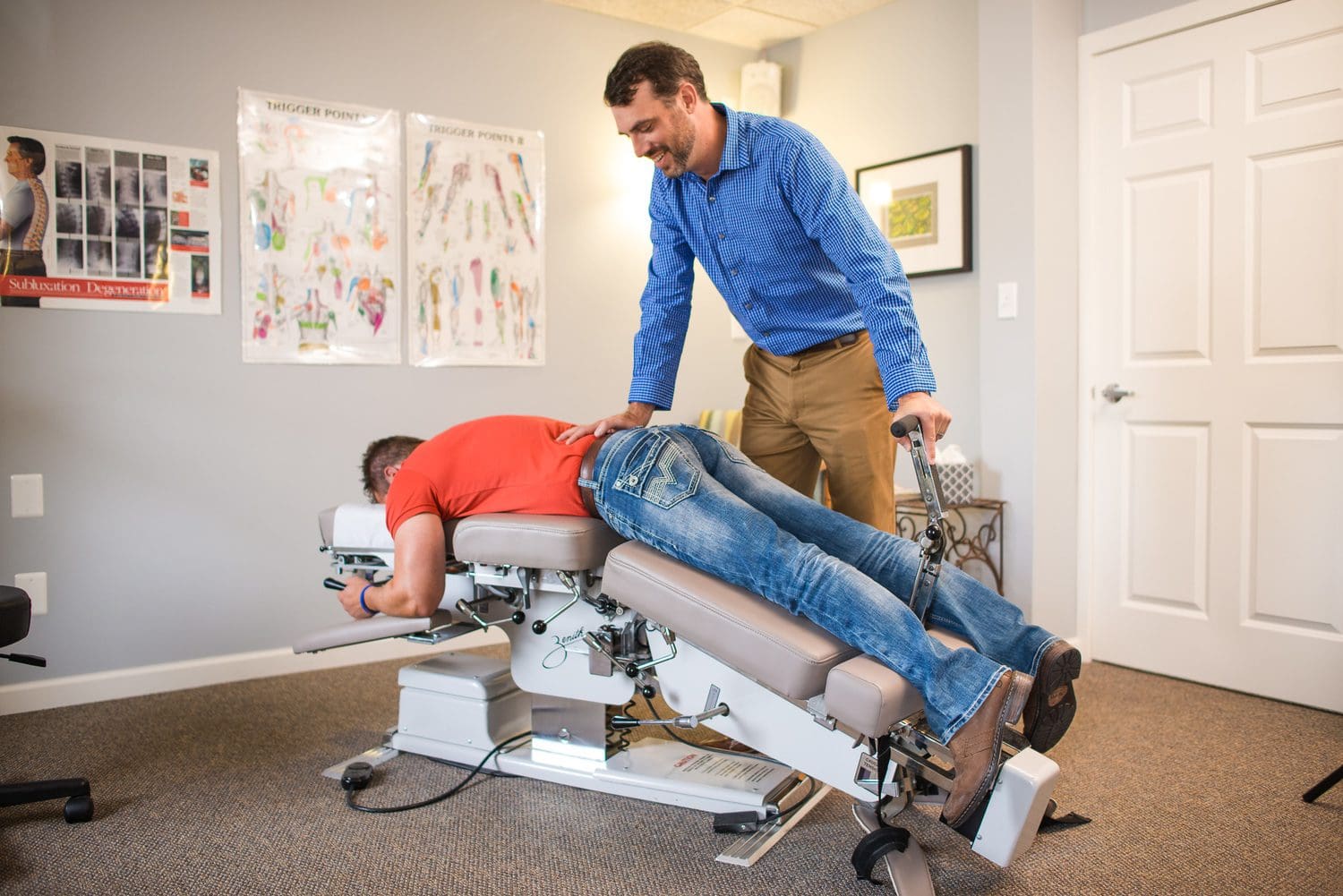
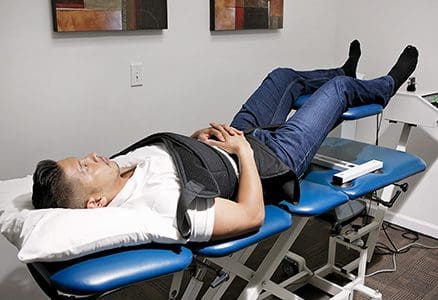

Terapia dystrakcji zgięciowej to delikatna procedura stosowana w przypadku bólu szyi i pleców, która zwiększa wysokość krążka międzykręgowego, umożliwiając każdemu krążkowi przyjęcie centralnej pozycji w celu zmniejszenia napięcia, złagodzenia podrażnienia nerwu rdzeniowego i poprawy krążenia. Terapia dystrakcji zgięciowej może przywrócić funkcje organizmu, a także złagodzić ból. Terapia dekompresyjna kręgosłupa obejmuje okresowe rozciąganie kręgosłupa w kontrolowany sposób przy użyciu stołu trakcyjnego lub podobnego urządzenia z napędem silnikowym w celu wytworzenia ujemnego ciśnienia wewnątrz dysku w celu złagodzenia bólu pleców i/lub bólu promieniującego poprzez ułatwienie przedostawania się leczniczych składników odżywczych do dysku i zapewnienie lepsze środowisko gojenia w przypadku wybrzuszonych lub przepuklinowych dysków. I wreszcie terapia McKenziego to ustandaryzowane podejście zarówno do oceny, jak i leczenia rwy kulszowej. Metoda leczenia wymaga od pacjenta udziału w szeregu ćwiczeń fizycznych w celu oceny reakcji pacjenta na ból i ustalenia problemu zdrowotnego. Terapia McKenziego wykorzystuje następnie te informacje do opracowania programu ćwiczeń skupiającego się na łagodzeniu bolesnych objawów.
Chociaż opieka chiropraktyczna jest bezpieczną i skuteczną alternatywną opcją leczenia powszechnie stosowaną w leczeniu objawów rwy kulszowej, rwa kulszowa może być spowodowana zaburzeniami wykraczającymi poza granice opieki chiropraktycznej. Jeżeli lekarz chiropraktyk lub kręgarz stwierdzi, że zaburzenie pacjenta wymaga leczenia u innego specjalisty, może skierować pacjenta do innego pracownika służby zdrowia w celu dalszego leczenia. W kilku przypadkach kierujący kręgarz może kontynuować opiekę chiropraktyczną, jednocześnie zarządzając leczeniem pacjenta z innym specjalistą. Ponadto celem poniższego artykułu jest przedstawienie różnorodnych wytycznych terapeutycznych w zakresie diagnostyki i leczenia rwy kulszowej. Jednakże ze względu na brak informacji na temat częstości występowania źródła rwy kulszowej i jego reakcji na określone metody leczenia, nadal potrzebne są dalsze badania naukowe w celu określenia skuteczności wymienionych poniżej wytycznych leczenia.
Spis treści
Diagnoza i leczenie rwy kulszowej
Rwa kulszowa dotyka wielu ludzi. Najważniejszymi objawami są promieniujący ból nóg i związana z nim niepełnosprawność. Pacjenci są zwykle leczeni w ramach podstawowej opieki zdrowotnej, ale niewielka część kierowana jest do opieki specjalistycznej i ostatecznie może zostać poddana operacji. W literaturze pojawia się wiele synonimów rwy kulszowej, takich jak zespół korzeni lędźwiowo-krzyżowych, ischia, ból korzeni nerwowych i uwięzienie korzeni nerwowych.
Punkty podsumowujące
- Większość pacjentów z ostrą rwą kulszową ma korzystne rokowanie, ale u około 20%-30% problemy utrzymują się po roku lub dwóch latach
- Rozpoznanie stawia się na podstawie wywiadu i badania fizykalnego
- Obrazowanie jest wskazane wyłącznie u pacjentów ze schorzeniami typu „czerwona flaga” lub u których rozważana jest operacja dysku
- Leczenie pasywne (pozostanie w łóżku) zostało zastąpione bardziej aktywnym leczeniem
- Konsensus jest taki, że początkowe leczenie jest zachowawcze i trwa około 6-8 tygodni
- Chirurgia dysku może zapewnić szybszą ulgę w bólu nóg niż leczenie zachowawcze, ale po roku lub dwóch latach nie stwierdzono wyraźnych różnic
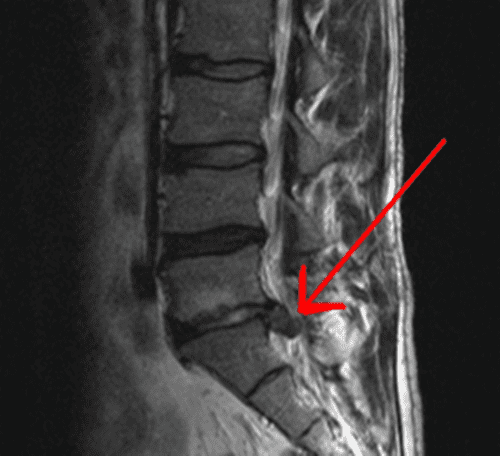
W około 90% przypadków rwa kulszowa jest spowodowana przepukliną dysku z uciskiem korzenia nerwowego, ale możliwymi przyczynami są zwężenia odcinka lędźwiowego i (rzadziej) nowotwory. Rozpoznanie rwy kulszowej i jej leczenie różnią się znacznie w obrębie krajów i pomiędzy nimi – na przykład częstość operacji dyskektomii lędźwiowej jest bardzo zróżnicowana w poszczególnych krajach.[w1] Niedawna publikacja potwierdziła to duże zróżnicowanie w chirurgii krążka międzykręgowego, nawet w obrębie poszczególnych krajów.[1] Może to częściowo wynikać z niedostatku dowodów na wartość interwencji diagnostycznych i terapeutycznych oraz braku jasnych wytycznych klinicznych lub odzwierciedlać różnice w systemach opieki zdrowotnej i ubezpieczeniach. W niniejszym przeglądzie przedstawiono aktualny stan wiedzy na temat diagnostyki i leczenia rwy kulszowej.
Źródła i kryteria wyboru
W Bibliotece Cochrane zidentyfikowaliśmy przeglądy systematyczne oceniające skuteczność interwencji zachowawczych i chirurgicznych w leczeniu rwy kulszowej. Przeszukiwano bazę Medline do grudnia 2006 roku, aby znaleźć inne istotne przeglądy systematyczne dotyczące diagnostyki i leczenia bólu krzyża. Słowa kluczowe to rwa kulszowa, przepuklina jąder miażdżystych, ischia, uwięzienie korzenia nerwowego, przegląd systematyczny, metaanaliza, diagnoza i leczenie. Ponadto wykorzystaliśmy nasze akta osobowe do innych celów, w tym do publikacji ostatnich randomizowanych badań klinicznych. Na koniec sprawdziliśmy dostępność wytycznych klinicznych.

Wgląd doktora Alexa Jimeneza
Rwa kulszowa jest medycznie definiowana jako zbiorcza grupa objawów, a nie pojedynczy uraz i/lub stan, zwykle charakteryzujący się promieniującym bólem wzdłuż nerwu kulszowego w dolnej części pleców, który biegnie w dół pośladków do nóg i stóp. Rwa kulszowa zwykle występuje po jednej stronie ciała, chociaż rzadko może dotyczyć obu stron ciała. Ból nerwu kulszowego może objawiać się różnymi urazami i/lub stanami, takimi jak wybrzuszenie lub przepuklina dysku, co często może utrudniać pracownikom służby zdrowia właściwe leczenie. Rolą kręgarza jest określenie źródła rwy kulszowej u pacjenta w celu zastosowania najlepszej metody leczenia konkretnego problemu zdrowotnego. Kręgarz lub lekarz chiropraktyk będzie powszechnie stosował regulacje kręgosłupa i manipulacje ręczne, a także inne metody leczenia, aby ostrożnie przywrócić pierwotną integralność kręgosłupa i złagodzić objawy rwy kulszowej. Chiropraktyka może zwiększyć potencjał ludzkiego organizmu do naturalnego samoleczenia.
Kto choruje na rwę kulszową?
Brakuje dokładnych danych na temat częstości występowania i częstości występowania rwy kulszowej. Ogólnie rzecz biorąc, szacunkowo 5–10% pacjentów z bólem krzyża cierpi na rwę kulszową, podczas gdy zgłaszana częstość występowania bólu krzyża w ciągu całego życia waha się od 49% do 70%.[w2] Roczna częstość występowania rwy kulszowej związanej z dyskiem w populacji ogólnej wynosi szacowany na 2.2%.[2] Zgłoszono kilka osobistych i zawodowych czynników ryzyka rwy kulszowej, w tym wiek, wzrost, stres psychiczny, palenie papierosów i narażenie na wibracje pochodzące od pojazdów.[2, 3, w2]. Dowody na związek między rwą kulszową a płcią lub sprawnością fizyczną są sprzeczne.[2, 3, w2]
Czynniki ryzyka ostrej rwy kulszowej[3, w2]
Czynniki osobiste
- Wiek (szczyt 45-64 lata)
- Zwiększone ryzyko wraz ze wzrostem
- Palenie
- Stres psychiczny
Czynniki zawodowe
- Intensywna aktywność fizyczna, na przykład częste podnoszenie, zwłaszcza podczas zginania i skręcania
- Prowadzenie pojazdu, w tym wibracje całego ciała
Jak diagnozuje się rwę kulszową?
Rwę kulszową diagnozuje się głównie na podstawie wywiadu i badania fizykalnego. Z definicji pacjenci wspominają o promieniującym bólu nogi. Mogą zostać poproszeni o podanie rozkładu bólu oraz tego, czy promieniuje poniżej kolana, a do oceny rozkładu można wykorzystać rysunki. Rwa kulszowa charakteryzuje się promieniującym bólem, który ma wzór dermatomowy. Pacjenci mogą również zgłaszać objawy sensoryczne.
Badanie fizykalne w dużej mierze zależy od badań neurologicznych. Najczęściej stosowanym badaniem jest test unoszenia prostej nogi lub objaw Lasgue’a. Pacjenci z rwą kulszową mogą również odczuwać ból krzyża, ale jest on zwykle mniej dotkliwy niż ból nóg. Wartość diagnostyczna wywiadu i badania fizykalnego nie została dobrze zbadana.[4] Żadne elementy wywiadu ani badania fizykalne nie charakteryzują się jednocześnie wysoką czułością i wysoką swoistością. Łączną czułość testu unoszenia prostych nóg szacuje się na 91%, przy odpowiadającej zbiorczej swoistości na 26%.[5] Jedynym testem o wysokiej swoistości jest test uniesienia skrzyżowanej prostej nogi, którego zbiorcza swoistość wynosi 88%, ale czułość tylko 29%.[5] Ogólnie rzecz biorąc, jeśli pacjent zgłasza typowy ból promieniujący w jednej nodze w połączeniu z pozytywnym wynikiem jednego lub więcej testów neurologicznych wskazujących na napięcie korzeni nerwowych lub deficyt neurologiczny, rozpoznanie rwy kulszowej wydaje się uzasadnione. Poniżej przedstawiono oznaki i objawy, które pomagają odróżnić rwę kulszową od niespecyficznego bólu krzyża.
Wskaźniki rwy kulszowej[w5]
- Jednostronny ból nóg większy niż ból krzyża
- Ból promieniujący do stopy lub palców
- Drętwienie i parestezje w tym samym rozkładzie
- Test unoszenia prostych nóg powoduje większy ból nóg
- Umiejscowiona neurologia, czyli ograniczona do jednego korzenia nerwowego
Jaka jest wartość obrazowania?
Diagnostyka obrazowa jest przydatna tylko wtedy, gdy wyniki wpływają na dalsze postępowanie. W ostrej rwie kulszowej rozpoznanie opiera się na zebraniu wywiadu i badaniu fizykalnym, a leczenie jest zachowawcze (niechirurgiczne). Obrazowanie może być wskazane na tym etapie tylko wtedy, gdy istnieją przesłanki lub sygnały ostrzegawcze, że rwa kulszowa może być spowodowana chorobą podstawową (infekcjami, nowotworami złośliwymi), a nie przepukliną dysku.
Diagnostyka obrazowa może być również wskazana u pacjentów z ciężkimi objawami, którzy nie odpowiadają na leczenie zachowawcze przez 6–8 tygodni. W takich przypadkach można rozważyć operację i zastosować badania obrazowe w celu ustalenia, czy występuje przepuklina dysku z uciskiem korzenia nerwowego oraz jaka jest jego lokalizacja i rozległość. Podczas podejmowania decyzji o operacji ważne jest, aby wyniki kliniczne i objawy dobrze odpowiadały wynikom badania USG. Jest to szczególnie istotne, ponieważ przepukliny krążka międzykręgowego wykrywane za pomocą tomografii komputerowej lub rezonansu magnetycznego są bardzo częste (20–36%) u osób bez objawów, które nie mają rwy kulszowej.[6, w3] U wielu osób z klinicznymi objawami rwy kulszowej nie ma odcinka lędźwiowego na skanach stwierdza się przepukliny dysku.[7] Obecnie żadna metoda obrazowania nie wykazuje wyraźnej przewagi nad innymi. Chociaż niektórzy autorzy preferują rezonans magnetyczny zamiast innych technik obrazowania, ponieważ tomografia komputerowa ma wyższą dawkę promieniowania lub ponieważ tkanki miękkie są lepiej uwidocznione,[8] dowody wskazują, że obie metody są równie dokładne w diagnozowaniu przepukliny dysku lędźwiowego.[9] Radiografia w diagnostyce przepukliny dysku lędźwiowego nie jest zalecana, ponieważ dysków nie można uwidocznić za pomocą promieni rentgenowskich.[10]
Jaka jest prognoza?
Ogólnie przebieg kliniczny ostrej rwy kulszowej jest korzystny, a większość bólu i związanej z nim niepełnosprawności ustępuje w ciągu dwóch tygodni. Na przykład w randomizowanym badaniu porównującym niesteroidowe leki przeciwzapalne z placebo w leczeniu ostrej rwy kulszowej w ramach podstawowej opieki zdrowotnej 60% pacjentów wyzdrowiało w ciągu trzech miesięcy, a 70% w ciągu 12 miesięcy.[12] Około 50% pacjentów z ostrą rwą kulszową włączonych do grup placebo w randomizowanych badaniach dotyczących interwencji niechirurgicznych zgłosiło poprawę w ciągu 10 dni, a około 75% zgłosiło poprawę po czterech tygodniach.[13] Dlatego u większości pacjentów rokowanie jest dobre, ale jednocześnie znaczna część (do 30%) odczuwa ból przez rok lub dłużej.[12, 13].
Jaka jest skuteczność zachowawczego leczenia rwy kulszowej?
Leczenie zachowawcze rwy kulszowej ma na celu przede wszystkim zmniejszenie bólu za pomocą środków przeciwbólowych lub poprzez zmniejszenie nacisku na korzeń nerwowy. Niedawny przegląd systematyczny wykazał, że leczenie zachowawcze nie poprawia wyraźnie naturalnego przebiegu rwy kulszowej u większości pacjentów ani nie zmniejsza objawów.[14] Odpowiednie informowanie pacjentów o przyczynach i przewidywanym rokowaniu może stanowić ważny element strategii postępowania. Jednakże edukacja pacjentów na temat rwy kulszowej nie była szczegółowo badana w randomizowanych, kontrolowanych badaniach.
Poniższe informacje podsumowują dowody skuteczności powszechnie dostępnych metod leczenia zachowawczego rwy kulszowej, w tym terapii zastrzykami. W przypadku większości dostępnych interwencji brakuje mocnych dowodów na skuteczność. Wykazano niewielką różnicę w działaniu na ból i stan funkcjonalny pomiędzy leżeniem w łóżku a zaleceniami dotyczącymi pozostania aktywnym.[15] W wyniku tego odkrycia leżenie w łóżku – przez długi czas podstawową metodę leczenia rwy kulszowej – nie jest już powszechnie zalecane.[w2, w4] Nie wydaje się, aby leki przeciwbólowe, niesteroidowe leki przeciwzapalne i leki zwiotczające mięśnie były skuteczniejszy niż placebo w łagodzeniu objawów. Brakuje dowodów na istnienie opioidów i różnych leków złożonych. Przegląd systematyczny wykazał, że nie ma dowodów na przewagę trakcji, niesteroidowych leków przeciwzapalnych, steroidów domięśniowych lub tyzanidyny nad placebo.[13] Przegląd ten sugeruje, że zastrzyki zewnątrzoponowe steroidów mogą być skuteczne u pacjentów z ostrą rwą kulszową.[13] Jednak nowszy przegląd systematyczny większej liczby randomizowanych badań wykazał, że nie ma dowodów na pozytywne krótkotrwałe skutki zastrzyków kortykosteroidów, a długoterminowe skutki są nieznane.[14] W tym samym przeglądzie systematycznym wykazano, że aktywna fizjoterapia (ćwiczenia) nie wydaje się być lepsza niż nieaktywne leczenie (pozostanie w łóżku) i inne metody leczenia zachowawczego, takie jak trakcja, manipulacje, gorące okłady lub gorsety).[14]
Poziomy dowodów na leczenie zachowawcze rwy kulszowej
- Reszta w łóżku (kompromis)
- Pozostań aktywny, w przeciwieństwie do leżenia w łóżku (prawdopodobnie będzie korzystny)
- Leki przeciwbólowe lub niesteroidowe leki przeciwzapalne, akupunktura, zastrzyki ze steroidów zewnątrzoponowych, manipulacje kręgosłupa, terapia trakcyjna, fizjoterapia, leczenie behawioralne, leczenie wielodyscyplinarne (skuteczność nieznana)
Jaka jest rola chirurgii w rwie kulszowej?
Interwencja chirurgiczna w przypadku rwy kulszowej skupia się na usunięciu przepukliny krążka międzykręgowego i ostatecznie jego części lub zwężeniu otworu krążka międzykręgowego w celu wyeliminowania podejrzanej przyczyny rwy kulszowej. Leczenie ma na celu złagodzenie bólu nóg i towarzyszących mu objawów, a nie zmniejszenie bólu pleców. Konsensus jest taki, że zespół ogona końskiego jest bezwzględnym wskazaniem do natychmiastowej operacji. W przypadku jednostronnej rwy kulszowej metodą wyboru jest operacja. Do niedawna dostępne było tylko jedno stosunkowo stare randomizowane badanie porównujące interwencję chirurgiczną z leczeniem zachowawczym u pacjentów z rwą kulszową.[16] W badaniu tym wykazano, że interwencja chirurgiczna przyniosła lepsze rezultaty po roku, natomiast po czterech i 10 latach obserwacji nie stwierdzono istotnych różnic.[16]
W przeglądzie Cochrane podsumowano dostępne randomizowane badania kliniczne oceniające chirurgię krążka międzykręgowego i chemonukleolizę.[17] Podczas chemonukleolizy enzym chymopapainę wstrzykuje się w dysk w celu obkurczenia jądra miażdżystego. W przeglądzie wykazano lepsze wyniki operacji krążka międzykręgowego niż chemonukleolizy u pacjentów z ciężką rwą kulszową trwającą od ponad czterech tygodni do ponad czterech miesięcy. Chemonukleoliza była skuteczniejsza niż placebo. Dlatego też pośrednio przegląd sugerował, że operacja dysku jest skuteczniejsza niż placebo. Na podstawie danych z trzech badań autorzy doszli do wniosku, że istnieją wystarczające dowody na to, że dyskektomia chirurgiczna zapewnia skuteczną ulgę kliniczną u starannie wybranych pacjentów z rwą kulszową w wyniku wypadnięcia dysku lędźwiowego, którego nie można leczyć zachowawczo. W niedawnym przeglądzie doszło do tego samego wniosku.[18] W przeglądzie Cochrane stwierdzono ponadto, że długoterminowe skutki interwencji chirurgicznej są niejasne i że brakuje również dowodów na optymalny moment operacji.[17]
Randomizowane, kontrolowane badania nieuwzględnione jeszcze w przeglądach systematycznych
Opublikowano dwa dodatkowe randomizowane, kontrolowane badania porównujące operację dysku z leczeniem zachowawczym. W jednym badaniu (n=56) porównywano mikrodiscektomię z leczeniem zachowawczym u pacjentów z rwą kulszową trwającą od sześciu do 12 tygodni.[19] Ogólnie rzecz biorąc, w ciągu dwóch lat obserwacji nie stwierdzono znaczących różnic w zakresie bólu nóg, bólu pleców i subiektywnej niepełnosprawności. Wydawało się jednak, że ból nóg początkowo ustępował szybciej u pacjentów w grupie dyskektomii. Duże badanie pacjentów z kręgosłupem (randomizowane badanie) i powiązane obserwacyjne badanie kohortowe przeprowadzono w Stanach Zjednoczonych.[20] Pacjenci z rwą kulszową trwającą co najmniej sześć tygodni i potwierdzoną przepukliną dysku zostali zaproszeni do udziału w randomizowanym badaniu badanie kliniczne lub obserwacyjne badanie kohortowe. Pacjenci biorący udział w badaniu zostali losowo przydzieleni do grupy operowanej dyskiem lub do leczenia zachowawczego. Pacjenci w badaniu kohortowym zostali poddani operacji krążka międzykręgowego lub leczeniu zachowawczemu, w zależności od preferencji. W randomizowanym badaniu (n=21) w obu grupach leczenia w ciągu dwóch lat nastąpiła znaczna poprawa w zakresie wszystkich pierwotnych i wtórnych miar wyniku. Stwierdzono niewielkie różnice na korzyść grupy poddanej zabiegowi chirurgicznemu, ale nie były one statystycznie istotne dla głównych mierników wyniku. Tylko 501% pacjentów przydzielonych losowo do leczenia operacyjnego przeszło operację w ciągu trzech miesięcy od włączenia do badania w porównaniu z 50% pacjentów przydzielonych losowo do leczenia zachowawczego. Po dwóch latach obserwacji 30% pacjentów w grupie leczenia zachowawczego przeszło operację w porównaniu z 45% w grupie poddanej zabiegowi chirurgicznemu.[60]
Kohorta obserwacyjna obejmowała 743 pacjentów. Z biegiem czasu wyniki w obu grupach uległy znacznej poprawie, ale grupa operowana wykazała znacznie lepsze wyniki w zakresie bólu i funkcjonowania w porównaniu z grupą konserwatywną. Autorzy wspomnieli o ostrożności w interpretacji wyników ze względu na potencjalne zakłócenia ze względu na wskazania oraz dlatego, że pomiary wyników były zgłaszane samodzielnie.[21]
Wyniki wskazują, że zarówno leczenie zachowawcze, jak i operacja dysku są odpowiednimi opcjami leczenia pacjentów z rwą kulszową trwającą co najmniej sześć tygodni. Interwencja chirurgiczna może zapewnić szybsze złagodzenie objawów w porównaniu z leczeniem zachowawczym, ale nie stwierdzono dużych różnic we wskaźniku powodzenia po roku lub dwóch latach obserwacji. Pacjenci i lekarze mogą zatem rozważyć korzyści i szkody obu opcji, aby dokonać indywidualnego wyboru. Jest to szczególnie istotne, ponieważ preferencje pacjentów dotyczące leczenia mogą mieć bezpośredni pozytywny wpływ na wielkość efektu leczenia.
Jakie są zalecenia zawarte w wytycznych klinicznych?
Chociaż w wielu krajach dostępne są wytyczne kliniczne dotyczące leczenia nieswoistego bólu krzyża, nie dotyczy to rwy kulszowej.[22] Poniżej przedstawiono zalecenia dotyczące rwy kulszowej (zespołu korzeniowego lędźwiowo-krzyżowego) w wytycznych klinicznych wydanych niedawno przez Dutch College of General Practice.[w4] Po wykluczeniu określonych chorób na podstawie czerwonych flag, rwę kulszową diagnozuje się na podstawie wywiadu i badania fizykalnego . Początkowe leczenie jest zachowawcze i kładzie duży nacisk na edukację pacjenta, zalecenia dotyczące pozostania aktywnym, kontynuowania codziennych czynności i odpowiedniego leczenia bólu. W tej fazie obrazowanie nie odgrywa żadnej roli. Skierowanie do lekarza specjalisty – np. neurologa, reumatologa, chirurga kręgosłupa – wskazane jest u pacjentów, u których objawy nie ustępują po leczeniu zachowawczym przez co najmniej 6-8 tygodni. W takich przypadkach można rozważyć operację. W przypadku zespołu ogona końskiego wskazane jest natychmiastowe skierowanie. Powodem skierowania (w ciągu kilku dni) jest także ostry, ciężki niedowład lub niedowład postępujący.
Wytyczne kliniczne dotyczące diagnostyki i leczenia rwy kulszowej wydane przez Dutch College of General Practice [w4]
Diagnoza
- Sprawdź, czy nie występują stany ostrzegawcze, takie jak nowotwory złośliwe, złamania osteoporotyczne, zapalenie korzeni i zespół ogona końskiego
- Zapoznaj się z historią, aby określić lokalizację; powaga; utrata siły; zaburzenia wrażliwości; czas trwania; kurs; wpływ kaszlu, odpoczynku lub ruchu; i konsekwencje dla codziennych czynności
- Przeprowadzić badanie fizykalne, w tym badanie neurologiczne, na przykład test unoszenia prostej nogi (objaw Lasgue’a)
- W przypadku wzoru dermatomicznego, dodatniego wyniku testu unoszenia prostej nogi, utraty siły lub zaburzeń czucia należy wykonać następujące badania: odruchy (ścięgno Achillesa lub kolana), wrażliwość bocznej i środkowej strony stóp i palców, siła duży palec u nogi podczas wyprostu, chodzenie na palcach i pięcie (różnica lewa-prawa), skrzyżowanie znaku Lasgue’a
- Diagnostyka obrazowa lub badania laboratoryjne są wskazane jedynie w przypadku sygnałów ostrzegawczych, ale nie są przydatne w przypadku podejrzenia przepukliny dysku
Leczenie
- Wyjaśnij przyczynę objawów i zapewnij pacjentów, że objawy zwykle ustępują wraz z upływem czasu, jeśli nie zostaną podjęte specjalne środki
- Radzimy pozostać aktywnymi i kontynuować codzienne czynności; kilka godzin leżenia w łóżku może przynieść ulgę w objawach, ale nie powoduje szybszego powrotu do zdrowia
- Jeśli to konieczne, przepisz leki według czterech etapów: (1) paracetamol; (2) niesteroidowe leki przeciwzapalne; (3) tramadol, paracetamol lub niesteroidowy lek przeciwzapalny w połączeniu z kodeiną; i (4) morfina
- W przypadku zespołu ogona końskiego lub ostrego, ciężkiego lub postępującego niedowładu (w ciągu kilku dni) należy natychmiast zgłosić się do neurochirurga
- Skonsultuj się z neurologiem, neurochirurgiem lub ortopedą w celu rozważenia operacji w przypadku nieuleczalnego bólu korzeniowego (niereagującego na morfinę) lub jeśli ból nie ustępuje po 6-8 tygodniach leczenia zachowawczego
Obiecujące zmiany
Dostępnych jest więcej informacji opartych na dowodach na temat skuteczności leczenia chirurgicznego w porównaniu z leczeniem zachowawczym u pacjentów z rwą kulszową. Chociaż dowody są ograniczone, wstępne ustalenia nie wskazują na istotne różnice w długoterminowym (rocznym lub dwuletnim) efekcie pomiędzy tymi dwoma podejściami. Odkrycie to można częściowo wyjaśnić faktem, że pacjenci, którzy początkowo otrzymywali leczenie zachowawcze, później przeszli operację krążka międzykręgowego. Ze wszystkich dostępnych badań wynika, że u znacznego odsetka pacjentów z czasem następuje poprawa. Dotyczy to pacjentów poddawanych zabiegom chirurgicznym lub otrzymujących opiekę zachowawczą. Pacjenci poddawani operacji dysku mają większe szanse na szybsze złagodzenie objawów ze strony nóg niż pacjenci otrzymujący leczenie zachowawcze. Jeśli objawy nie ustąpią po 6-8 tygodniach, pacjenci mogą zdecydować się na operację dysku. Osoby, które wahają się przed operacją i potrafią poradzić sobie z objawami, mogą zdecydować się na kontynuację leczenia zachowawczego. Preferencje pacjenta są zatem ważną cechą w procesie decyzyjnym.
Od połowy lat 1990. XX wieku w leczeniu rwy kulszowej nastąpiła zmiana z leczenia biernego, takiego jak leżenie w łóżku, na podejście bardziej aktywne, przy czym pacjentom zaleca się jak najdłuższe kontynuowanie codziennych zajęć.
Przyszłe badania
Potrzebnych jest więcej informacji na temat znaczenia objawów klinicznych dla rokowania rwy kulszowej i odpowiedzi na leczenie. Obejmuje to wielkość i lokalizację przepukliny dysku, widoczny ucisk korzenia nerwowego, sekwestrację, a także wyniki wywiadu oraz badań fizykalnych i neurologicznych. Analiza podgrup w fińskim badaniu wykazała, że dyskektomia była skuteczniejsza od leczenia zachowawczego u pacjentów z przepukliną krążka międzykręgowego L4-5.[23] Nie ma mocnych dowodów za lub przeciw skuteczności wielu dostępnych metod leczenia zachowawczego. Można tu osiągnąć duży postęp. Pozostają pytania dotyczące skuteczności leków przeciwbólowych w leczeniu rwy kulszowej oraz wartości fizjoterapii oraz edukacji i poradnictwa dla pacjentów. W żadnym badaniu nie oceniono dotychczas skuteczności leczenia behawioralnego ani wielodyscyplinarnych programów leczenia.
Czynnik martwicy nowotworu? w badaniach na zwierzętach i ludziach zidentyfikowano jako jeden z czynników rozwoju rwy kulszowej.[23] Pierwsze randomizowane badanie oceniające czynnik martwicy nowotworu? antagonista u pacjentów z rwą kulszową nie dał pozytywnego wyniku.[24]
Dodatkowe zasoby edukacyjne
- Dowody kliniczne BMJ (www.clinicalevidence.org)„Aktualne dowody dla klinicystów dotyczące korzyści i szkód wynikających z leczenia różnych zaburzeń
- Grupa przeglądu wstecznego Cochrane (www.cochrane.iwh.on.ca)�Działalność grupy przeglądowej odpowiedzialnej za pisanie systematycznych przeglądów Cochrane na temat skuteczności leczenia bólu krzyża i rwy kulszowej
- Ból krzyża: wytyczne dotyczące jego leczenia (www.backpaineurope.org)„Niedawno wydane wytyczne dotyczące leczenia bólu krzyża i rwy kulszowej wydane przez Dyrekcję Generalną ds. Badań Komisji Europejskiej
Perspektywa pacjenta (A)
Po epizodzie lumbago podczas wakacji przez około dziewięć miesięcy nieustannie odczuwałem ból krzyża i mrowienie w stopach. Potem nagle zaczęła mnie bardzo boleć prawa stopa i po pewnym czasie ból stał się tak silny, że nie mogłam wyjść z domu. Specjalista zlecił badanie MRI (rezonans magnetyczny), które ujawniło dużą przepuklinę dysku lędźwiowego. Ponieważ potem było już tylko gorzej, zdecydowałam się na operację.
Po operacji szybko wróciłam do zdrowia, a bóle pleców i nóg całkowicie ustąpiły. Wkrótce mogłem wrócić do pracy i odbudować życie towarzyskie. Niestety po kilku miesiącach ból krzyża i inne objawy powróciły, choć już nie tak nasilone jak przed operacją. Nowy skan MRI ujawnił teraz dwie małe przepukliny krążka międzykręgowego i dwa uszkodzone krążki międzykręgowe. Specjalista powiedział mi, że jest za wcześnie na drugą operację.
Teraz nie jest dla mnie jasne, co lekarz może z tym zrobić i nawet nie wiem, jakie środki mogę sama podjąć. Ciągłe bóle pleców i nóg bardzo utrudniają mi pracę i życie towarzyskie. Czasami czuję się jak osoba starsza z powodu moich ograniczeń fizycznych. Staram się myśleć pozytywnie, ale ciężko jest mi poradzić sobie z niepewnością.
C. Penning, lat 32, Rotterdam
Perspektywa pacjenta (B)
Moje dolegliwości zaczęły się jakieś cztery miesiące temu od bólu w dolnej części pleców. Niedługo potem ból promieniował do nóg, z czym udałem się do lekarza rodzinnego. Jego analiza nie wykazała przepukliny dysku. Zastosowanie leku zwiotczającego mięśnie w połączeniu ze skierowaniem do fizjoterapeuty zmniejszyłoby objawy. Trzy tygodnie fizjoterapii, a następnie kilka zabiegów kręgarza nie przyniosło złagodzenia objawów. W rzeczywistości objawy nasiliły się, szczególnie podczas chodzenia i stania. Leżenie i jazda na rowerze były znacznie lepiej tolerowane. Dodatkowymi dolegliwościami była zmniejszona siła w lewej nodze, niemożność stania na pięcie lub palcach, uczucie zimna w podudzie pod koniec dnia, a rano uczucie stania w kłębie igieł.
Około miesiąc temu neurolog na podstawie wykonanego rezonansu magnetycznego zdiagnozował przepuklinę dysku po prawej stronie. Nie mogło to jednak wyjaśnić objawów w lewej nodze. Objawy w lewej nodze mogą być spowodowane zwężeniem kręgosłupa. Dolegliwości nie były na tyle poważne, aby zalecić operację, a neurolog powiedział mi, że znacznej poprawy można się spodziewać w ciągu 3-4 miesięcy. Jego rada była taka, aby w miarę możliwości kontynuować normalne codzienne czynności. Obecnie (miesiąc później) odczuwam pewną poprawę moich objawów.
J. Vreuls, lat 49, Haga
Materiał uzupełniający
Referencje internetowe: www.ncbi.nlm.nih.gov/pmc/articles/PMC1895638/bin/bmj_334_7607_1313__index.html
Uwagi
- Współautor: BWK napisało pierwszy projekt. MWvT i WCP krytycznie oceniły i poprawiły manuskrypt. BWK jest gwarantem.
- Konkurencyjne zainteresowania: Nie zadeklarowano.
- Provenance and peer review: Upoważniony; recenzowane.
PodsumowującChiropraktyka jest popularną alternatywną opcją leczenia powszechnie stosowaną w leczeniu objawów rwy kulszowej. Chociaż ból nerwu kulszowego może wystąpić z powodu różnych urazów i/lub stanów, celem opieki chiropraktycznej jest określenie źródła rwy kulszowej u pacjenta, aby właściwie leczyć objawy przy użyciu różnych metod leczenia. Powyższy artykuł przedstawia kilka wytycznych dotyczących leczenia rwy kulszowej, jednak wymagane są dalsze badania naukowe. Informacje, do których odwołuje się Krajowe Centrum Informacji Biotechnologicznej (NCBI). Zakres naszych informacji ogranicza się do chiropraktyki oraz urazów i schorzeń kręgosłupa. Aby omówić ten temat, prosimy zwrócić się do doktora Jimeneza lub skontaktować się z nami pod adresem 915-850-0900 .
Kurator: dr Alex Jimenez
Dodatkowe tematy: Back Pain
Według statystyk, w przybliżeniu 80% ludzi będzie doświadczać objawów bólu pleców przynajmniej raz przez całe ich życie. Na ból pleców jest częstą skargą, która może wynikać z różnych urazów i / lub warunków. Często naturalne zwyrodnienie kręgosłupa z wiekiem może powodować ból pleców. Wypukłe dyski występuje, gdy miękki, żelopodobny środek krążka międzykręgowego przepycha się przez łzę w otaczającym, zewnętrznym pierścieniu chrząstki, ściskając i drażniąc korzenie nerwu. Przepukliny dysku najczęściej występują wzdłuż dolnej części pleców lub kręgosłupa lędźwiowego, ale mogą również wystąpić wzdłuż odcinka szyjnego kręgosłupa lub szyi. Uderzenie nerwów w dolnym odcinku kręgosłupa z powodu urazu i / lub pogorszenia stanu może prowadzić do objawów rwy kulszowej.

DODATKOWE WAŻNE TEMAT: Leczenie bólu migrenowego
WIĘCEJ TEMATÓW: EXTRA EXTRA: El Paso, Tx | Sportowcy
pusty
Referencje
Zamknij akordeon
Profesjonalny zakres praktyki *
Informacje zawarte w niniejszym dokumencie na temat „Wytyczne dotyczące diagnostyki i leczenia rwy kulszowej w El Paso w Teksasie„ nie ma na celu zastąpienia relacji jeden na jeden z wykwalifikowanym pracownikiem służby zdrowia lub licencjonowanym lekarzem i nie jest poradą medyczną. Zachęcamy do podejmowania decyzji dotyczących opieki zdrowotnej na podstawie badań i współpracy z wykwalifikowanym pracownikiem służby zdrowia.
Informacje o blogu i zakres dyskusji
Nasz zakres informacji ogranicza się do leków chiropraktycznych, mięśniowo-szkieletowych, fizykalnych, odnowy biologicznej, przyczyni się do etiologii zaburzenia trzewno-somatyczne w prezentacjach klinicznych, powiązanej dynamice klinicznej odruchu somato-trzewnego, kompleksach podwichnięć, wrażliwych kwestiach zdrowotnych i/lub artykułach, tematach i dyskusjach z zakresu medycyny funkcjonalnej.
Zapewniamy i prezentujemy współpraca kliniczna ze specjalistami z różnych dziedzin. Każdy specjalista podlega zakresowi swojej praktyki zawodowej i jurysdykcji licencyjnej. Stosujemy protokoły funkcjonalnego zdrowia i dobrego samopoczucia, aby leczyć i wspierać opiekę nad urazami lub zaburzeniami układu mięśniowo-szkieletowego.
Nasze filmy, posty, tematy, tematy i spostrzeżenia obejmują kwestie kliniczne, problemy i tematy, które bezpośrednio lub pośrednio odnoszą się do naszego zakresu praktyki klinicznej i wspierają ją.*
Nasze biuro podjęło zasadne próby dostarczenia wspierających cytatów i zidentyfikowało odpowiednie badanie lub badania wspierające nasze posty. Na żądanie udostępniamy kopie badań wspierających, które są dostępne dla organów regulacyjnych i opinii publicznej.
Rozumiemy, że zajmujemy się sprawami, które wymagają dodatkowego wyjaśnienia, w jaki sposób może to pomóc w konkretnym planie opieki lub protokole leczenia; w związku z tym, aby dokładniej omówić powyższy temat, prosimy o kontakt Dr Alex Jimenez, DC, lub skontaktować się z nami pod adresem 915-850-0900.
Jesteśmy tutaj, aby pomóc Tobie i Twojej rodzinie.
Błogosławieństwa
Dr Alex Jimenez OGŁOSZENIE, MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionmedicine.com
Licencjonowany jako lekarz chiropraktyki (DC) w Texas & Nowy Meksyk*
Licencja Texas DC nr TX5807, Licencja DC w Nowym Meksyku nr NM-DC2182
Licencjonowana pielęgniarka dyplomowana (RN*) in Floryda
Licencja Florydy Licencja RN # RN9617241 (nr kontrolny 3558029)
Stan kompaktowy: Licencja wielostanowa: Uprawniony do wykonywania zawodu Stany 40*
Dr Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Moja cyfrowa wizytówka







