- Diagnostykę chorób jamy brzusznej można podzielić na:
- Nieprawidłowości żołądkowo-jelitowy przewód pokarmowy (przełyk, żołądek, jelito cienkie i grube oraz wyrostek robaczkowy)
- Nieprawidłowości dodatkowych narządów trawiennych (zaburzenia wątroby i dróg żółciowych i trzustki)
- Nieprawidłowości narządów moczowo-płciowych i rozrodczych
- Nieprawidłowości ściany jamy brzusznej i głównych naczyń
- Celem tej prezentacji jest przedstawienie najbardziej podstawowego zrozumienia zagadnień ogólnych diagnostyka obrazowa podejścia i odpowiedniego postępowania klinicznego u pacjentów z najczęstszymi chorobami jamy brzusznej
- Metody obrazowania stosowane podczas badania dolegliwości brzusznych:
- Brzuch AP (KUB) i wyprostowany CXR
- Tomografia komputerowa jamy brzusznej (z kontrastem ustnym i dożylnym oraz bez kontrastu)
- Badania baru w górnym i dolnym odcinku przewodu pokarmowego
- Ultrasonografia
- MRI (najczęściej używany jako MRI wątroby)
- Enterografia i enterokliza MRI
- MRI odbytnicy
- Endoskopowa Cholangiopankreatografia Wsteczna (ERCP) - głównie patologia przewodów wątrobowo-żółciowych i trzustkowych
- Obrazowanie jądrowe
Spis treści
Dlaczego warto zamówić prześwietlenie jamy brzusznej?
- Należy uwzględnić wstępną ocenę gazów jelitowych w nagłych przypadkach. Na przykład negatywny wynik badania u pacjenta o niskim prawdopodobieństwie może wyeliminować potrzebę wykonania tomografii komputerowej lub innych inwazyjnych procedur
- Ocena radiocieniujących rurek, przewodów i nieprzepuszczających promieni rentgenowskich ciał obcych
- Ocena po zabiegu wolny gaz dootrzewnowy/zaotrzewnowy
- Monitorowanie ilości gazów w jelitach i ustąpienia pooperacyjnej (adynamicznej) niedrożności jelit
- Monitorowanie przejścia kontrastu przez jelita
- Badania tranzytu okrężnicy
- Monitorowanie kamieni nerkowych
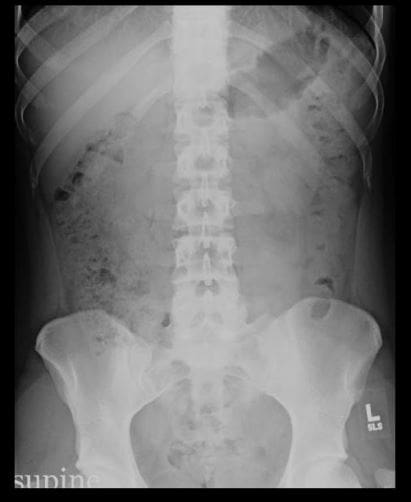
Co należy zwrócić uwagę na brzuchu AP: w pozycji leżącej vs. w pozycji pionowej vs. odleżynowej
- Wolne powietrze (odma otrzewnowa)
- Niedrożność jelit: Rozszerzone pętle: SBO vs LBO (reguła 3-6-9) SB-górna granica-3-cm, LB-górna granica-6-cm, kątnica-górna granica-9-cm. Uwaga utrata haustry, uwaga dylatacja (obecność) valvule conivente (plica semilunaris) w SBO
- SBO: zwróć uwagę na różne wysokości poziomów powietrza na pionowej drabince foliowej, typowy dla SBO
- Należy zwrócić uwagę na niedostatek gazu z odbytnicy/okrężnicy (usuniętego) w SBO
- Tomografia komputerowa jamy brzusznej -metoda z wyboru w diagnostyce ostrych i przewlekłych dolegliwości brzusznych, zwłaszcza u dorosłych. Na przykład nowotwór złośliwy jamy brzusznej może być z powodzeniem diagnozowany i oceniany etapowo, dostarczając informacji klinicznych do planowania opieki
- USG jamy brzusznej, nerek i miednicy można wykonać w celu ułatwienia rozpoznania zapalenia wyrostka robaczkowego (zwłaszcza u dzieci), ostrych i przewlekłych patologii naczyniowych, nieprawidłowości wątroby i dróg żółciowych, patologii położniczej i ginekologicznej
- Stosowanie promieniowania jonizującego (promieniowanie rentgenowskie i tomografia komputerowa) powinno być ograniczone do minimum u dzieci i innych wrażliwych grup.
Diagnostyka obrazowa głównych chorób przewodu pokarmowego
- 1) Zaburzenia przełyku
- 2) Rak żołądka
- 3) Enteropatia wrażliwa na gluten
- 4) Nieswoiste zapalenie jelit
- 5) Gruczolakorak przewodowy trzustki
- 6) Rak jelita grubego
- 7) Ostre zapalenie wyrostka robaczkowego
- 8) Niedrożność jelita cienkiego
- 9) Skręt
Zaburzenia przełyku
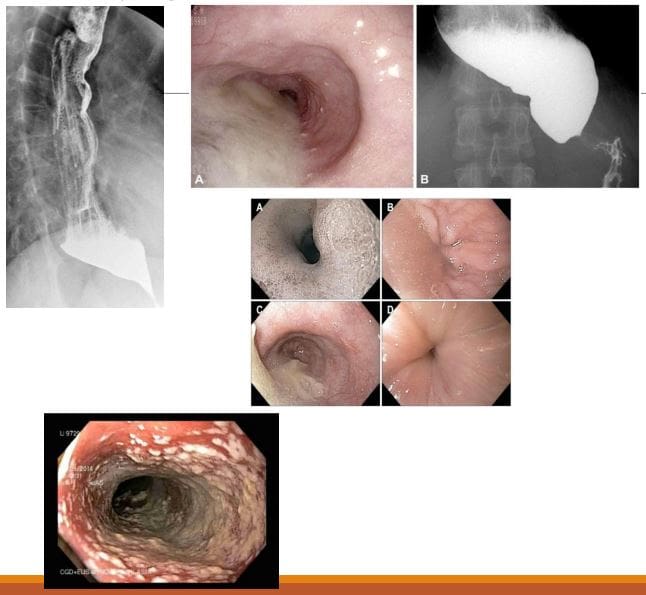
- Achalazja (pierwotna achalazja): niewydolność zorganizowanej perystaltyki przełyku d/t upośledzona relaksacja dolnego zwieracza przełyku (LOS) z wyraźnym poszerzeniem przełyku i zastojem pokarmu. Niedrożność dalszej części przełyku (często spowodowana nowotworem) określana jest jako „achalazja wtórna” lub „pseudoachalazja”. Perystaltyka w dystalnym odcinku mięśni gładkich przełyku może zostać utracona z powodu nieprawidłowości splotu Auerbacha (odpowiedzialnego za rozluźnienie mięśni gładkich). . Może to również mieć wpływ na neurony błędne
- Podstawowe: 30-70s, M: K równe
- Choroba Chagasa (zakażenie Trypanosoma Cruzi) ze zniszczeniem neuronów splotu mięśniowego układu pokarmowego (okrężnicy olbrzymiej i przełyku)
- Jednak serce jest narządem dotkniętym przez M/C
- Klinicznie: Dysfagia zarówno pokarmów stałych, jak i płynów, w porównaniu z dysfagią pokarmów stałych tylko w przypadkach raka przełyku. Ból w klatce piersiowej i regurgitacje. Rak płaskonabłonkowy M/C środkowej części przełyku u około 5% z powodu przewlekłego podrażnienia błony śluzowej przez zastój pokarmu i wydzielin. Może rozwinąć się zachłystowe zapalenie płuc. Candida zapalenie przełyku
- Obrazowanie: „ptasi dziób” na jaskółce baru z górnego odcinka przewodu pokarmowego, rozszerzony przełyk, utrata perystaltyki. Badanie endoskopowe jest niezwykle istotne.
- Rx: trudne. Blokery kanału wapniowego (krótkoterminowe). Rozszerzanie pneumatyczne, skuteczne u 85% pacjentów z 3-5% ryzykiem krwawienia/perforacji. Zastrzyk toksyny botulinowej trwa tylko ok. 12 miesięcy na leczenie. Może powodować blizny na błonie podśluzowej, prowadząc do zwiększonego ryzyka perforacji podczas późniejszej miotomii. Miotomia chirurgiczna (miotomia Hellera)
- 10-30% pacjentów rozwija refluks żołądkowo-przełykowy (GERD)
- Prezbyesophagus: używany do opisania objawów zwyrodnienia funkcji motorycznych w starzejącym się przełyku powyżej 80. roku życia Z powodu przerwania łuku odruchowego ze zmniejszoną wrażliwością na rozciągnięcie i zmianami w perystaltyce.
- Pacjenci mogą skarżyć się na dysfagię lub ból w klatce piersiowej, ale większość z nich przebiega bezobjawowo
- Rozlany/dystalny skurcz przełyku (DES) to zaburzenie motoryki przełyku, które może wyglądać jak korkociąg lub różaniec przełyku u połknięcia baru.
- 2% bólu w klatce piersiowej pochodzenia pozasercowego
- Manometria jest złotym standardem testu diagnostycznego.
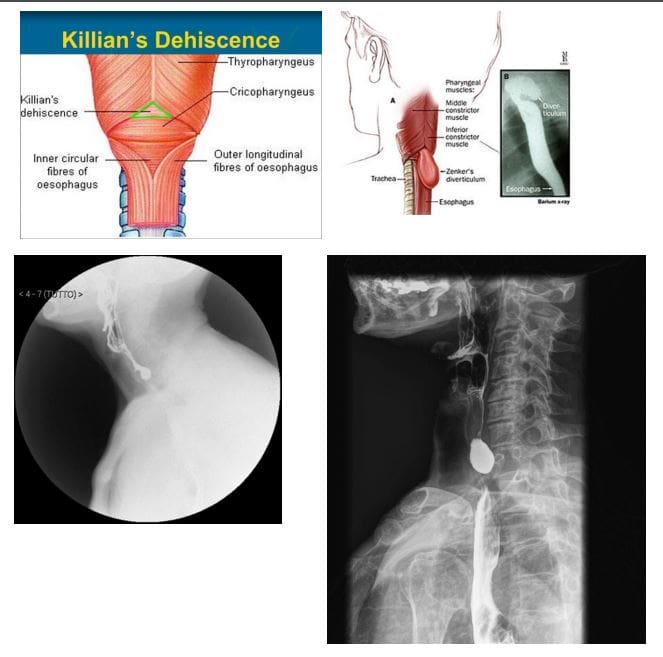
- Uchyłek Zenkera (ZD) inaczej woreczek gardłowy
- Wybrzuszenie na poziomie gardła dolnego, tuż proksymalnie do górnego zwieracza przełyku, znane jako rozejście Killiana lub trójkąt Killiana
- Pacjenci są w wieku 60-80 lat i zgłaszają się z dysfagią, zarzucaniem pokarmu, cuchnącym oddechem, uczuciem globusa
- Może komplikować aspirację i nieprawidłowości płucne
- Pacjenci mogą gromadzić leki
- ZD- to uchyłek rzekomy lub uchyłek pulsacyjny powstały w wyniku przepukliny błony podśluzowej przez rozejście Killiana, tworzący worek, w którym może gromadzić się pokarm i inna zawartość.
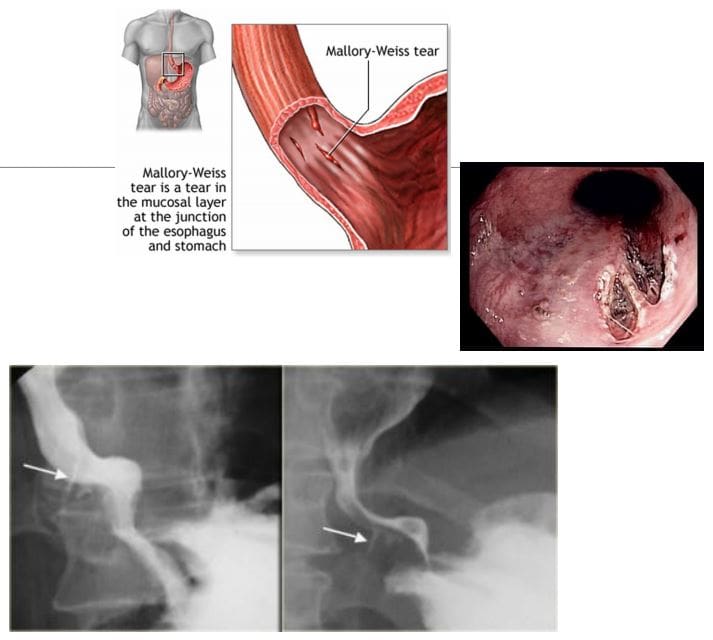
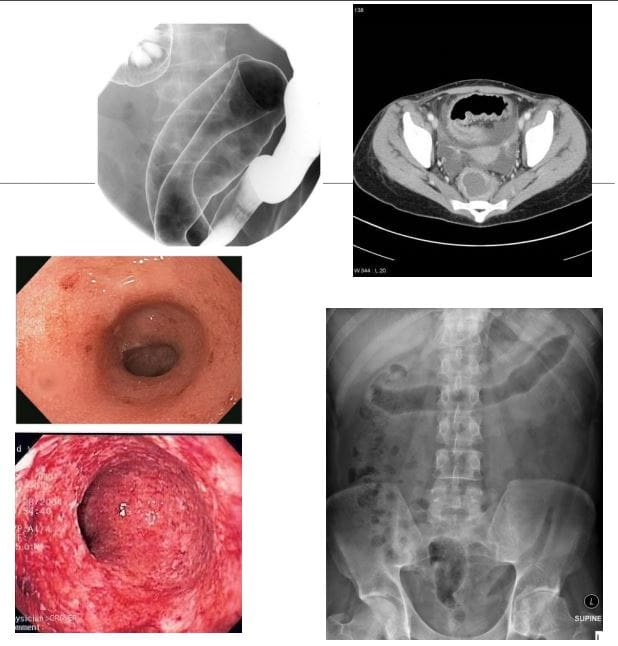
- Zespół Mallory'ego-Weissa odnosi się do uszkodzeń błony śluzowej i podśluzówkowej dystalnego splotu żylnego przełyku, którym towarzyszą gwałtowne odruchy wymiotne/wymioty oraz projekcja treści żołądkowej na dolną część przełyku. Szczególnie zagrożeni są alkoholicy. Przypadki występowania bezbolesnych krwawych wymiotów. Leczenie ma zazwyczaj charakter wspomagający.
- Dx: obrazowanie odgrywa niewielką rolę, ale przełyk kontrastowy może ukazać pewne łzy błony śluzowej wypełnione kontrastem (zdjęcie w prawym dolnym rogu). Tomografia komputerowa może pomóc w wykluczeniu innych przyczyn krwawienia z górnego odcinka przewodu pokarmowego
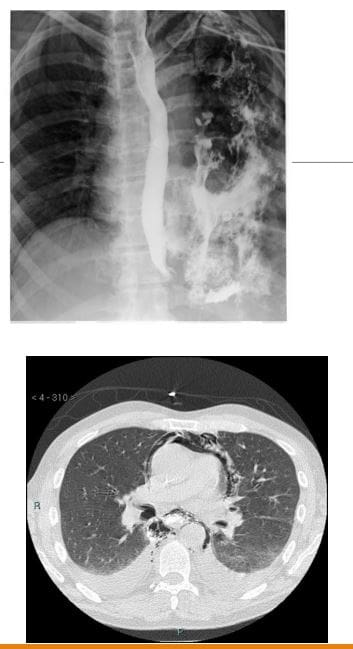
- Zespół Boerhaave'a: pęknięcie przełyku wtórne do silnych wymiotów
- Prezentacja: M>K, wymioty, ból w klatce piersiowej, zapalenie śródpiersia, septyczne śródpiersie, odma śródpiersia, odma opłucnowa wysięk opłucnowy
- W przeszłości był niezmiennie śmiertelny
- Mechanizmy obejmują silne wydalenie treści żołądkowej, zwłaszcza w przypadku dużych, niestrawionych pokarmów, gdy przełyk gwałtownie kurczy się, przylegając do zamkniętej głośni, przy czym 90% następuje wzdłuż lewej tylno-bocznej ściany
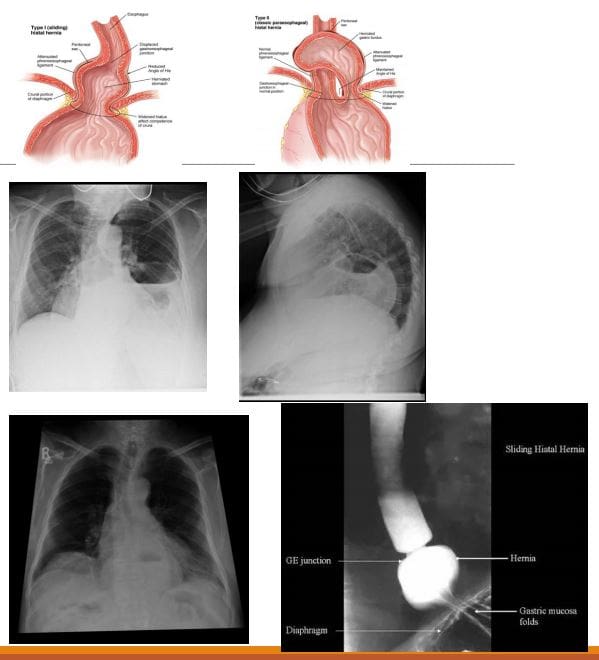
- Przepukliny rozworu przełykowego (HH): przepuklina treści brzusznej przez rozwór przełykowy przepony do jamy klatki piersiowej.
- Wielu pacjentów z HH przebiega bezobjawowo i jest to odkrycie przypadkowe. Jednakże objawy mogą obejmować ból w nadbrzuszu/w klatce piersiowej, uczucie pełności poposiłkowej, nudności i wymioty
- Czasami HH jest uważane za synonim choroby refluksowej przełyku (GORD), ale istnieje słaba korelacja między tymi dwoma schorzeniami!
- 2 typy: przesuwająca się przepuklina rozworu przełykowego 90% i przepuklina tocząca się (okołoprzełykowa) 10%. Ten ostatni może się udusić, co prowadzi do niedokrwienia i powikłań.
- Mięśniak przełyku jest łagodnym nowotworem przełyku M/C. Często jest duży, ale nie przeszkadza. Guzy podścieliskowe przewodu pokarmowego (GIST) występują najrzadziej w przełyku. Należy różnicować z rakiem przełyku.
- Obrazowanie: przełyk z kontrastem, połykanie baru z górnego odcinka przewodu pokarmowego, tomografia komputerowa. Gastroesofagoskopia jest metodą Dx z wyboru.
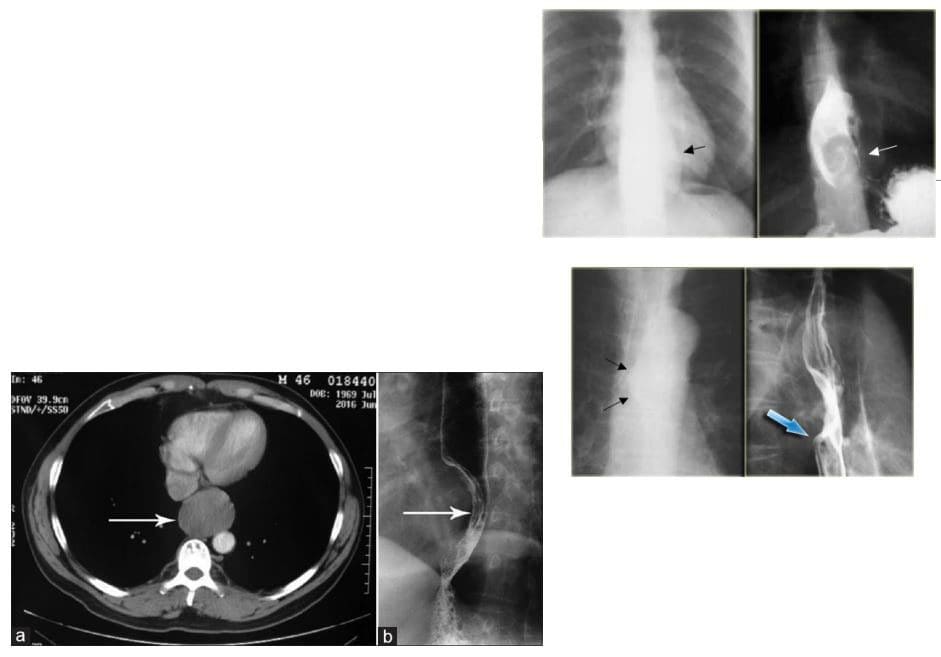
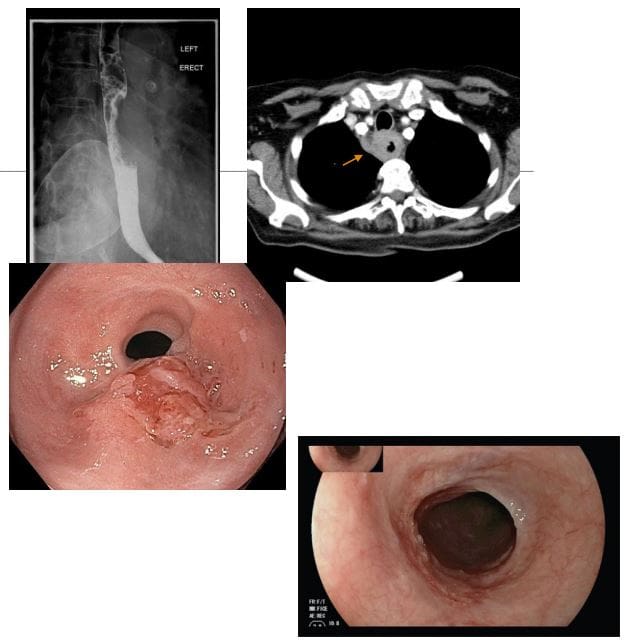
- Rak przełyku: z narastającą dysfagią, początkowo do pokarmów stałych, aw bardziej zaawansowanych przypadkach przechodzącą do płynów z niedrożnością
- <1% wszystkich nowotworów i 4-10% wszystkich nowotworów przewodu pokarmowego. Uznaje się przewagę mężczyzn z podtypem komórek płaskonabłonkowych z powodu palenia i alkoholu. Przełyk Barretta i gruczolakorak
- M: P 4:1. Osoby rasy czarnej są bardziej podatne niż osoby rasy białej 2:1. Zła prognoza!
- Jaskółka baru może być wrażliwa na identyfikację masy przełyku. Gastroesofagoskopia (endoskopia) potwierdza rozpoznanie biopsją tkanki
- Ogólnie najczęstszym nowotworem złośliwym jest 2-rzędowy rak dna żołądka naciekający dystalną część przełyku
- Komórki płaskonabłonkowe zwykle znajdują się w środkowej części przełyku, gruczolakorak w dystalnej części
- Rak żołądka: pierwotny nowotwór złośliwy nabłonka żołądka. Rzadko przed 40 rokiem życia. Średni wiek rozpoznania w Stanach Zjednoczonych wynosi 70 lat dla mężczyzn i 74 lata dla kobiet. Japonia, Korea Południowa, Chile i kraje Europy Wschodniej mają jeden z najwyższych wskaźników raka żołądka na świecie. Wskaźniki zachorowań na raka żołądka spadają na całym świecie. Rak żołądka jest piątą przyczyną zgonów związanych z rakiem. Związek z zakażeniem Helicobacter pylori 5-60%, ale tylko u 80% populacji z H. Pyloris rozwija się rak żołądka. 2-8% ma dziedziczny składnik rodzinny.
- Chłoniak żołądka jest również powiązany z infekcją H. Pyloris. Gastrointestinal Stromal Cell Tumor lub GIST to kolejny nowotwór atakujący żołądek
- Klinicznie: Brak objawów, gdy jest powierzchowny i potencjalnie uleczalny. Do 50% pacjentów może mieć niespecyficzne dolegliwości żołądkowo-jelitowe. Pacjenci mogą zgłaszać anoreksję i utratę masy ciała (95%), a także nieokreślony ból brzucha. W przypadku dużych guzów lub zmian naciekowych, które upośledzają rozdęcie żołądka, mogą wystąpić nudności, wymioty i niedrożność d/t wczesnej sytości.
- Rokowanie: Większość raków żołądka diagnozuje się późno i może ujawnić miejscową inwazję z regionalną adenopatią, wątrobą i rozprzestrzenianiem się krezki. 5-letni wskaźnik przeżycia 20% lub mniej. W Japonii i Korei Południowej programy wczesnych badań przesiewowych zwiększyły przeżywalność do 60%
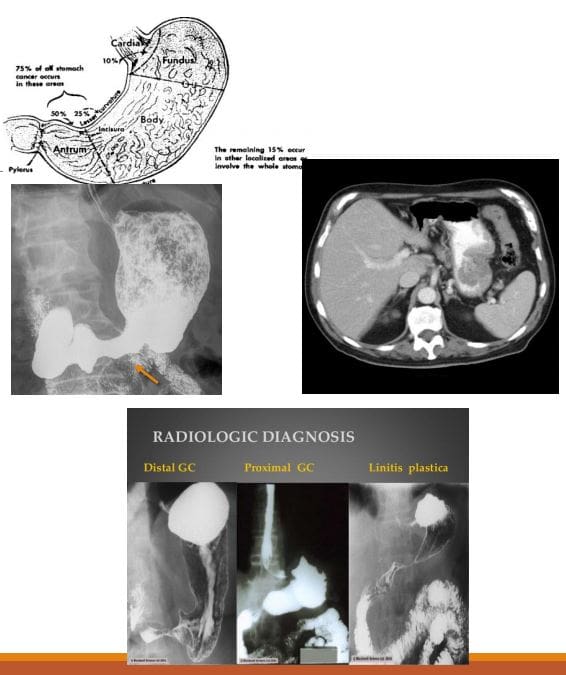
- Imaging: Badanie górnego odcinka przewodu pokarmowego zawierającego bar, tomografia komputerowa. Metodą z wyboru w diagnostyce jest badanie endoskopowe. W badaniach obrazowych rak żołądka może objawiać się jako masa egzofityczna (polipoidalna) lub typu grzybiczego, wrzodziejącego lub naciekającego/rozlanego (Linitis Plastica). Badanie CT jest ważne w celu oceny miejscowego nacieku (węzły, krezka, wątroba itp.)
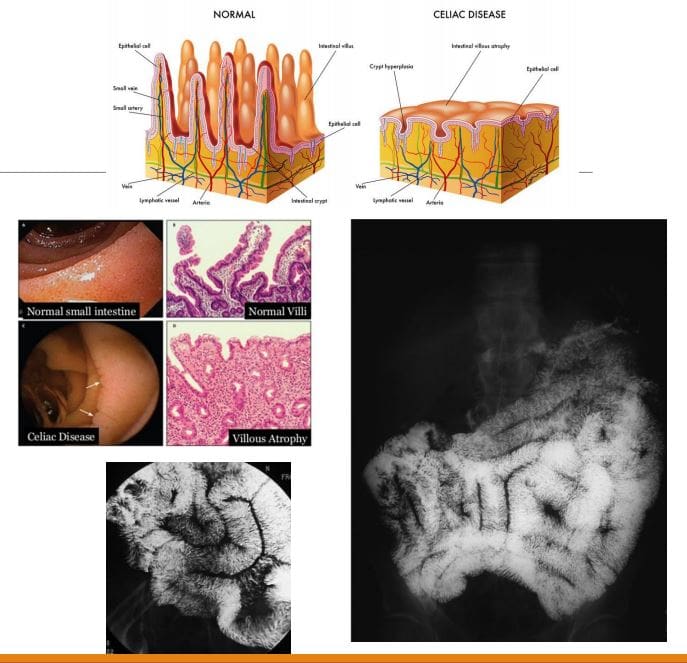
- Celiakia, czyli nietropikalna sprue, czyli enteropatia wrażliwa na gluten: Przewlekłe, autoimmunologiczne uszkodzenie błony śluzowej za pośrednictwem komórek T, wywołane glutenem, powodujące utratę kosmków w proksymalnej części jelita cienkiego i zaburzenia wchłaniania żołądkowo-jelitowego (tj. wlew). Rozważany w niektórych przypadkach niedokrwistości z niedoboru żelaza o nieokreślonej przyczynie. Często u osób rasy kaukaskiej (1 na 200), ale rzadko u osób rasy azjatyckiej i czarnej. Dwa szczyty: mała gromada we wczesnym dzieciństwie. Zwykle w 3. i 4. dekadzie życia.
- Klinicznie: Objawem m/c jest ból brzucha, złe wchłanianie składników odżywczych/witamin: stolce z dodatnim wynikiem IDA i gwajakiem, biegunka, zaparcia, biegunka tłuszczowa, utrata masy ciała, osteoporoza/osteomalacja, opryszczkowe zapalenie skóry. Zwiększony związek z chłoniakiem z komórek T, Zwiększony związek z rakiem płaskonabłonkowym przełyku, SBO
- Dx: Endoskopia górnego odcinka przewodu pokarmowego z wieloma biopsjami dwunastnicy jest uważana za a norma diagnostyczna na celiakię. Histologia ujawnia naciek limfocytów T i limfoplazmocytozę, atrofię kosmków, hiperplazję krypt, błonę podśluzową i błonę surowiczą. Rx: eliminacja produktów zawierających gluten
- Obrazowanie: Nie jest wymagane w przypadku Dx, ale w przypadku fluoroskopii połykania baru: atrofia błony śluzowej i obliteracja fałdów błony śluzowej (tylko zaawansowane przypadki). Rozszerzenie SB jest najbardziej typowym odkryciem. Guzkowatość dwunastnicy (bąbelkowata dwunastnica). Odwrócenie fałdów błony śluzowej jelita czczego i jelita krętego:
- „Jelito czcze wygląda jak jelito kręte, jelito kręte wygląda jak jelito czcze, a dwunastnica wygląda jak piekło.”
Choroba zapalna jelit: choroba Leśniowskiego-Crohna (CD) i wrzodziejące zapalenie jelita grubego (UC)
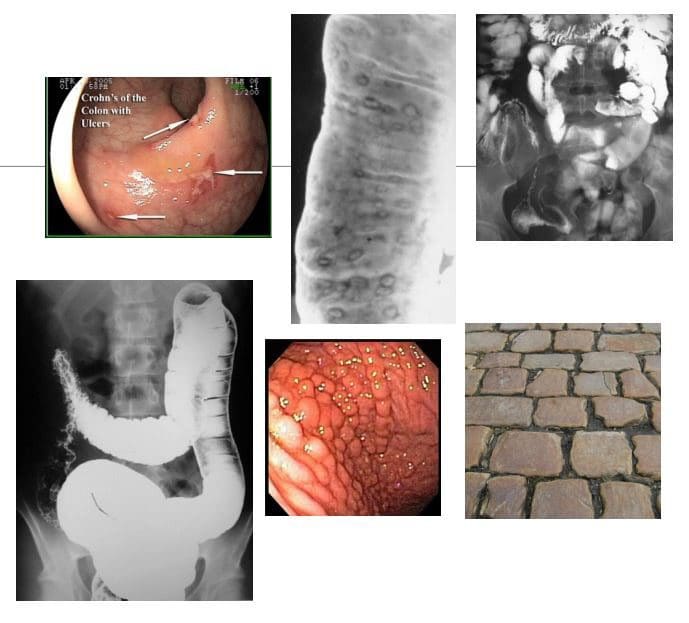
- PŁYTA CD: przewlekłe, ustępująco-nawracające autoimmunologiczne zapalenie, które dotyka dowolnej części przewodu pokarmowego od jamy ustnej do odbytu, ale na początku najczęściej obejmuje końcowe jelito kręte. Prezentacja M/C: ból/skurcze brzucha i biegunka. Ścieżka: tworzenie się ziarniniaków, które w przeciwieństwie do UC jest przezścienne, co może prowadzić do zwężeń. Obszary dotknięte stanem zapalnym są zazwyczaj niejednolite
- Powikłania są liczne: złe wchłanianie składników odżywczych/witamin (niedokrwistość, osteoporoza, opóźnienie rozwoju u dzieci, podatność na nowotwory przewodu pokarmowego, niedrożność jelit, powstawanie przetok, objawy pozabrzuszne: zapalenie błony naczyniowej oka, zapalenie stawów, ZA, rumień guzowaty i inne. 10-20% może wymagać operacji jamy brzusznej po 10 latach CD, zwykle z powodu zwężeń, fistiluzacji, BO.
- Dx: kliniczne, CBC, CMP, CRP, OB, serologiczne: DDx IBD: przeciwciała przeciw Saccharomyces cerevisiae (ASCA), okołojądrowe przeciwciało przeciw cytoplazmie neutrofili (p-ANCA) histologicznie lub w surowicy. Test kalprotektyny w kale pomaga DDx IBS i ocenić odpowiedź na leczenie, aktywność choroby / nawroty.
- Dx do wyboru: endoskopia, ileoskopia i wielokrotne biopsje mogą ujawnić zmiany endoskopowe i histologiczne. Endoskopia kapsułki wideo (VCE), obrazowanie może pomóc w Dx powikłań. Rx: leki immunomodulujące, medycyna komplementarna, dieta, probiotyki, operacyjne. Brak lekarstwa, ale celem jest wywołanie remisji, kontrolowanie objawów i zapobieganie/leczenie powikłań
- Obrazowanie Dx: KUB do DDx SBO, lewatywa z baru (pojedynczy i podwójny kontrast), obserwacja jelita cienkiego. Wyniki: zmiany pominięte, afty/głębokie owrzodzenia, przetoki/zatoki, objaw struny, pełzające pętle wypchnięte tłuszczem LB, wygląd brukowca d/t szczeliny/owrzodzenia wypychające błonę śluzową, tomografia komputerowa z kontrastem w jamie ustnej i dożylnym.
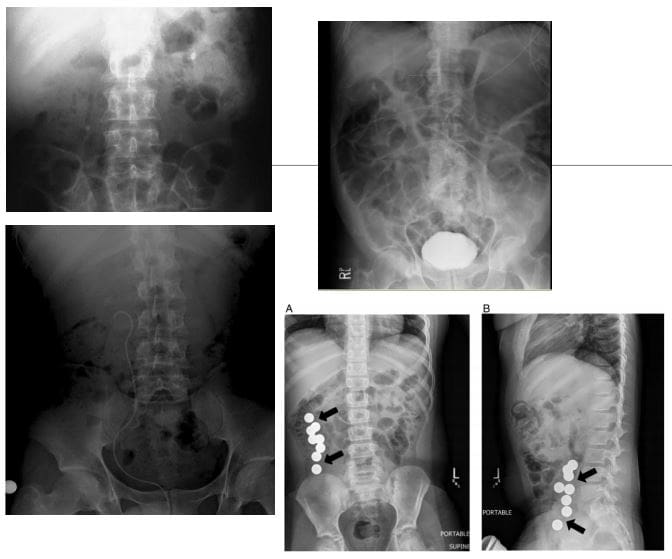
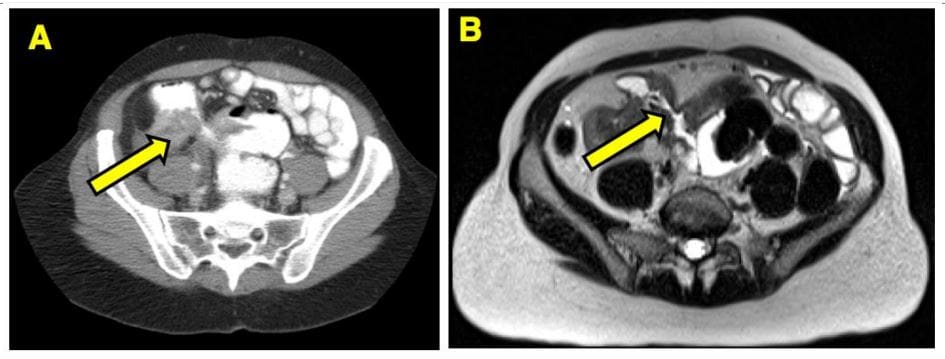
- Obrazowanie pacjenta z chorobą Leśniowskiego-Crohna, u którego wykonano resekcję jelita cienkiego z powodu niedrożności.
- (A) Tomografia komputerowa wykazuje nieswoiste zapalenie, natomiast
- (B) MRE tego samego obszaru wykazuje zwężenie fibrostenotyczne
- UC: charakterystycznie obejmuje tylko okrężnicę, ale może rozwinąć się zapalenie jelita krętego z płukaniem wstecznym. Początek choroby występuje zazwyczaj między 15. a 40. rokiem życia i częściej występuje u mężczyzn, ale częsty jest także początek po 50. roku życia. Częściej spotykany w Ameryce Północnej i Europie (hipoteza higieniczna). Etiologia: W grę wchodzi kombinacja zmian środowiskowych, genetycznych i mikrobiomu jelitowego. Palenie tytoniu i wczesna wycięcie wyrostka robaczkowego wykazują negatywny związek z wrzodziejącym zapaleniem jelita grubego, w przeciwieństwie do CD uważanej za jeden z czynników ryzyka.
- Cechy kliniczne: Krwawienie z odbytu (często), biegunka, wydzielina śluzowa z odbytu, parcie na mocz (czasami), ból w podbrzuszu i ciężkie odwodnienie spowodowane ropną wydzieliną z odbytu (w ciężkich przypadkach, szczególnie u osób w podeszłym wieku), piorunujące zapalenie okrężnicy i toksyczne rozdęcie okrężnicy mogą być powikłaniami płodu, ale są rzadkimi powikłaniami . Patologia: Brak ziarniniaków. Owrzodzenia wpływają na błonę śluzową i podśluzową. Pseudopolipy obecne w postaci podwyższonej oszczędzonej błony śluzowej.
- Wyrostek początkowy zawsze dotyczy odbytnicy i u (25%) pozostaje chorobą miejscową (zapaleniem odbytnicy). Może wystąpić proksymalne przedłużenie choroby o 30%. WZJG może objawiać się lewostronnym (55%) i pancolitis (10%). Większość przypadków ma charakter łagodny do umiarkowanego
- Dx: kolonoskopia z ileoskopią z wielokrotnymi biopsjami potwierdza Dx. Laboratoria: CBC, CRP, OB, kalprotektyna w kale, Powikłania: niedokrwistość, toksyczne rozdęcie okrężnicy, rak okrężnicy, choroby pozaokrężnicze: zapalenie stawów, zapalenie błony naczyniowej oka, AS, piodermia zgorzelinowa, pierwotne stwardniające zapalenie dróg żółciowych. Rx: kwas 5-aminosalicylowy stosowany miejscowo doustnie lub doodbytniczo, kortykosteroidy, leki immunomodulujące, kolektomia leczy.
- Obrazowanie: nie jest wymagane w przypadku Dx, ale lewatywa barowa może ujawnić owrzodzenia, odcisk palca, w zaawansowanych przypadkach utratę haustry i zwężenie okrężnicy tworzącej „okrężnicę przewodową”. Tomografia komputerowa może pomóc w przypadku Dx, objawiającego się zgrubieniem błony śluzowej wykrywanym tylko w umiarkowanych i ciężkich przypadkach sprawy. CT może pomóc przy Dx powikłań. Zwykły obraz kliszy ujawnia „okrężnicę” i zapalenie krzyżowo-biodrowe jako enteropatyczne zapalenie stawów (ZZSK)
- Rak jelita grubego (CRC) m/c rak przewodu pokarmowego i drugi co do częstości nowotwór złośliwy u dorosłych. Dx: endoskopia i biopsja. CT jest metodą najczęściej stosowaną do określania stopnia zaawansowania. Resekcja chirurgiczna może zapewnić wyleczenie, chociaż wskaźnik przeżycia pięcioletniego wynosi 2–40%, w zależności od stopnia zaawansowania. Czynniki ryzyka: dieta uboga w błonnik i bogata w tłuszcze i białko zwierzęce, otyłość (szczególnie u mężczyzn), przewlekłe wrzodziejące zapalenie jelita grubego. Gruczolaki okrężnicy (polipy). Rodzinne zespoły polipowatości gruczolakowatej (zespół Gardenera) i zespół Lyncha jako polipowatość nierodzinna.
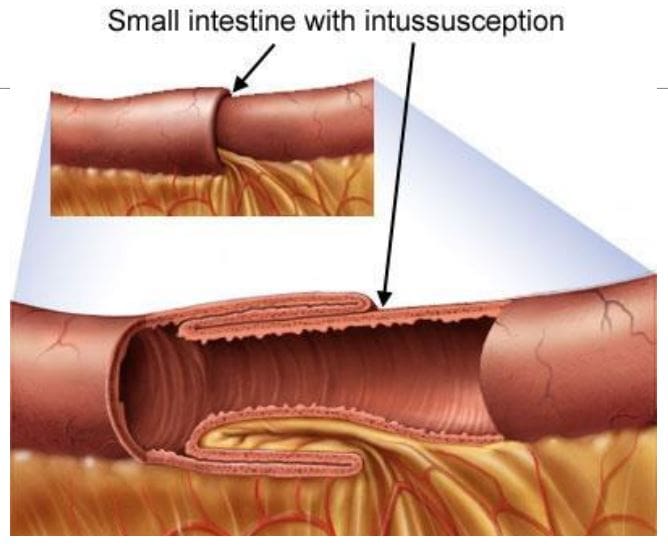
- Klinicznie: podstępny początek ze zmianą rytmu wypróżnień, świeżą krwią lub meleną, niedokrwistość z niedoboru żelaza spowodowana przewlekłą utratą krwi utajonej, szczególnie w przypadku guzów prawostronnych. Początkowym objawem może być niedrożność jelit, wgłobienie, obfite krwawienie i choroba z przerzutami, zwłaszcza do wątroby. Ścieżka: 98% to gruczolakoraki, powstające z istniejących wcześniej gruczolaków okrężnicy (polipy nowotworowe) z transformacją złośliwą. Wskaźnik przeżycia pięcioletniego wynosi 40–50%, a etap operacji jest najważniejszym czynnikiem wpływającym na rokowanie. guzy odbytniczo-esicze M/C (55%),
- Uwaga Niektóre gruczolakoraki, zwł. typy śluzowe zwykle pojawiają się późno i zwykle mają złe rokowanie z powodu późnej prezentacji i wydzielania mucyny oraz rozprzestrzeniania się miejscowego / odległego
- Obrazowanie: Lewatywa barowa to czułość na polipy > 1 cm, pojedynczy kontrast: 77-94%, podwójny kontrast: 82-98%. Kolonoskopia jest metodą z wyboru w profilaktyce, wykrywaniu i identyfikacji raka jelita grubego. Skanowanie CT ze wzmocnieniem kontrastowym służy do oceny stopnia zaawansowania i rokowania mets.
- Badania przesiewowe: kolonoskopia: mężczyźni 50 yo-10 lat jeśli normalni, 5 lat jeśli polipektomia, FOB, krewny 1 stopnia z CA rozpoczyna obserwację w wieku 40 lat
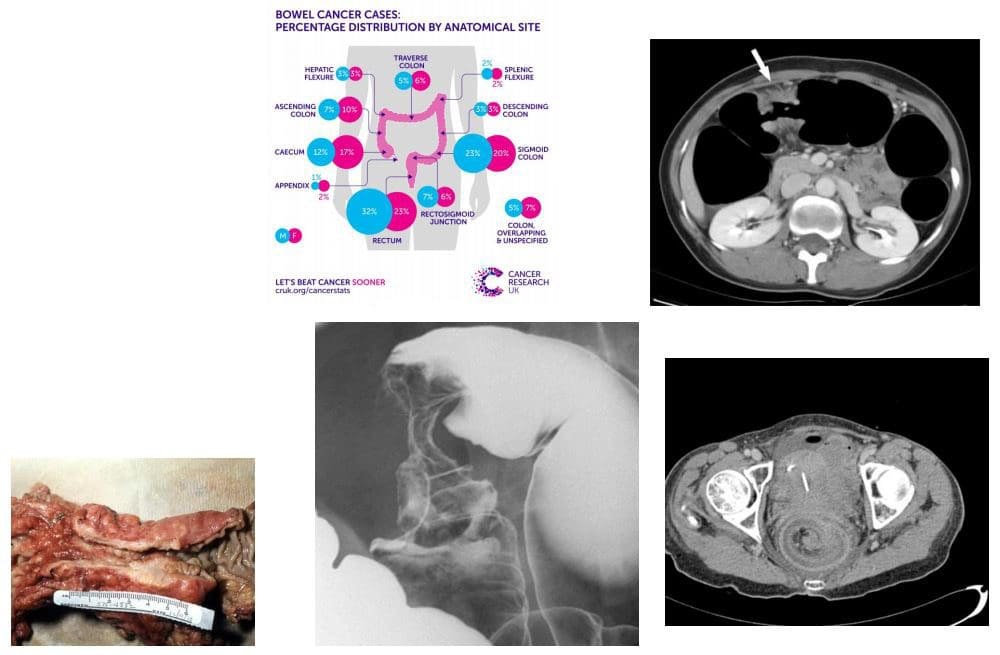
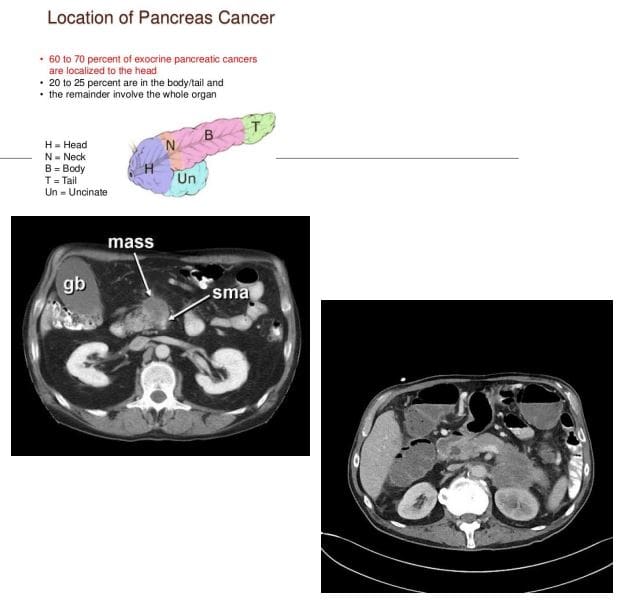
- Rak trzustki: gruczolakoraka nabłonka przewodowego (90%), bardzo złe rokowanie i wysoka śmiertelność. 3. Rak jamy brzusznej M/C. Jelito grube to nr 1, żołądek nr 2. Rak trzustki odpowiada za 22% wszystkich zgonów z powodu nowotworów przewodu pokarmowego i 5% wszystkich zgonów z powodu raka. 80% przypadków w wieku 60+. Palenie papierosów jest najsilniejszym środowiskowym czynnikiem ryzyka, dieta bogata w tłuszcze zwierzęce i białko. Otyłość. Historia rodzinna. Wykryto M/C w główce i wyrostku haczykowatym.
- Dx: Skanowanie CT jest kluczowe. Naciekanie tętnicy krezkowej górnej (SMA) wskazuje na chorobę nieoperacyjną. 90% gruczolakoraków trzustki jest nieoperacyjnych w Dx. Większość pacjentów umiera w ciągu 1 roku od Dx. Klinicznie: żółtaczka bezbolesna, abd. Ból, pęcherzyk żółciowy Courvoisiera: bezbolesna żółtaczka i powiększony pęcherzyk żółciowy, zespół Trousseau: wędrujące zakrzepowe zapalenie żył, nowa cukrzyca, przerzuty regionalne i odległe.
- CT Dx: masa trzustki z silną reakcją desmoplastyczną, słabym wzmocnieniem i nieco mniejszym tłumieniem w porównaniu z sąsiadującym prawidłowym gruczołem, inwazja SMA.
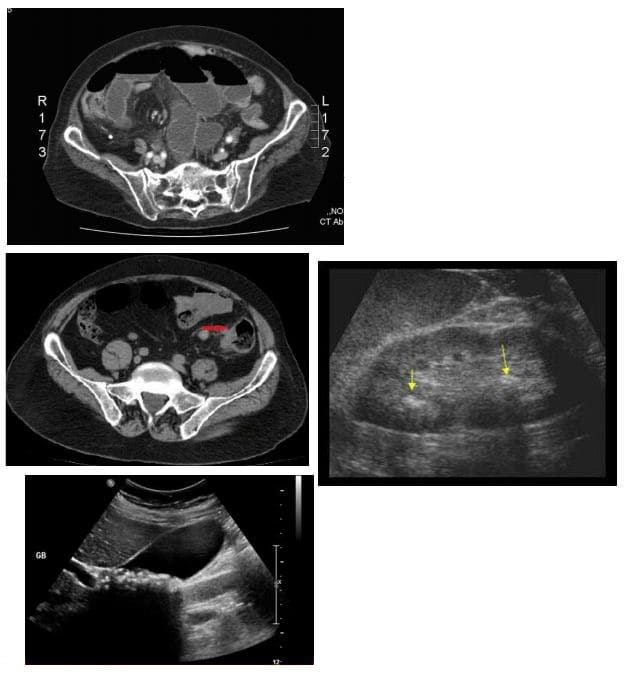
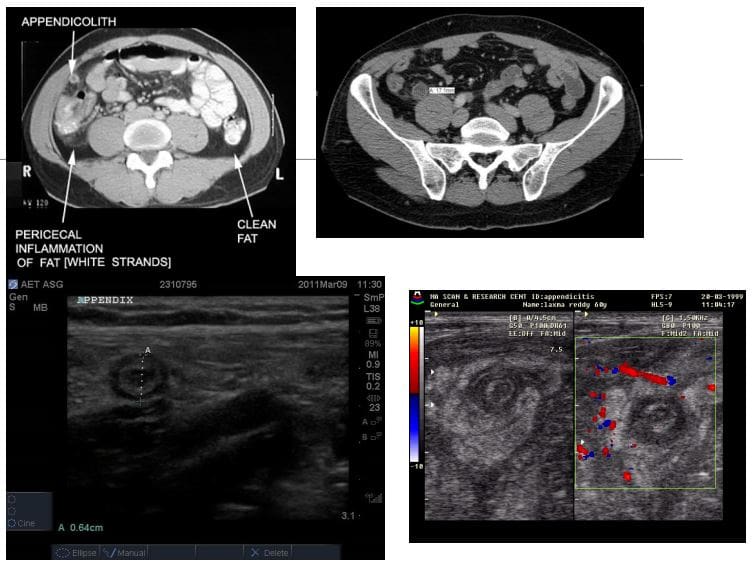
- Zapalenie wyrostka robaczkowego: bardzo częsty stan w ogólnej praktyce radiologii i jest główną przyczyną operacji jamy brzusznej u młodych pacjentów
- Tomografia komputerowa jest najbardziej czułą metodą wykrywania zapalenia wyrostka robaczkowego
- Ultradźwięki należy stosować u młodszych pacjentów i dzieci
- KUB Zdjęcia rentgenowskie nie powinny odgrywać żadnej roli w diagnostyce zapalenia wyrostka robaczkowego
- W badaniu obrazowym zapalenie wyrostka robaczkowego ujawnia stan zapalny wyrostka robaczkowego z pogrubieniem, powiększeniem ścian i okołowyrostkowym pasmem tłuszczu. Podobne wyniki dotyczące pogrubienia i powiększenia ścian odnotowano w USA. Typowy „znak celu” jest zapisywany na pozycji sondy US na krótkiej osi.
- Jeśli wyrostek robaczkowy znajduje się za kątnicą, USG może nie zapewnić dokładnego Dx i może być konieczne wykonanie tomografii komputerowej
- Rx: działa, aby uniknąć komplikacji
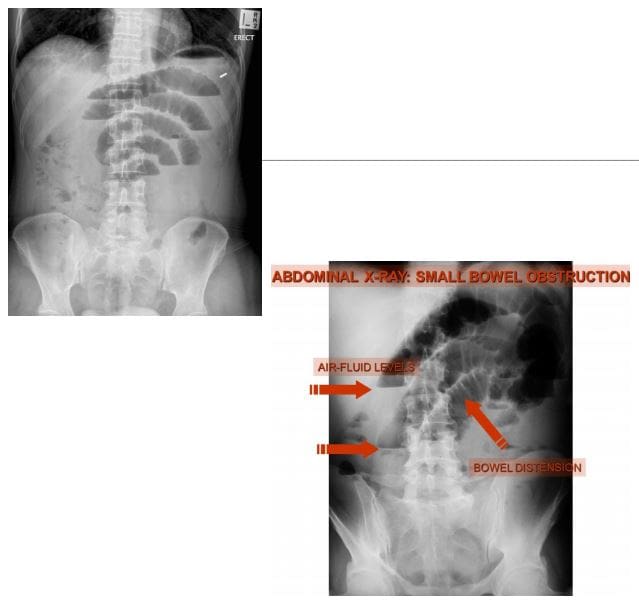
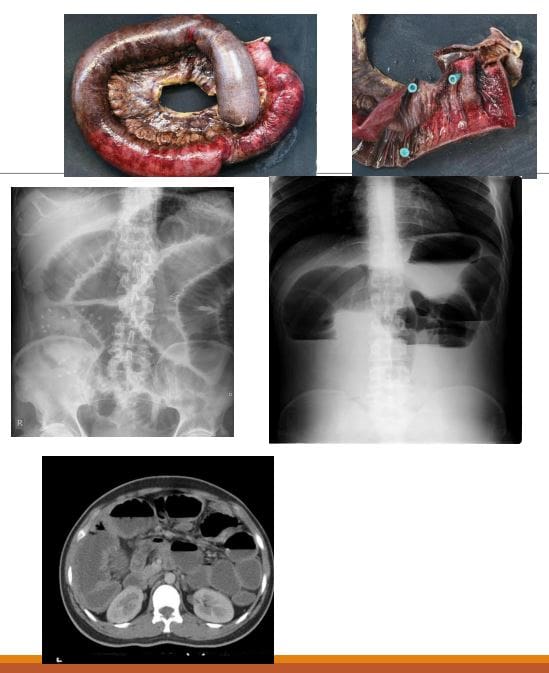
- Niedrożność jelita cienkiego (SBO)-80% wszystkich mechanicznych niedrożności jelit; pozostałe 20% wynika z niedrożności jelita grubego. Ma śmiertelność 5.5%
- Przyczyna M/C: dowolny Hx z poprzedniej operacji brzusznej i zrostów
- Klasycznym objawem są zaparcia, nasilające się wzdęcia brzucha z nudnościami i wymiotami
- Radiogramy są czułe tylko w 50% na SBO
- CT wykaże przyczynę SBO w 80% przypadków
- Istnieją różne kryteria maksymalnej niedrożności jelita cienkiego, ale 3.5 cm to ostrożna ocena rozszerzonego jelita
- Na zdjęciu rentgenowskim Abd: na wznak vs. w pozycji pionowej. Rozszerzone jelito, rozciągnięte zastawki (fałdy błony śluzowej), alternatywne poziomy przepływu powietrza i płynu „drabina”. Brak gazu w odbytnicy/okrężnicy
- Rx: operacyjny jako „ostry brzuch”.
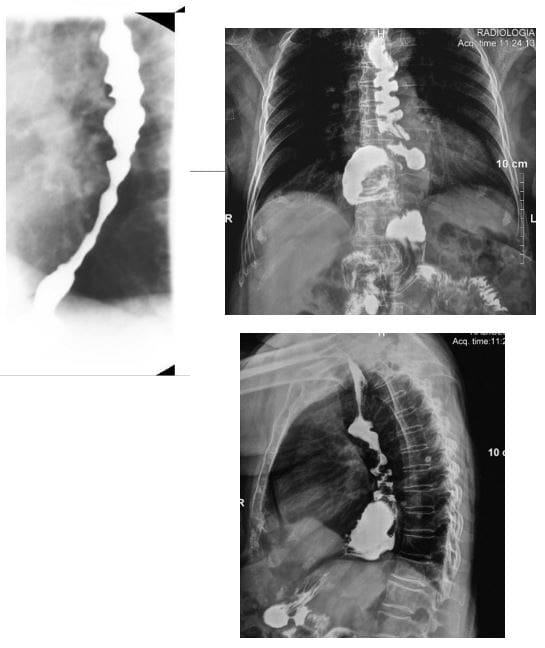
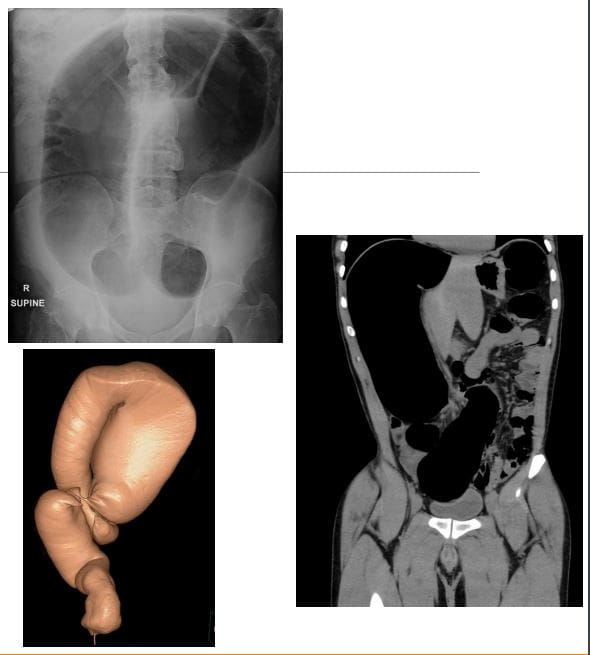
- Volvulus-m/c w esicy, szczególnie. u osób starszych. Główny powód: przewlekłe zaparcia ze zbędnym skręceniem esicy w krezce esicy. Prowadzi do niedrożności jelita grubego (LBO). Inne częste przyczyny: nowotwór okrężnicy. Sigmoid vs. skręt kątnicy
- Klinicznie: objawy LBO z zaparciami, wzdęciami brzucha, bólem, nudnościami i wymiotami. Początek może być ostry lub przewlekły
- Radiograficznie: utrata haustry w LB, rozciągnięcie LB (>6 cm), „objaw ziaren kawy” na następnym slajdzie, dolny koniec skrętu wskazuje na miednicę
- NB: Praktyczna zasada dotycząca rozszerzonego jelita powinna brzmieć 3-6-9, gdzie 3 cm SB, 6 cm LB i 9 cm coecum
- Rx: działa jak „ostry brzuch”.
Referencje
Profesjonalny zakres praktyki *
Informacje zawarte w niniejszym dokumencie na temat „Brzuch: podejście do obrazowania diagnostycznego | El Paso, Teksas.„ nie ma na celu zastąpienia relacji jeden na jeden z wykwalifikowanym pracownikiem służby zdrowia lub licencjonowanym lekarzem i nie jest poradą medyczną. Zachęcamy do podejmowania decyzji dotyczących opieki zdrowotnej na podstawie badań i współpracy z wykwalifikowanym pracownikiem służby zdrowia.
Informacje o blogu i zakres dyskusji
Nasz zakres informacji ogranicza się do leków chiropraktycznych, mięśniowo-szkieletowych, fizykalnych, odnowy biologicznej, przyczyni się do etiologii zaburzenia trzewno-somatyczne w prezentacjach klinicznych, powiązanej dynamice klinicznej odruchu somato-trzewnego, kompleksach podwichnięć, wrażliwych kwestiach zdrowotnych i/lub artykułach, tematach i dyskusjach z zakresu medycyny funkcjonalnej.
Zapewniamy i prezentujemy współpraca kliniczna ze specjalistami z różnych dziedzin. Każdy specjalista podlega zakresowi swojej praktyki zawodowej i jurysdykcji licencyjnej. Stosujemy protokoły funkcjonalnego zdrowia i dobrego samopoczucia, aby leczyć i wspierać opiekę nad urazami lub zaburzeniami układu mięśniowo-szkieletowego.
Nasze filmy, posty, tematy, tematy i spostrzeżenia obejmują kwestie kliniczne, problemy i tematy, które bezpośrednio lub pośrednio odnoszą się do naszego zakresu praktyki klinicznej i wspierają ją.*
Nasze biuro podjęło zasadne próby dostarczenia wspierających cytatów i zidentyfikowało odpowiednie badanie lub badania wspierające nasze posty. Na żądanie udostępniamy kopie badań wspierających, które są dostępne dla organów regulacyjnych i opinii publicznej.
Rozumiemy, że zajmujemy się sprawami, które wymagają dodatkowego wyjaśnienia, w jaki sposób może to pomóc w konkretnym planie opieki lub protokole leczenia; w związku z tym, aby dokładniej omówić powyższy temat, prosimy o kontakt Dr Alex Jimenez, DC, lub skontaktować się z nami pod adresem 915-850-0900.
Jesteśmy tutaj, aby pomóc Tobie i Twojej rodzinie.
Błogosławieństwa
Dr Alex Jimenez OGŁOSZENIE, MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionmedicine.com
Licencjonowany jako lekarz chiropraktyki (DC) w Texas & Nowy Meksyk*
Licencja Texas DC nr TX5807, Licencja DC w Nowym Meksyku nr NM-DC2182
Licencjonowana pielęgniarka dyplomowana (RN*) in Floryda
Licencja Florydy Licencja RN # RN9617241 (nr kontrolny 3558029)
Stan kompaktowy: Licencja wielostanowa: Uprawniony do wykonywania zawodu Stany 40*
Dr Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Moja cyfrowa wizytówka